MỤC TIÊU
Bài 6
BỆNH LAO PHỔI MÃN TÍNH, LAO SƠ NHIỄM
1. Trình bày được đường lây nhiễm, triệu chứng lâm sàng của người bệnh lao phối mãn tính và lao sơ nhiễm.
2. Tiến triển và biến chứng của người bệnh lao phối mãn tính và lao sơ nhiễm.
NỘI DUNG
1. Nguyên nhân
Có thể bạn quan tâm!
-
 Bệnh học dành cho đào tạo ngành dược trình độ Cao đẳng - 1
Bệnh học dành cho đào tạo ngành dược trình độ Cao đẳng - 1 -
 Bệnh học dành cho đào tạo ngành dược trình độ Cao đẳng - 2
Bệnh học dành cho đào tạo ngành dược trình độ Cao đẳng - 2 -
 Sốt Xuất Huyết Dengue Độ Iii, Vi:chống Sốc Tích Cực.
Sốt Xuất Huyết Dengue Độ Iii, Vi:chống Sốc Tích Cực. -
 Trình Bày Được Đặc Điểm ,phân Loại Vết Thương Phần Mềm.
Trình Bày Được Đặc Điểm ,phân Loại Vết Thương Phần Mềm. -
 Kể 3 Nguyên Nhân Gây Chảy Máu Trong Nửa Đầu Của Thời Kỳ Thai Nghén.
Kể 3 Nguyên Nhân Gây Chảy Máu Trong Nửa Đầu Của Thời Kỳ Thai Nghén. -
 Trình Bày Được Dấu Hiệu/triệu Chứng Chung Của Gãy Xương.
Trình Bày Được Dấu Hiệu/triệu Chứng Chung Của Gãy Xương.
Xem toàn bộ 80 trang tài liệu này.
LAO PHỐI MÃN TÍNH
1.1.Vi khuẩn gây bệnh: chủ yếu là vi khuẩn lao người (Mycobacterium tuberculosis hominis).
1.2.Vị trí tốn thương: Lao phổi hay bẳt đầu từ vùng đỉnh phổi và vùng dưới đòn. Do ở đây có nhiều mạch máu nên dòng máu chảy chậm vì vậy vi khuân dễ dừng lại gây bệnh.
1.3.Tuổi mắc bệnh: Lao phổi thường gặp ở người lớn. Trẻ em hay gặp ở trẻ 10 - 14 tuổi. Do sức đề kháng giảm nên tỷ lệ lao phổi ở người già cũng gặp nhiều hơn.
1.4.Yếu tố thuận lợi
- Nguồn lây: Những người tiếp xúc với nguồn lây, đặc biệt là tiếp xúc lâu dài và trực tiếp thì thường dễ bị bệnh.
- Một số bệnh là điều kiện thuận lợi dễ mắc bệnh lao: bệnh bụi phối, bệnh phổi do virus, HIV, đái tháo đường, suy đinh dưỡng, phụ nữ có thai, nghiện rượu, người già...
- Mức sống thấp, căng thẳng thần kinh...
- Yếu tố gen.
2. Triệu chứng l m sàng
2.1.Thời kỳbắt đầu
Đa số trường hợp bệnh bắt đầu một cách từ từ với các dấu hiệu sau đây:
Triệu chứng toàn thân
Ngườibệnh mệt mỏi, giảm khả năng làm việc, ăn kém, gầy sút, sốt nhẹ về chiều (37°5 - 38°C) kèm theo ra mồ hôi vào ban đêm, da xanh...
Triệu chứng cơ năng
- Triệu chứng hay gặp nhất là ho khạc đàm: đàm nhầy, màu vàng nhạt, có thể màu xanh hoặc mủ đặc. Đây là triệu chứng quan trọng cần cho làm xét nghiệm đàm sớm để chẩn đoán.
- Ho ra máu: khoảng 10%, thường ho ra máu ít, có đuôi khái huyết.
- Đau ngực: không gặp thường xuyên, thường đau khu trú ở một vị trí cố định.
- Khó thở: Chỉ gặp khi tổn thương rộng ở phổi, hoặc bệnh phát hiện muộn.
Triệu chứng thực thể
Ở giai đoạn đầu các dấu hiệu thực thể nghèo nàn, khi khám thường không phát hiện được triệu chứng gì rõ rệt. Một sổ trường hợp có thể nghe thấy rì rào phế nang giảm, ran nổ ở vùng cao của phổi là dấu hiệu có giá trị.
2.2. Thời kỳ toàn phát: Triệu chứng toàn th n
Người bệnh suy kiệt, da xanh, niêm mạc nhợt, sốt dai dẳng về chiều và tối.
Triệu chứng cơ năng
- Ho ngày càng tăng, có thế ho ra máu.
- Đau ngực liên tục.
- Khó thở tăng cả khi nghỉ ngơi.
Triệu chứng thực thể
- Khi ngườibệnh đến muộn có thể thấy lồng ngực bị xẹp (bên tổn thương) do các khoang liên sườn hẹp lại.
- Vùng đục của tim bị lệch sang bên tổn thương, nghe có nhiều ran nổ, ran ẩm ở phổi.
3. Cận lâm sàng:
3.1. Xét nghiệm đàm tìm vi khuẩn lao:
- Đây là xét nghiệm quan trọng nhất để chẩn đoán bệnh lao phổi. Kỹ thuật đơn giản và cho kết quả nhanh là nhuộm đàm soi kính trực tiếp.
- Lấy mầu đàm: 3 mẫu
+ Mẫu thứ nhất lấy đàm khi người bệnh đến khám.
+ Mẫu thứ hai lấy đàm vào sáng sớm hôm sau khi bệnh nhân mới nghỉ dậy.
+ Mẫu thứ ba lấy đàm tại chỗ khi người bệnh đem mẫu đàm thứ hai đến
khám.
3.2. Chẩn đoán hình ảnh: X quang phổi.
4. Tiến triển và biến chứng:
4.1. Tiến triển tốt:
Khi ngườibệnh được phát hiện sớm và điều trị kịp thời, các triệu chứng lâm sàng sẽ giảm và hết (trung bình khoảng 1 - 2 tuần). Vi khuẩn trong đàm sẽ âm hóa sau 1 - 2 tháng điều trị. X quang thường thay đổi chậm hơn.
4.2. Tiến triển không tốt:
Nếu không được phát hiện sớm và điều trị kịp thời thì các triệu chứng ngày càng nặng lên và có thể gặp các biến chứng sau:
- Ho ra máu: thường gặp nhất trên lâm sàng. Đây là một cấp cứu phải xử trí kịp thời.
- Tràn khí màng phổi: BN đau ngực đột ngột kèm theo khó thở. Đây cũng là một cấp cứu cần phải xử trí kịp thời.
- Bội nhiễm: BN có triệu chứng cấp tính: sốt cao, ho nhiều đàm...Xét nghiệm máu: bạch cầu tăng, cần phải điều trị phối hợp thêm kháng sinh.
- Lao nhiều bộ phận trong cơ thể: Từ phổi vi khuẩn lao theo đường máu và bạch huyết gây bệnh ở nhiều cơ quan: lao hạch, lao các màng, lao xương khớp...
- Tâm phế mạn: Do suy hô hấp kéo dài dẫn đến tâm phế mạn.
* Các loại thuốc điều trị:
- Streptomycin (Ký hiệu: S)
- Isoniazid (Ký hiệu: H)
- Pyrazinamid (Ký hiệu: Z)
- Ethambutol (Ký hiệu: E)
- Rifampicin (Ký hiệu: R)
Các thuốc được phối hợp và sử dụng theo nhiều phác đồ khác nhau.
LAO SƠ NHIỄM
1. Nguvên nhân
- Vi khuẩn lao người là chủ yếu (Mycobacteriaceae tuberculosis hominis).
- Vi khuẩn lao bò (M. bovis).
- Vi khuân lao chim (M. avium).
- Vi khuấn lao chuột (M. microti).
2. Đường l y
Vi khuẩn lao xâm nhập vào cơ thể gây tổn thương sơ nhiễm bằng 3 con đường:.
- Đường hô hấp: Do hít phải các giọt nước bọt có chứa từ 1—2 vi khuẩn lao mà người bị lao phổi ho khạc bắn ra ngoài.
- Đường tiêu hóa: Phần lớn do uống phải sữa tươi của những con bò bị lao vú chưa tiệt trùng hoặc tiệt trùng không đúng nguyên tắc.
- Đường da- niêm mạc: hiếm gặp, vi khuẩn lao có thế xâm nhập vào những vùng da sây sát, chảy máu hoặc những vùng niêm mạc mắt, họng…bị tổn thương.
3. Điều kiện thuận lợi
- Tuổi: càng nhỏ nguy cơ mắc bệnh càng cao. Nhất là các nước kém phát triển và ảnh hưởng của các bệnh khác như: suy dinh dưỡng, còi xương, các bệnh nhiễm khuẩn...Tuổi thường mắc bệnh lao sơ nhiễm là 1 - 5 tuổi.
- Nguồn lây:Những người lao phôi tìm thấy vi khuẩn lao trong đàm là nguồn lây nguy hiểm nhất. Đặc biệt là những người mẹ, người bà bị lao sẽ làm cho trẻ dễ bị nhiễm lao sơ nhiễm.
- Trẻ không tiêm vaccine BCG có nguy cơ mắc lao cao hơn trẻ đã tiêm. Hiệu quả bảo vệ của vaccine BCG khoảng 80%.
- Suy giảm sức chống đỡ của cơ thể: Các bệnh nhiễm khuẩn, nhiễm
virus (đặc biệt là HIV), suy dinh dưỡng...gây suy giảm hệ thống miễn dịch làm tăng nguy cơ mắc bệnh .
4. Triệu chứng l m sàng
4.1. Lao sơ nhiễm ở phổi
- Triệu chứng toàn thân: Phần lớn không có triệu chứng rầm rộ. Thường là sốt nhẹ về chiều, mệt mỏi, chán ăn, sút cân, đô mồ hôi lúc ngủ.
- Triệu chứng hô hấp: Ho dai dăng. Giai đoạn đầu ho khan sau chuyên ho có đàm. Nếu hạch lớn gây chèn ép phế quản làm ngườibệnh khó thở, khò khè. Khám phổi phát hiện các dấu hiệu của xẹp phổi, nghe ran ẩm, ran nổ.
- Triệu chứng khác: ở trẻ nhỏ còn gặp hồng ban nút và viêm kết - giác mạc phỏng nước do phản ứng dị ứng với vi khuân lao.
4.2. Lao sơ nhiễm ở ruột
Biểu hiện các dấu hiệu giống viêm ruột thừa hoặc tiêu chảy kéo dài. Muộn hơn sờ thấy hạch trong ổ bụng.
4.3. Lao sơ nhiễm ở da- niêm mạc
Thông thường phát hiện một tổn thương thâm nhiễm hoặc loét không đau và viêm nhóm hạch khu vực lân cận.
5. Cận l m sàng
5.1. Phản ứng Mantoux
- Phản ứng có giá trị chấn đoán lao sơ nhiễm.
- Cách tiến hành:
+ Tiêm 1/10 ml dung dịch Tuberculin vào trong da (1/3 mặt trước ngoài cẳng tay).
+ Đọc kết quả sau 72 giờ, đo đường kính của nốt sần (không tính kích thước của quầng đỏ xung quanh nốt sần).
<10 mm: âm tính
Từ 10 - 15 mm: dương tính nhẹ.
Từ 16-20 mm: dương tính trung bình.
> 20 mm: dương tính mạnh.
5.2. Chụp phổi
5.3. Tìm vi khuân lao
- Đổi với trẻ nhỏ do nuốt đàm vào đàm nên cần phải tìm vi khuẩn lao trong dịch dạ dày.
- Ở lao sơ nhiễm khó tim được vi khuẩn lao qua soi trực tiếp. Có thể dùng các kỹ thuật cao như: PCR, Elisa sẽ cho kết quả tốt hơn.
6. Tiến triển - biến chứng
6.1. Tiến triển
- Tiến triển của lao sơ nhiễm tùy thuộc vào chẩn đoán sớm hay muộn, thể trạng của người bệnh và đã được tiêm phòng BCG hay chưa.
- Tiến triển tốt: Dưới tác dụng của điều trị hoặc tiến triển tự nhiên phần lớn ổ loét sơ nhiễm mất sau 2-3 tháng để lại 1 sẹo nhỏ không thấy trên phim phổi. Hạch ở phế quản cũng biến mất.
6.2. Biến chứng
Nếu chẩn đoán điều trị không kịp thời lao sơ nhiễm phổi có các biếnchứng sau:
- Xẹp phổi.
- Lao hang sơ nhiễm.
- Phế quản phế viêm lao.
- Lao phổi.
- Lao kê.
MỤC TIÊU
Bài 7
VIÊM RUỘT THỪA
1.Trình bày được triệu chứng lâm sàng viêm ruột thừa. 2.Kể được các biến chứng của viêm ruột thừa.
3.Trình bày được chẩn đoán viêm ruột thừa.
4.Liệt kê được các bệnh cần chẩn đoán phân biệt với viêm ruột thừa.
NỘI DUNG
1.ĐẠI CƯƠNG:
Viêm ruột thừa cấp (VRTC) là một cấp cứu ngoại khoa bụng thường gặp. Bệnh gặp ở mọi lứa tuổi, nam cũng như nữ. Bệnh cảnh lâm sàng của VRTC đa dạng phong phú, biến chứng không lường trước được. Mổ càng muộn biến chứng càng nhiều và tỷ lệ tử vong càng cao.
Nguyên nhân: do sự tắc nghẽn lòng ruột thừa. Các nguyên nhân gây tắc nghẽn:
Phì đại các nang bạch huyết: chiếm 60% trường hợp
Ứ đọng sạn phân trong lòng ruột thừa, chiếm 35% trường hợp
Vật lạ gồm: các hạt trái cây nhỏ như chanh, ớt…chiếm 4% trường hợp
2.TRIỆU CHỨNG:
2.1. Cơ năng
- Đau bụng hố chậu phải, đau thường bắt đầu xuất hiện ở HCP, cũng có trường hợp bắt đầu đau ở thượng vị, quanh rốn sau đó mới khu trú ở HC phải. Đau âm ỉ, đau liên tục và tăng dần. Ít khi đau thành cơn, nếu có giữa các cơn vẫn đau.
- Rối loạn tiêu hóa: Nôn và buồn nôn, bí trung đại tiện.
2.2. Toàn thân:
Hội chứng nhiễm khuẩn:
- Sốt, thông thường không sốt cao (khoảng 38oC)
- Lưỡi bẩn, màu trắng, hơi thở hôi.
- Mạch nhanh.
2.3. Thực thể:
- Ấn hố chậu phải bệnh nhân đau.
- Phản ứng thành bụng (cơ vùng hố chậu phải): triệu chứng có giá tri, phải thăm khám theo dõi nhiều lần, so sánh hai bên. Chú ý ở những bệnh nhân già, béo, chửa đẻ nhiều lần dấu hiệu này yếu ớt.
- Điểm đau khu trú:
+ Điểm Mac-Burney.
+ Điếm Clado.
+ Điếm Lanz.
* Một số dấu hiệu:
- Schotkin-Blumberg (+).
- Rowsing (+) (dồn hơi từ đại tràng trái và đau HCP).- Sitkovski (+) (nằm nghiêng bên trái, gây đau HCP).- Obrasov (+) gặp trong viêm RT sau manh tràng.
2.3. Cận lâm sàng:
3.3.1. Xét nghiệm. Bạch cầu trong máu tăng, nhất là BC đa nhân trung tính, công thức bạch cầu chuyển trái. Thời kì đầu BC tăng vừa phải, khi có biến chứng tăng cao.
3.3.2. Siêu âm.
Hình ảnh viêm ruột thừa.
3. BIẾN CHỨNG:Nếu VRT cấp không được mổ sẽ dẫn tới:
- Viêm phúc mạc toàn bộ: Do RT vỡ chảy vào ổ bụng. Lâm sàng thể hiện: Hội chứng nhiễm trùng, bn đau khắp ổ bụng, bí trung đại tiện, chướng bụng do liệt ruột, phản ứng cả khắp ổ bụng.
- Áp xe ruột thừa: Ruột thừa bị vỡ nhưng được mạc nối, các quai ruột bao bọc xung quanh làm hàng rào khu trú vùng viêm không lan ra ổ bụng.
Lâm sàng thể hiện bn vẫn đau HCP và sốt cao, sờ HCP có một khối không di động mặt nhẵn ấn căng đau. Xét nghiệm BC tăng cao.
Áp xe ruột thừa có thể vỡ vào ổ bụng hoặc vỡ ra ngoài gây rò.
- Đám quánh ruột thừa: Do sức đề kháng tốt, viêm ít sự kết dính của quai ruột và mạc treo tốt.
Lâm sàng thể hiện: Đau và sốt giảm, HCP có khối chắc, không di động ấn đau ít. XN BC gảm dần trở lại bình thường. Đám quánh cũng có thể tiến triển theo hai hướng hoặc tan dần hoặc tạo áp xe ruột thừa.
4.CHẨN ĐOÁN:
Các yếu tố rất có ý nghĩa để chẩn đoán đó là:
+ Bệnh nhân có đau HCP.
+ Phản ứng cơ HCP.
+ Điểm đau khu trú, thường là điểm Mac-Burney (+).
+ Có hội chứng nhiễm khuẩn (lâm sàng và xét nghiệm).
+ Siêu âm.
Hình 3.1. Điểm Mac-Burney
* Cần phân biệt với:
- Cơn đau quặn thận phải:
+ Đau bụng lan xuống bẹn, sinh dục.
+ Có rối loạn tiểu tiện: đái buốt, đái dắt.
+ Nước tiểu có hồng cầu và bạch cầu.
+ Siêu âm, XQ có hình ảnh sỏi.
- Viêm phần phụ ở nữ:
+ Thường đau cả hai hố chậu.
+ Có khí hư.
- Nang buồng trứng xoắn bên phải:
+ Đau đột ngột, dữ dội.
+ Khám thấy khối u rất đau.
- Chửa ngoài dạ con bên phải vỡ:
+ Chậm kinh, có biểu hiện thai nghén.
+ Có biểu hiện chảy máu trong.
Thăm âm đạo: Cùng đồ Douglas phồng, đau, có máu theo tay.
- Lồng ruột hồi manh tràng:
+ Đau từng cơn HCP hoặc cao hơn.
+ Rối loạn đại tiện, phân có thể có máu.
Cơ bụng vẫn mềm, hố chậu rỗng và nhiều khi thấy búi lồng.
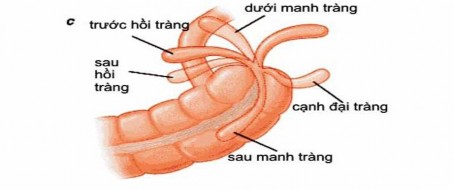
Hình 3.2. Vị trí của ruột thừa
VI. Điều trị.
6.1. Viêm ruột thừa chưa có biến chứng.
Mổ bụng theo đường Mac-Burney. Cắt bỏ ruột thừa.
Lau sạch và đóng ổ bụng theo từng lớp.
Có thể đặt dẫn lưu hay không tùy theo tình trạng ổ bụng.
6.2. Viêm phúc mạc toàn bộ.
Mổ bụng theo đường trắng giữa trên dưới rốn hoặc đường trắng bên phải. Cắt bỏ RT hoại tử.
Lau rửa ổ bụng sạch.
Dẫn lưu Douglas và hố chậu phải. Đóng bụng một lớp, để hở da.
6.3. Áp xe ruột thừa.
- Mổ cấp cứu có trì hoạn, rạch da theo đường Roux.
- Chọc dò mủ, rạch tháo áp xe, dẫn lưu ổ mủ.
- Không tìm cách cắt ruột thừa, không làm ổ mủ thông với ổ bụng.
6.4. Đám quánh ruột thừa.
Điều trị kháng sinh, khi đám quánh tan, mổ cắt ruột thừa.
CÂU HỎI LƯỢNG GIÁ
Câu 1: Viêm ruột thứa là cấp cứu ngoại khoa:
A. Gặp trong 60%- 70% cấp cứu bụng B. Gặp trong 30% cấp cứu bụng
C. Bệnh cấp cứu hiếm gặp D. Chỉ gặp ở người lớn
Câu 2. Trong viêm ruột thừa điển hình là :
A. Đau khắp bụng
B. Đau thượng vị sau đó lan xuống hạ vị
C. Đau thượng vị sau đó lan xuống hố chậu phải
D. Đau thượng vị sau đó lan xuống hố chậu trái
Câu 3: Nguyên nhân gây viêm ruột thừa
A. 60% do phì đại các nang bạch huyết gây tắc nghẽn
B. 90% tắc nghẽn do sỏi phân
C. 40% tắc nghẽn do vật lạ
D. 2% do ung thư
Câu 4: Viêm ruột thừa diễn tiến:
A. Viêm phúc mạc B. Ap- xe ruột thừa
C. Đám quánh ruột thừa D. Tất cả đúng.
Câu 5 Điều trị viêm ruột thừa
A. Phẩu thuật B. Điều trị nội khoa
C. A, B, đúng D. A, B, sai1.