Chương 4: BÀN LUẬN
4.1. Đặc điểm lâm sàng
4.1.1. Tuổi
Trong 86 bệnh nhân UTTQ được nghiên cứu, tuổi của bệnh nhân dao động từ 44 tuổi đến 84 tuổi. Trong đó nhóm tuổi chiếm tỷ lệ cao nhất là 50 – 59 tuổi (47,7%) (Bảng 3.1), tuổi trung bình là 58,3 ± 8,1 tuổi. Kết quả nghiên cứu ngày cũng phù hợp với kết quả của các tác giả khác như Nguyễn Xuân Hòa 55,9%. Theo tác giả Phạm Văn Bình thực hiện nghiên cứu trên 206 bệnh nhân tại bệnh viện K cho thấy tuổi của bệnh nhân dao động từ 38 đến 88, phổ biến nhất là nhóm tuổi từ 40 đến 59 tuổi (58,5%), và tuổi trung bình là 57,1± 8,5 tuổi [34]. Kết quả này là phù hợp với dịch tễ học của UTTQ vì nó thường xuất hiện ở nhóm tuổi từ 50 đến 60 tuổi.
Tuy nhiên, số liệu của chúng tôi có phần khác biệt so với số liệu nghiên cứu của các tác giả nước ngoài. Theo Chương trình Giám sát, Dịch tễ học và Kết quả cuối cùng của Viện Ung thư Quốc gia Hoa Kỳ, dữ liệu từ 46.063 bệnh nhân được chẩn đoán UTTQ từ năm 1973 đến năm 2015 cho thấy tỷ lệ mắc ung thư thực quản đang giảm ở những bệnh nhân dưới 65 tuổi và có xu hướng tăng ở những bệnh nhân 80 tuổi trở lên [19]. Nghiên cứu của Renjia Zhao và cộng sự thực hiện tại Trung Quốc trên 1030 bệnh nhân chỉ ra rằng nhóm tuổi có có tần suất UTTQ cao nhất là 60 - 69 (chiếm 41,7%) [43].
Điều này cho thấy tỷ lệ UTTQ tại Việt Nam ngày càng trẻ hóa. Sự khác nhau về tuổi trung bình so với nghiên cứu nước ngoài có thể do tuổi thọ trung bình người Việt Nam thấp hơn các nước phát triển. Bên cạnh đó, tỷ lệ hút thuốc và uống rượu ở nước ta còn cao, nhiều bệnh nhân hút thuốc và sử dụng rượu từ sớm cũng như điều kiện kinh tế xã hội còn chưa cao cũng có thể là yếu tố nguy cơ của UTTQ.
4.1.2. Giới tính
Trong nghiên cứu này, tỉ lệ nam:nữ là 85:1. Chúng tôi thấy tỷ lệ này không khác biệt với các tác giả trong nhưng lại có sự khác biệt với các tác giả nước ngoài.
Bảng 4.1. Tỷ lệ giới tính theo các tác giả
Số bệnh nhân | Tỷ lệ nam:nữ | |
Nguyễn Xuân Hòa [3] | 118 | 117:1 |
Nguyễn Đức Lợi [7] | 136 | 44:1 |
Phạm Văn Bình [34] | 206 | 206:0 |
Nicolas Stabellini [36] | 1270 | 4:1 |
Haiqi He [19] | 46.063 | 2,91:1 |
Có thể bạn quan tâm!
-
 Chụp Cắt Lớp Vi Tính (Ct) Và Cộng Hưởng Từ (Mri)
Chụp Cắt Lớp Vi Tính (Ct) Và Cộng Hưởng Từ (Mri) -
 Các Biến Số, Chỉ Số Trong Nghiên Cứu
Các Biến Số, Chỉ Số Trong Nghiên Cứu -
 Thời Gian Từ Khi Có Triệu Chứng Cho Đến Khi Vào Viện
Thời Gian Từ Khi Có Triệu Chứng Cho Đến Khi Vào Viện -
 Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 7
Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 7 -
 Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 8
Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 8 -
 Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 9
Nhận xét một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ung thư thực quản tại bệnh viện K - 9
Xem toàn bộ 78 trang tài liệu này.

Phần lớn UTTQ thường gặp ở nam giới do thói quen hút thuốc lá và uống rượu nhiều. Theo báo cáo của GLOBOCAN 2020, UTTQ ở nam thường gặp hơn ở nữ gấp 2 - 3 lần. Tuy nhiên, có sự khác biệt rất lớn về tỷ lệ nam:nữ giữa các vùng miền. Sự khác biệt này là do yếu tố nguy cơ của UTTQ là khác nhau giữa các vùng. Ở Nhật Bản và Hàn Quốc, hút thuốc và uống rượu được cho là nguyên nhân chính của UTTQ và tỷ lệ nam:nữ thường có liên quan đến yếu tố này giữa hai giới. Ở Trung Quốc và Nam Phi, bên cạnh hai yếu tố trên thì suy dinh dưỡng, nhất là thiếu các vitamin và yếu tố vi lượng cũng là một yếu tố nguy cơ quan trọng. Ở các nước phương Tây trong đó có Mỹ, sự tiêu thụ rượu và tỷ lệ hút thuốc lá thấp hơn, do đó nguy cơ của bệnh có thể do chế độ ăn uống sinh hoạt đặc biệt là tình trạng béo phì [19].
4.1.3. Tiền sử bản thân
Thuốc lá và rượu là hai yếu tố nguy cơ chính của các loại ung thư đường tiêu hóa, hô hấp trên bao gồm cả ung thư thực quản. Qua nghiên cứu của chúng tôi cho thấy tỷ lệ bệnh nhân chỉ uống rượu là 40,7%, chỉ hút thuốc là 8,1% và sử dụng cả rượu và thuốc lá là 34,9%. Các bệnh nhân sử dụng rượu và thuốc lá toàn bộ là nam giới, không gặp ở giới nữ. Hai tác nhân này được coi là yếu tố nguy cơ cao của các ung thư biểu mô vảy, nó cũng giải thích lý do vì sao tỷ lệ ung thư biểu mô vảy cao.
Một nghiên cứu tại Tây Ban Nha chỉ ra rằng có mối liên quan giữa liều lượng, độ mạnh của rượu với nguy cơ UTTQ. Người có sử dụng đồ uống có cồn với nồng độ cao bao gồm bất cứ sự kết hợp nào của rượu mạnh với bia hoặc rượu vang làm tăng nguy cơ mắc UTTQ lên 7,65 lần. Trong khi đó nếu chỉ sử dụng rượu vang hoặc bia (1-24g/ngày) thì không làm tăng nguy cơ này. Ở người hút thuốc lá, tăng khả năng mắc UTTQ 5,07 lần và việc cai thuốc là có tác dụng khi cai > 10 năm trong khi cai rượu là không có ý nghĩa giảm nguy cơ mắc UTTQ [45].
4.1.4. Triệu chứng lâm sàng
Thời gian kể từ khi có triệu chứng đến khi vào viện trong nghiên cứu của chúng tôi trung bình là 1,3 tháng. Thời gian để bệnh nhân quyết định đến khám là không giống nhau. Sớm nhất là 4 ngày và muộn nhất là 4 tháng, nhưng tập trung cao vào 3 tháng đầu tiên đặc biệt là trong 1 tháng đầu. Tuy nhiên vẫn có một tỷ lệ nhỏ bệnh nhân đến khám từ tháng thứ 4. Con số này chứng tỏ rằng vẫn có bệnh nhân còn chủ quan với tình trạng bệnh tật.
Trong nghiên cứu của chúng tôi, triệu chứng nuốt nghẹn là phổ biến nhất của bệnh nhân UTTQ, chiếm tỷ lệ 90,7%, kết quả này khá giống với các nghiên cứu trong và ngoài nước. Theo Phạm Văn Bình (2021) có 87,4% bệnh nhân có triệu chứng khó nuốt [34]. Nghiên cứu của Hamrah ở Afghanistan cho thấy 84,8% bệnh nhân bị UTTQ có nuốt nghẹn [38]. Mặc dù nuốt nghẹn là dấu hiệu lâm sàng thường gặp song không đặc hiệu do có thể gặp trong Barret thực quản, trào ngược dạ dày thực quản, u lành tính của thực quản, trong rối loạn nuốt và một số bệnh tâm căn. Tuy nhiên với bệnh nhân nuốt nghẹn cần lưu ý đặc biệt để loại trừ tổn thương do ung thư thực quản và cần phải kiểm tra bằng nội soi, sinh thiết vùng nghi ngờ tổn thương.
Đau khi nuốt, đau sau xương ức là dấu hiệu xuất hiện muộn, điểm đau thường không tương xứng với vị trí của ung thư. Nguyên nhân là do viêm thực quản, hoặc do chèn ép các dây thần kinh hay do khối u xâm lấn các tạng xung quanh. Tỷ lệ bệnh nhân nuốt đau trong nghiên cứu này chiếm 15,1%.
Trong nghiên cứu của chúng tôi có một tỷ lệ nhỏ bệnh nhân bị khàn tiếng chiếm 9,3%. Nguyên nhân có thể do u nguyên phát xâm lấn ra ngoài thành thực
quản gây chèn ép xâm lấn vào dây thần kinh quặt ngược thanh quan hoặc do u di căn hạch chèn ép vào dây thần kinh gây khàn tiếng. Triệu chứng này được coi là một dấu hiệu tiên lượng xấu vì nó gợi ý có sự xâm lấn hoặc chèn ép tại chỗ bởi khối u [31]. Các bệnh nhân có triệu chứng khàn tiếng trong nghiên cứu này đều được chẩn đoán bệnh ở giai đoạn III và IV.
Tỷ lệ bệnh nhân gầy sút chiếm 41,9% vì trong nghiên cứu này tỷ lệ nuốt nghẹn chiếm 90,7%, chủ yếu là độ I và độ II gây ảnh hưởng đến ăn uống của bệnh nhân. Khi bệnh nhân mất 10% trọng lượng cơ thể thì đây coi là một yếu tố tiên lượng nặng. Có 14 bệnh nhân mất >10% trọng lượng cơ thể trong nghiên cứu của chúng tôi. Nuốt nghẹn khiến người bệnh ngại ăn, khiến tình trạng dinh dưỡng của người bệnh ngày càng trầm trọng hơn. Các nghiên cứu cho thấy chán ăn là một trong những biến chứng thường gặp nhất ở bệnh nhân ung thư, với 24% chán ăn tại thời điểm chẩn đoán, 80% chán ăn trong giai đoạn nặng và 66% chán ăn khi điều trị hóa chất. Tỷ lệ bệnh nhân gầy sút theo các nghiên cứu luôn có những thay đổi. Theo nghiên cứu của Nguyễn Xuân Hòa là 14,4%, Phạm Văn Bình là 80%. Nghiên cứu của Schaaf và cộng sự cho thấy 100% bệnh nhân ung thư thực quản hoặc dạ dàu bị sụt cân [37]. Một nghiên cứu ở Trung Quốc cũng báo cáo rằng chỉ có 18,5% bệnh nhân UTBM tế bào vảy thực quản không bị sụt cân [25].
4.2. Triệu chứng cận lâm sàng
4.2.1. Mô bệnh học
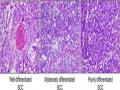
Ung thư biểu mô vảy thực quản chiếm trên 90% các trường hợp ung thư thực quản trên toàn thế giới và có tỷ lệ mắc cao ở Đông Á và các nước đang phát triển.
Trong nghiên cứu của chúng tôi, tỷ lệ ung thư biểu mô vảy thực quản chiếm 97,7%, chỉ có 2,3% bệnh nhân là ung thư biểu mô tuyến. Kết quả này cũng tương tự với nghiên cứu của Phạm Văn Bình với tỷ lệ UTBM vảy là 97,1% và UTBM tuyến là 1,9% [34].
Hiện nay trên thế giới, tỷ lệ ung thư biểu mô tuyến đang có xu hướng tăng liên tục. Ở các nước đang phát triển, tỷ lệ ung thư biểu mô tế bào vảy giảm và đồng thời tăng tỷ lệ mắc ung thư biểu mô tuyến. Ở Mỹ, từ năm 1975 đến
năm 2004, tỷ lệ ung thư biểu mô tuyến tăng 463% và các mô hình tương tự đã được quan sát thấy ở Anh, Tây Âu [27].
4.2.2. Đặc điểm nội soi
Nội soi chẩn đoán trong bệnh lý UTTQ không chỉ cho phép nhìn trực tiếp tổn thương, xác định đúng vị trí của tổn thương mà còn cho phép sinh thiết tổn thương để chẩn đoán mô bệnh học. Hình ảnh nội soi của UTTQ thường gặp dưới dạng u sùi, loét, thâm nhiễm. Khả năng chẩn đoán xác định đạt từ 70 – 95%. Nếu phối hớp nội soi sinh thiết và chẩn đoán mô bệnh học có thể chẩn đoán đúng 100% trường hợp. Nội soi kết hợp nhuộm màu niêm mạc thực quản và quang động học đánh dấu tổn thương làm tăng khả năng sinh thiết đúng vị trí, phát hiện u thực quản nhiều vị trí.
Kết quả nghiên cứu của chúng tôi gặp các loại tổn thương cổ điển, trong đó thể sùi loét hay gặp nhất (45,4%), tiếp đến là thể loét (40,7%), sùi (8,1%) và ít gặp nhất là thâm nhiễm (5,8%). Tổn thương thể sùi có đặc điểm vùng mô u lồi lên có hình dạng như hoa súp lơ, tạo ra một vùng có thể có chít hẹp, không đồng đều, dễ chảy máu và dễ lan ra các mô kế cận. Hình ảnh này hay gặp trong ung thư biểu mô vảy. Một biến thể của thể sùi là thể sùi loét. Vùng tổn thương có bờ nham nhở (loét ở thành); vùng giữa tổn thương lõm xuống chứa chất hoại tử, mủ, máu,…Thể loét với hình ảnh tổn thương là một ổ loét có bờ nham nhở, cứng, đáy ổ loét bẩn có thể có xuất huyết trên thành hoặc đáy ổ loét. Thể thâm nhiễm có xu hướng lan tỏa theo chu vi.
Mức độ choán chỗ lòng thực quản được đánh giá qua nội soi thực quản
– dạ dày. Những khối u choán chỗ >1/2 chu vi chiếm tỷ lệ cao nhất 61,6%, những khối u ≤ 1/2 chiếm 38,4%. Kết quả này cũng phù hợp với nghiên cứu của Nguyễn Đức Lợi khối u choán chỗ 3/4 chu vi thực quản chiếm 59,6%, 1/2 chu vi chiếm 39,7%.
Trong nghiên cứu của chúng tôi, vị trí ung thư hay gặp nhất là đoạn thực quản 1/3 giữa chiếm tỷ lệ 53,5% tiếp theo là 1/3 trên chiếm 30,2% và 1/3 dưới chiếm 16,3%. Kết quả này tương tự nghiên cứu của Nguyễn Đức Lợi với tỷ lệ 1/3 trên, giữa, dưới lần lượt là 22,1%, 62,1% và 14,7% [7].
4.2.3. Đặc điểm trên CLVT
Chụp CLVT được coi như một phương pháp lý tưởng đánh giá mức độ lan rộng của UTTQ vào vùng trung thất vì nó là kỹ thuật không xâm lấn đầu tiên có khả năng cho thấy ranh giới rõ ràng giữa thành thực quản và các cấu trúc xung quanh. Trung thất và toàn bộ các trường phổi được quan sát, đánh giá đầy đủ nhờ các lớp cắt liên tiếp cách nhau 10mm hoặc 5mm (tại chỗ có u), kết hợp tiêm thuốc cản quang tĩnh mạch.
Trong nghiên cứu của chúng tôi, trên hình ảnh CLVT vị trí khối u hay gặp nhất là đoạn thực quản 1/3 giữa chiếm 52,3%, tiếp đến là 1/3 trên và 1/3 dưới lần lượt là 28,9% và 19,8%. Theo Nguyễn Đức Lợi thì thực quản 1/3 giữa là thường gặp nhất chiếm 60,3% các trường hợp [7].
Về hình ảnh tổn thương trên phim CLVT, hình ảnh dày thành thực quản chiếm tỷ lệ lớn nhất là 41,2%; tiếp sau đó là phá vỡ vỏ chiếm 38,4%, xâm lấn khí quản chiếm 8,1%, xâm lấn động mạch chủ 5,8%, xâm lấn trung thất 4,7%, xâm lấn cột sống ít gặp nhất, chỉ có 1,2% tương đương 1 bệnh nhân. Bình thường vùng tiếp xúc giữa khí phế quản và thực quản thường có một đường giảm âm đậm hẹp, có thể phân biệt được trên phim CLVT ở cửa sổ thích hợp, khi đường này mất thì khả năng xâm lấn u vào khí phế quản nhiều hơn. U xâm lấn động mạch chủ được đánh giá nhờ lớp mỡ quanh động mạch chủ. Khi lớp mỡ này mất cần lưu ý xem u có xâm lấn động mạch chủ không. Đối với xâm lấn động mạch chủ, có thể dựa vào tiêu chuẩn được Picus mô tả năm 1983: Góc Picus < 45° thì không có xâm lấn, góc Picus > 90° thì chắc chắn có xâm lấn và góc Picus từ 45 – 90° thì khả năng xâm lấn là 50%.
UTTQ thường có di căn hạch sớm và đa dạng, phát hiện hạch di căn gặp nhiều khó khăn do dấu hiệu không đặc hiệu, đôi khi hạch di căn rất xa tổn thương. Khi các hạch ở vùng cạnh thực quản, ngã ba khí – phế quản, dọc khí quản hay khoang Barety mà có đường kính >10mm và không thay đổi tỷ trọng khi tiêm thuốc cản quang là dấu hiệu di căn hạch rất mạnh mẽ. Độ nhạy của CLVT trong phát hiện hạch vùng nói chung chỉ khoảng 65%. Trong nghiên cứu của chúng tôi có 41,9% bệnh nhân phát hiện di căn hạch, 9,3% bệnh nhân có di căn phổi, 2,3% bệnh nhân di gan phát hiện trên phim CLVT.
4.2.4. Giai đoạn bệnh
Nhìn chung, trong nghiên cứu của chúng tôi, UTTQ phần lớn ở giai đoạn III và IV, trong đó giai đoạn IV là 43 bệnh nhân (50%) và giai đoạn III là 37 bệnh nhân (43%). Cao hơn so với các nghiên cứu trong và ngoài nước.
Bảng 4.2. Tỷ lệ các giai đoạn ung thư thực quản
n | Giai đoạn | ||||
I | II | III | IV | ||
Jida Guo (2021) [8] | 10.965 | 18,1 | 22,4 | 35,3 | 23,8 |
Phạm Văn Bình (2021) [34] | 206 | 7,8 | 22,3 | 60,2 | 9,7 |
Phạm Việt Hùng (2011) [5] | 156 | 6,6 | 42,1 | 44,7 | 6,6 |
Tỷ lệ giai đoạn III, IV cao phụ thuộc và thời gian bệnh nhân đến khám bệnh từ khi có triệu chứng. Bệnh nhân càng đến muộn thì khả năng bệnh ở giai đoạn muộn càng cao.
4.2.5. Mối liên quan giữa mô bệnh học và tiền sử bản thân
Trong nghiên cứu của chúng tôi, tiền sử hút thuốc và sử dụng rượu chỉ gặp ở UTBM tế bào vảy, trong đó uống rượu chiếm 41,7%, cả hút thuốc và uống rượu chiếm 35,7% và hút thuốc chiếm 1,2%. Và sự khác biệt này là có ý nghĩa thống kê với p<0,05 (p = 0,031) theo kiểm định Fisher.
Theo nghiên cứu của Xiaorong Yang và cộng sự chỉ ra rằng những người đang hút thuốc có nguy cơ mắc UTBM vảy cao hơn gần 50% so với những người không bao giờ hút thuốc. Nguy cơ tăng lên ở những người có thói quen hít sâu khi hút thuốc, bắt đầu hút thuốc trước 20 tuổi, tiêu thụ nhiều thuốc mỗi ngày, tuy nhiên, mối liên quan giữa UTBM vảy và hút thuốc không quan sát thấy ở phụ nữ và tiếp xúc thuốc lá thụ động. Những người đang uống rượu có nguy cơ mắc UTBM vảy gấp 2 lần những người không uống. Mối quan hệ giữa
lượng rượu tiêu thụ, độ mạnh của rượu có ý nghĩa với tăng nguy cơ UTBM vảy ở nam giới hơn so với những người không sử dụng rượu [40]. Các nghiên cứu chỉ ra rằng các yếu tố nguy cơ liên quan đến UTBM tuyến đó là bệnh trào ngược dạ dày, béo phì, hút thuốc, Barrett thực quản và không có mối liên quan nào giữa uống rượu và khả năng bị UTBM tuyến.
Do đó, có thể giải thích tỷ lệ mắc UTBM vảy trong nghiên cứu của chúng tôi chiếm ưu thế hơn so với UTBM tuyến là do tiền sử sử dụng thuốc lá và rượu của bệnh nhân.
4.2.6. Mối liên quan giữa mô bệnh học và vị trí ung thư trên nội soi
UTTQ phổ biến với 2 loại mô bệnh học là UTBM vảy và UTBM tuyến.. UTBM tuyến thực quản là sự biệt hóa tuyến phát sinh trong quá trình hình thành Barrett thực quản – yếu tố nguy cơ thường gặp nhất của UTBM tuyến, liên quan đến tình trạng trào ngược dạ dày thực quản. Do đó UTBM vảy hay gặp ở 1/3 trên và giữa, UTBM tuyến thường xuất hiện ở 1/3 dưới, có liên quan đến đoạn nối thực quản và dạ dày [22].
Trong nghiên cứu của chúng tôi, UTBM vảy gặp ở tất cả các vị trí của thực quản, gặp nhiều nhất ở 1/3 giữa, sau đó đến 1/3 trên và 1/3 dưới, tỷ lệ lần lượt là 52,3%, 27,9% và 17,4%. UTBM tuyến chỉ gặp ở vị trí 1/3 dưới chiếm tỷ lệ 100% và sự khác biệt này là có ý nghĩa thống kê với p = 0,025 được tính bằng kiểm định Fisher test. Kết quả này tương ứng với nghiên cứu của tác giả Mayumi Okada và cộng sự với 150 bệnh nhân trong đó có 100 bệnh nhân UTBM vảy, 50 bệnh nhân được chẩn đoán UTBM tuyến, có 72/100 bệnh nhân UTBM vảy nằm ở 1/3 trên và 1/3 giữa thực quản. 100% bệnh nhân UTBM tuyến nằm ở 1/3 dưới của thực quản, có liên quan đến Barrett thực quản [29].