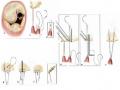
1.2.4. Các thương tổn trong bệnh hở van hai lá
Mô tả thương tổn van cũng được dựa theo cách phân loại sinh lý bệnh học. Ở mỗi loại sa van, chúng ta sẽ có những thương tổn chuyên biệt.
Cũng như trong phân loại sinh lý bệnh học, các thương tổn van thường phối hợp với nhau. Thương tổn van chuyên biệt theo bệnh nguyên của hở van.
Bảng 1.1. Thương tổn van theo loại bệnh lý hở van hai lá
Loại I: Cử động lá van bình thường
- Dãn rộng/ Biến dạng đơn thuần của vòng van
- Vòng van bị vôi hóa
- Thủng lá van
Có thể bạn quan tâm!
-
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 1
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 1 -
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2 -
 Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van
Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van -
![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]
Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59] -
 Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam
Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam -
 Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo
Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo
Xem toàn bộ 182 trang tài liệu này.
- Rách lá van
Loại II: Sa van
- Đứt dây chằng
- Dãn dài dây chằng
- Đứt trụ cơ
- Dãn dài trụ cơ
Loại III: Hạn chế cử động lá van
* Thương tổn van:
- Dính mép van (sợi hóa hoặc vôi hóa)
- Dày lá van (sợi hóa hoặc vôi hóa)
- Co rút mô van (thiếu mô van)
* Thương tổn vùng dưới van:
- Dính dây chằng
- Dày dây chằng
- Co rút dây chằng
- Dính trụ cơ
- Tổn thương thủng lá van kèm theo đứt dây chằng hoặc trụ cơ hay gặp trong viêm nội tâm mạc
-Tình trạng dãn dài dây chằng và đứt dây chằng hay gặp trong bệnh van tim thoái hóa.
1.2.5. Nguyên nhân của hở van hai lá
Nguyên nhân của bệnh lý hở van hai lá có thể chia thành hai nhóm: Hở van hai lá nguyên phát và hở van hai lá thứ phát.
* Hở van hai lá nguyên phát: Do các nguyên nhân xuất phát tại bất kì vị trí nào của bộ máy van hai lá (lá van, dây chằng, cơ nhú, vòng van). Nguyên nhân thường gặp nhất ở các nước phát triển là bệnh van tim thoái hóa, bao gồm: bệnh Marfan và hai loại thoái hóa mô van về mặt bệnh lý đã được mô tả có sự chồng lấn nhau:
- Bệnh Barlow, do thoái hóa nhầy của mô van hai lá, đặc trưng bởi sự tích tụ bất thường của chất mucopolysaccharides
- Thoái hóa sợi đàn hồi của mô van hai lá, dẫn đến các bất thường về cấu trúc mô liên kết làm mất tính toàn vẹn cơ học của lá van và bộ máy dưới van.[17]
Các nguyên nhân khác dẫn đến hở van hai lá nguyên phát bao gồm: bệnh van tim hậu thấp, bệnh van tim vôi hóa, các bệnh lý rối loạn mô liên kết, lupus ban đỏ, xơ cứng van, chấn thương.
* Hở van hai lá thứ phát: Hở van hai lá thứ phát xuất hiện do sự thay đổi cấu trúc hình học của thất trái dẫn đến ảnh hưởng hoạt động của bộ máy van hai lá. Hở van hai lá thứ phát có nhiều cơ chế gây ra, bao gồm tái cấu trúc và mất đồng bộ thất trái; giãn vòng van; giảm co bóp cơ tim làm áp lực đóng van hai lá trong thời gian tâm trương bị giảm dẫn đến van đóng không kín trong thì tâm thu; thay đổi cấu trúc hình học thất trái làm căng dây chằng van
và gây hở van. Các nguyên nhân gây hở van hai lá thứ phát có thể được chia thành nhóm thiếu máu cục bộ và không thiếu máu cục bộ.
- Hở van hai lá do thiếu máu cục bộ: Rối loạn chức năng thất trái do bệnh mạch vành. Thường có tiên lượng nặng và nguy cơ suy tim cao.
- Hở van hai lá không do thiếu máu cục bộ: bao gồm bệnh cơ tim giãn nở, bệnh cơ tim hạn chế và bệnh cơ tim phì đại, xơ hóa nội mạc cơ tim. Hở van hai lá không do thiếu máu cục bộ còn có thể xuất hiện trên bệnh nhân rung nhĩ (dẫn đến giãn vòng van) và tạo nhịp thất phải (dẫn đến mất đồng bộ hai thất), viêm nội tâm mạc nhiễm khuẩn, u cơ tim [10].
* Bệnh van tim bẩm sinh:
- Van dạng dù
- Van dạng vòng (Hammock)
- Thiếu dây chằng
- Thiếu trụ cơ
Các thương tổn van tim cũng có những đặc điểm chuyên biệt tùy theo từng loại bệnh nguyên.
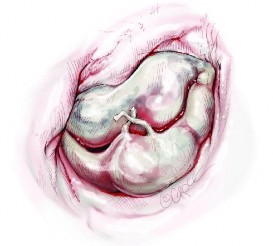
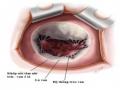
Hình 1.12. Đứt dây chằng van hai lá
(Nguồn: TohruAsai, Jul 17, 2015)
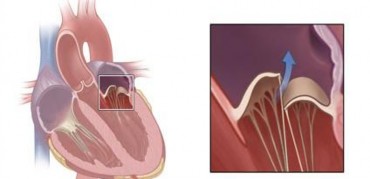
Hình 1.13. Dãn dài dây chằng van hai lá
(Nguồn: Clin Res Cardiol, May 17, 2018)
Vùng áp đầy đủ của hai lá van ngang mặt phẳng van hai lá chủ yếu nhờ vào các dây chằng bờ. Nếu dãn hoặc dài dây chằng bờ, hai lá van không đóng kín, gây ra hở van.

Hình 1.14. Thương tổn van hai lá theo nguyên nhân
“Nguồn: Carpentier A, (2010) [23]
1.3. Chẩn đoán
1.3.1. Lâm sàng [12],[23]
Biểu hiện lâm sàng hở van hai lá mạn:
Triệu chứng cơ năng của bệnh lý hở van hai lá mạn tùy thuộc độ nặng của hở van, mức độ tiến triển nhanh hay chậm, áp lực động mạch phổi, tổn thương van tim, cơ tim và động mạch vành phối hợp. Triệu chứng cơ năng là triệu chứng của suy thất trái: khó thở kịch phát về đêm, mệt, loạn nhịp hoàn toàn thường gặp do hậu quả dãn nhĩ trái. Đặc điểm của hở van hai lá là diễn tiến bệnh chậm, do đó khi có dấu hiệu suy thất trái là bệnh đã nặng, chức năng thất trái không hồi phục dù đã được điều trị ngoại khoa.
Triệu chứng thực thể: Mạch tay và mạch cảnh thường mạnh và gọn. Mỏm tim thường đập mạnh và diện đập ở ngoài đường trung đòn nảy về phía trái (biểu hiện của dãn thất trái). T1 thường nhỏ do van hai lá bị hở nên đóng kém; T2 tách đôi rộng do van động mạch chủ đóng sớm. Khi có T3 loại trừ khả năng hẹp van hai lá phối hợp. Âm thổi tâm thu dạng tràn ở mỏm tim.
Biểu hiện lâm sàng của hở van hai lá cấp tính khác với hở van hai lá mạn. Bệnh thường biểu hiện bằng suy thất trái nặng và đột ngột, có thể gây phù phổi và sau đó sốc tim. Các triệu chứng cơ năng xuất hiện và tiến triển nặng nhanh do gia tăng áp lực đổ đầy thất trái trên tim chưa được chuẩn bị: khó thở nặng ngay khi nghỉ, lo lắng. Các dấu hiệu khám thực thể chủ yếu do suy thất trái [9].
1.3.2. Cận lâm sàng [5],[12],[24]
Điện tim: thường gặp là dãn nhĩ trái hoặc rung nhĩ. Chỉ khoảng 1/3 bệnh nhân hở van hai lá có dấu hiệu dãn thất trái. Khoảng 15% bệnh nhân có dấu dày thất phải do tăng áp động mạch phổi.
X quang ngực: phim X quang ngực sau trước có thể giúp thấy nhĩ trái dãn lớn, chỉ số tim ngực lớn hơn 0.5 khi buồng thất trái dãn. Khi có suy tim, có thể thấy dấu hiệu phù nề mô kẻ (đường Kerley).
Siêu âm tim:
Siêu âm tim qua thành ngực TM, 2D và Doppler màu giúp xác định chẩn đoán, lượng giá độ nặng, chỉ định phẫu thuật, theo dòi kết quả sửa van trong khi phẫu thuật và chăm sóc sau phẫu thuật. Doppler xung giúp phát hiện hở van hai lá với độ nhạy cảm là 90% và độ chuyên biệt khoảng 95%. Doppler màu giúp phát hiện nhanh dòng hở van hai lá với độ nhạy cảm khoảng 94% và độ chuyên biệt 100%. Nên thực hiện nhiều mặt cắt để tìm, nhất là mặt cắt cạnh ức trục dọc và mặt cắt 4 buồng từ mỏm.
Siêu âm qua thực quản bệnh nhân hở van hai lá được thực hiện khi: siêu âm doppler qua thành ngực chưa đánh giá đầy đủ hoặc chưa rò về thương tổn hở van hai lá, cơ chế gây hở van hai lá, tình trạng chức năng thất trái; có chỉ định phẫu thuật sửa van và cần trợ giúp của siêu âm qua thực quản trước và trong phẫu thuật.
Siêu âm tim qua thực quản giúp phẫu thuật viên khảo sát chức năng của van hai lá, thương tổn của van, cũng như chức năng của tâm thất. Từ đó, sẽ đề ra phương án sử dụng kỹ thuật sửa van nào là tốt nhất dành cho bệnh nhân.[63]
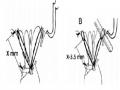
Đối với kỹ thuật sử dụng dây chằng nhân tạo thì siêu âm tim qua thực quản đóng vai trò cực kỳ quan trọng. Trước hết, siêu âm tim qua thực quản cần ước lượng chiều dài của dây chằng tại vùng van bị sa. Trong trường hợp sa van do dài dây chằng (dây chằng bị dãn dài nhưng không bị đứt) thì ước lượng chiều dài dây chằng bình thường bằng cách đo trực tiếp chiều dài dây chằng từ đỉnh của trụ cơ tới bờ tự do vào cuối thời kỳ tâm thu. Ngoài ra,
trường hợp sa van do đứt dây chằng (không thể thấy được rò dây chằng) thì đo gián tiếp từ đỉnh của trụ cơ tới bờ tự do của vị trí lá van sa cũng vào cuối thời kỳ tâm thu. Từ đó phẫu thuật viên sẽ ước lượng được chiều dài bình thường của dây chằng cũng như khoảng cách từ đỉnh trụ cơ tới bờ tự do của vùng lá van bị sa để quyết định chiều dài của dây chằng nhân tạo cần thiết cho từng trường hợp cụ thể. Trong trường hợp van bị sa ở nhiều chỗ khác nhau, thì chúng ta cũng cần phải ước lượng chiều dài cần thiết cho dây chằng nhân tạo sử dụng tại từng vị trí sa van cụ thể. Luôn luôn có một sự khác biệt dù nhỏ giữa các chiều dài dây chằng bám vào các vị trí khác nhau của bề mặt lá van.
Siêu âm tim qua thực quản cũng đặc biệt cần thiết để ước lượng kích thước và chất lượng của trụ cơ. [63] Chúng ta đều biết là với phương pháp dây chằng nhân tạo thì đòi hỏi trụ cơ phải đủ lớn và vững chắc để cho dây chằng nhân tạo xuyên qua. Vị trí chúng ta khâu dây chằng nhân tạo vào trụ cơ thường là ở đỉnh của trụ cơ, gần với vị trí của dây chằng đi ra từ trụ cơ. Đây là vị trí vững chắc nhất của trụ cơ, luôn luôn có một ít mô xơ tại đỉnh của trụ cơ, giúp cho dây chằng nhân tạo đi qua vững chắc, ít có nguy cơ gây tổn thương trụ cơ.
Như vậy, chúng ta cần khảo sát kích thước và chất lượng của trụ cơ, đặc biệt là vùng đỉnh của trụ cơ, nơi mà kim của dây chằng nhân tạo sẽ đi qua. Kích thước tốt nhất của phần đỉnh trụ cơ bảo đảm cho kỹ thuật sử dụng dây chằng nhân tạo an toàn nhất là từ 8 – 10mm. Nên áp dụng kỹ thuật này với những trụ cơ dạng bao găng tay, hơn là những thể trụ cơ có nhiều nhánh nhỏ kích thước không bảo đảm để giữ ổn định cho dây chằng nhân tạo. Khi khâu kim qua trụ cơ, thì tốt nhất là chỉ lấy 1/3 chiều dày của trụ cơ, không nên khâu quá sâu có thể đưa tới thiếu máu trụ cơ và có thể gây ra biến chứng đứt trụ cơ sau đó.
Hai tiêu chuẩn vàng giúp cho phẫu thuật viên quyết định có nên áp dụng kỹ thuật sửa van với dây chằng nhân tạo hay không, đó là:
- Chất lượng của mô lá van bị sa
- Chất lượng của trụ cơ
Nếu một trong hai tiêu chuẩn này không đạt yêu cầu thì chúng ta không nên sử dụng dây chằng nhân tạo để sửa van mà nên chuyển sang áp dụng một kỹ thuật khác để sửa van. Siêu âm tim qua thực quản là một biện pháp tối ưu để giúp chúng ta đánh giá hai tiêu chuẩn trên và phẫu thuật viên dựa vào đó sẽ dễ dàng quyết định hướng phẫu thuật trước khi mở tim. Ngoài ra, sau phẫu thuật, siêu âm tim qua thực quản là phương tiện hữu ích để đánh giá:
- Chức năng co bóp tim, diện áp đầy đủ giữa hai lá van.
- Vận động lá van sau khi sửa, sau khi được gắn vòng van nhân tạo
- Dòng hở tồn lưu nguy hiểm: là dòng hở có Vena contracta > 2mm, tốc độ dòng máu tăng > 4m/s, dòng hở hướng về vòng van hoặc cấu trúc cứng gây ra tán huyết. Chênh áp ngang qua van hai lá > 5mmHg
- Nguy cơ SAM (Systolic Anterior Motion) sau mổ: trên đường thoát thất trái, nếu khoảng cách từ lá van đến vách liên thất < 25mm, hoặc tỉ lệ chiều cao lá van hai lá giữa lá trước và lá sau < 1,1.
- Nếu có bất thường trên siêu âm tim qua thực quản trong mổ, có thể mổ lại ngay để kịp thời điều chỉnh, trước khi xảy ra các rối loạn nặng về huyết động. Tóm lại, các bất thường ghi nhận trên siêu âm bao gồm: (a) hở van hai lá tồn lưu độ 2 trở lên, (b) dòng hở nguy hiểm hướng về vòng van nhân tạo, (c) SAM, tăng chênh áp giữa Thất trái và Động mạch chủ, (d) sút vòng van nhân tạo.


![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](https://tailieuthamkhao.com/uploads/2022/06/10/nghien-cuu-ap-dung-phuong-phap-sua-van-su-dung-day-chang-nhan-tao-trong-benh-5-120x90.jpg)