* Xác định mức độ hở van hai lá dựa trên:
Bảng 1.2: Các tiêu chuẩn thường dùng lượng giá độ nặng hở van hai lá [12]
Hở nhẹ (Độ 1) | Hở vừa (Độ 2) | Hở nặng (Độ 3) | Hở rất nặng (Độ 4) | |
Định vị dòng hở trong nhĩ trái bằng Doppler xung | Ngay sau van | Giữa nhĩ trái | Ở đáy nhĩ trái | |
Độ lan dòng hở trong nhĩ trái (Doppler màu) | < 1,5 cm | 1,5 – 3 cm | 3– 4,5 cm | > 4,5 cm |
Độ rộng dòng hở trong nhĩ trái (tỷ lệ) | < 20% | 20 – 40% | > 60% | |
Độ rộng dòng hở bằng siêu âm qua thực quản | 1,5 – 4 cm2 | 4 – 7 cm2 | > 7 cm2 | |
Đường kính dòng phụt tại gốc (siêu âm qua thực quản) | < 6 mm | 6 – 8 mm | > 8 – 10 mm | |
Phổ tĩnh mạch phổi (siêu âm qua thực quản) | Bình thường | Giảm vào kỳ tâm thu | Đảo ngược vào kỳ tâm thu | |
Có vùng hội tụ | Không | Có | ||
Sóng E hai lá | < 1,5 m/giây | > 1,5 m/giây | ||
Phân suất phụt ngược | < 20% | 20 – 40% | > 40% | |
Đậm độ phổ hở (Doppler liên tục) | Yếu | Mạnh | ||
Có thể bạn quan tâm!
-
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2 -
 Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van
Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van -
 Các Thương Tổn Trong Bệnh Hở Van Hai Lá
Các Thương Tổn Trong Bệnh Hở Van Hai Lá -
 Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam
Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam -
 Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo
Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo -
 Chỉ Định Phẫu Thuật: Dựa Vào Tiêu Chuẩn Của Hội Tim Hoa Kỳ (Bảng 1.3).
Chỉ Định Phẫu Thuật: Dựa Vào Tiêu Chuẩn Của Hội Tim Hoa Kỳ (Bảng 1.3).
Xem toàn bộ 182 trang tài liệu này.

Ngoài ra, trên siêu âm Doppler, việc đánh giá dòng hở van hai lá còn được dựa trên: Vena contracta (VC: độ rộng tại gốc dòng hở), PISA (diện tích
bề mặt vùng gần dòng hở; giúp tính toán các thông số: Diện tích lỗ dòng hở hiệu quả - EROA, Thể tích dòng hở-Rvol và Phân suất hở - RF). Theo hướng dẫn năm 2017 của Hiệp hội Siêu âm Hoa Kỳ, van hai lá được đánh giá là nặng khi EROA ≥ 0,4cm2, Rvol ≥ 60ml, hoặc RF ≥ 50%.
Thông tim: chụp buồng tim và khảo sát huyết động khi các biện pháp cận lâm sàng không xâm lấn không kết luận được độ nặng hở van hai lá, chức năng thất trái, hoặc khi có sự không tương xứng giữa lâm sàng và cận lâm sàng không xâm lấn về độ nặng của van hai lá.
Chụp mạch vành được thực hiện trên bệnh nhân hở van hai lá: nghi ngờ thiếu máu cơ tim là nguyên nhân gây hở van hai lá, dự định phẫu thuật ở bệnh nhân có cơn đau thắt ngực hoặc có tiền sử nhồi máu cơ tim.
1.4. Điều trị
1.4.1. Nguyên tắc chung
Điều trị suy tim do hở van hai lá được chuẩn hóa: giảm hậu tải (ức chế men chuyển, hydralazine) được sử dụng đầu tiên. Có thể dùng thêm lợi tiểu và Digitalis. Digitalis cũng có hiệu quả nhiều khi có rung nhĩ hoặc suy chức năng tâm thu thất trái. Tuy vậy, điều trị nội khoa không giảm được tiến triển của bệnh, do đo tốt nhất phải phẫu thuật.
Điều trị ngoại khoa: thường được cân nhắc trên những bệnh nhân có triệu chứng nặng với hở van hai lá thứ phát nặng và đã được điều trị nội khoa tối ưu (Khuyến cáo mức độ IIA) [36], bởi vì hở van hai lá thứ phát, ngoài bất thường của van hai lá, đây thực sự còn là bệnh lý của thất trái. Phẫu thuật van hai lá được chỉ định ở bệnh nhân có hở van hai lá do thiếu máu từ mức độ trung bình trở lên được phẫu thuật bắc cầu mạch vành (Khuyến cáo mức độ IIB) [25].
Bảng 1.3. Chỉ định phẫu thuật của hở van hai lá nặng nguyên phát theo Hiệp Hội Tim Hoa Kỳ (AHA)
Mức độ khuyến cáo theo AHA | |
Có triệu chứng, EF*> 30% | I |
Không có triệu chứng, EF 30 – 60% | I |
Không có triệu chứng, LVESD≥ 40 mm | I |
Không có triệu chứng, rung nhĩ mới khởi phát | IIa |
Không có triệu chứng, khả năng sửa van hai lá thành công và lâu dài > 95% với tỉ lệ tử vong tiên đoán < 1% tại một trung tâm phẫu thuật tim kinh nghiệm | IIa |
Không có triệu chứng với EF > 60%, LVESD < 40mm có tăng kích thước thất trái hoặc giảm EF sau nhiều lần siêu âm | IIa |
Không triệu chứng, hở van hai lá do sa van, LVESD ≥ 40 mm, nguy cơ phẫu thuật thấp và khả năng sửa van thành công cao | Không có |
Không có triệu chứng, giãn nhĩ trái (≥ 60 ml/m2) hoặc PAPs** khi gắng sức ≥ 60 mmHg, nguy cơ phẫu thuật thấp và khả năng sửa van thành công cao | Không có |
“Nguồn: Nishimura, (2014) [79]
* EF: Phân suất tống máu, + LVESD: Đường kính thất trái cuối tâm thu, ** PAPs: Áp lực động mạch phổi tâm thu.
1.4.2. Các kỹ thuật sửa van loại II (sa van) theo Alain Carpentier [13],[25],[59]
Theo nguyên lý sửa van của tác giả Carpentier: khôi phục lại sự vận động tối đa của lá van, tạo vùng áp lớn nhất, hiệu chỉnh và làm ổn định lại toàn bộ vòng van.
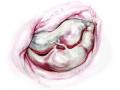
Thương tổn tương ứng trong hở van hai lá do sa lá van: đứt dây chằng, dây chằng dài, đứt trụ cơ, dài trụ cơ.
1.4.2.1. Kỹ thuật sửa van do sa lá trước:
Sa lá van trước có thể do dãn dài dây chằng hoặc đứt dây chằng. Các kỹ thuật được sử dụng để sửa sa lá van trước bao gồm:
Bảng 1.4. Kỹ thuật sửa van hai lá do sa lá trước [25]
Tình trạng lá van | Sa giới hạn | Sa diện rộng | |||
Đứt dây chằng | Dãn dây chằng | ||||
Vùng sa ≤1/4 diện lá van | Dây chằng thứ cấp lá trước tốt | Dây chằng thứ cấp lá trước không dùng được | ≤10mm | ≥10mm | |
Kỹ thuật | Cắt giảm tam giác | Chuyển vị dây chằng thứ cấp lá trước, cố định vào bờ tự do lá van | Chuyển vị dây chằng thứ cấp lá sau sang lá trước | Tạo hình trượt trụ cơ | Làm ngắn dây chằng |
Kỹ thuật thay thế | Cố định lá van sa lên dây chằng thứ cấp | Dây chằng nhân tạo | Làm ngắn trụ cơ Cắt giảm tam giác, chuyển vị dây chằng Dây chằng nhân tạo | ||
Nguồn: Carpentier A, (2010) [24]
Với những trường hợp thương tổn sa lá trước diện rộng do dãn dây chằng hay đứt dây chằng, chuyển vị dây chằng vẫn tỏ ra khá hiệu quả, và đây là mô tự thân. Tuy nhiên, nhiều trường hợp thương tổn phức tạp, mô dây chằng tự thân không đủ, dây chằng nhân tạo lại một lần nữa chứng minh được hiệu quả sử dụng của chính nó.
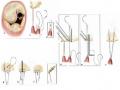
- Cố định dây chằng phụ vào bờ tự do của lá van trước
Một dây chằng bờ bị đứt gây ra sa van trước. Ngay sát dây chằng bị đứt này có một dây chằng phụ đủ mạnh để thay thế, khâu dính dây chằng phụ này vào bờ tự do của lá van bằng chỉ 5.0, và đặt vòng van nhân tạo.
Kỹ thuật này được áp dụng khi sát ngay tại vùng lá van sa có một dây chằng phụ đủ chắc và đủ dày, có thể thay thế cho dây chằng chính được.
- Chuyển vị dây chằng
Chuyển vị dây chằng là kỹ thuật được sử dụng nhiều nhất để điều trị sa lá van trước do đứt dây chằng. Chúng ta có thể chuyển một dây chằng từ lá van sau ra lá van trước hoặc cũng có thể chuyển một dây chằng từ phần khác của lá van trước để gắn vào vị trí van bị đứt dây chằng. Dây chằng được chọn để chuyển vị cần phải đủ mạnh và chắc, thường ở đối diện vị trí dây chằng bị đứt (nếu là chuyển vị dây chằng cùng ở lá trước)
- Rút ngắn dây chằng
Rút ngắn dây chằng được chỉ định áp dụng khi có một dây chằng hay một nhóm dây chằng của lá van trước bị dãn ra. Phần dãn dài của dây chằng sẽ được chôn vào trụ cơ tương ứng để đưa chiều dài dây chằng về kích thước bình thường.
- Kỹ thuật trượt trụ cơ
Kỹ thuật rút ngắn dây chằng được áp dụng khi độ dãn dài của dây chằng lớn hơn 5mm. Khi độ đãn dài của dây chằng dưới 5mm thì kỹ thuật cần áp dụng là trượt phần trụ cơ có dây chằng bị dãn xuống phía dưới
- Còn khi sa lá van trước dao dãn dài trụ cơ thì chúng ta sẽ có thể dùng kỹ thuật rút ngắn trụ cơ.
- Kỹ thuật rút ngắn trụ cơ
Được áp dụng khi trụ cơ bị dãn dài.
Trụ cơ được xẻ lấy đi một phần hình chêm rồi sau đó sẽ khâu lại bằng chỉ 4.0. Chiều dài của phần hình chêm của trụ cơ được lấy đi sẽ bằng với độ dãn dài của trụ cơ.
1.4.2.2. Kỹ thuật sửa van hai lá do sa lá sau [20],[32],[41],[66]
Các kỹ thuật kinh điển thực hiện sửa van hai lá do sa lá sau: cắt bỏ một phần lá van sau bị sa, chuyển vị hay thay thế dây chằng, làm ngắn dây chằng, gấp nếp vòng van, trượt lá van.
Bảng 1.5. Kỹ thuật sửa van trong sa lá sau
Tình trạng lá van | Sa giới hạn | Sa diện rộng | |
<1/3 bờ tự do của 1 phần lá van | >1/3 bờ tự do của 1 phần lá van | Toàn bộ 1 phần lá van | |
Kỹ thuật | Cắt giảm tam giác | Cắt giảm tứ giác và gấp nếp vòng van | Cắt giảm tứ giác và tạo hình trượt lá van |
Kỹ thuật thay thế dây chằng đứt | Chuyển vị dây chằng hoặc dây chằng nhân tạo | Chuyển vị dây chằng hoặc dây chằng nhân tạo | Phối hợp các kỹ thuật |
Kỹ thuật thay thế dây chằng dài | Làm ngắn dây chằng | Làm ngắn dây chằng | Phối hợp các kỹ thuật |
Nguồn: Carpentier A, (2010) [24]
Trong đó, kỹ thuật quan trọng của lá sau là cắt bỏ một phần lá van sau bị sa (kỹ thuật Carpentier), và sau đó đặt vòng van nhân tạo.
1.4.2.3. Kỹ thuật sửa van sa diện rộng do trụ cơ
Bảng 1.6. Kỹ thuật sửa van sa diện rộng do trụ cơ [25]
Tình trạng lá van | Đứt trụ cơ | Đứt đầu trụ cơ | Dãn trụ cơ |
Kỹ thuật | Cắm lại trụ cơ | Cắm lại đầu trụ cơ | Làm ngắn trụ cơ |
Kỹ thuật thay thế | Thay van | Dây chằng nhân tạo | Gấp nếp trụ cơ |
Nguồn: Carpentier A, (2010) [24]
Những kỹ thuật này đòi hỏi phẫu thuật viên có nhiều kinh nghiệm, mô van hai lá và bộ máy dưới van có thể mất nhiều khi sửa van, ảnh hưởng lớn đến hình thái và chức năng của van hai lá sau phẫu thuật.
1.4.2.4. Kỹ thuật sửa van hai lá do sa mép van, 2 lá van
Sa mép van: các kỹ thuật được thực hiện là cắt giảm tam giác, chuyển vị dây chằng, cắt giảm tứ giác, thay thế dây chằng, trượt trụ cơ, làm ngắn trụ cơ đã được mô tả ở phần trước.
Kỹ thuật sửa van trong sa mép van | |||
Tình trạng lá van | Sa giới hạn | Sa diện rộng | |
Đứt dây chằng | Dây chằng dài | ||
Kỹ thuật | Cắt giảm tam giác | Cắt giảm tứ giác | Trượt trụ cơ |
Kỹ thuật thay thế dây chằng đứt | Chuyển vị dây chằng | Dây chằng nhân tạo | Làm ngắn trụ cơ |
Sa 2 lá van: phối hợp tất cả các kỹ thuật sửa lá trước, lá sau, mép van. Bảng 1.7. Kỹ thuật sửa van trong sa mép van
Nguồn: Carpentier A, (2010) [24]
1.5. Dây chằng nhân tạo
1.5.1. Cấu tạo và chức năng của dây chằng nhân tạo (e PTFE):
- Là một loại chỉ đơn sợi, không tan, không co rút
- Chịu nhiệt, trơ với hoá chất, và kháng được tia cực tím.
- Bề mặt mịn, mềm mại, trơn láng, giúp trượt nơ chỉ khi cột
- Chịu lực tốt.
Theo nghiên cứu, độ dài chỉ e PTFE dùng làm dây chằng nhân tạo ≤ 3 cm là tốt nhất, nếu dài hơn làm tăng trương lực trên chiều dài và do vậy làm thay đổi tính ưu việt của sợi chỉ. Do vậy, gắn sợi chỉ lên đầu trụ cơ sẽ có chiều dài phù hợp hơn gắn vào thành thất trái.
Bảng 1.8. So sánh chỉ Gore-Tex (ePTFE) và loại chỉ thông thường khác
Chỉ thông thường | Khả năng chịu lực (Kg) | |
CV6 | 5.0 | 0.65 |
CV5 | 4.0 | 1 |
CV4 | 3.0 | 1.67 |
CV3 | 2.0 | 2.64 |
1.5.2. Lịch sử của dây chằng nhân tạo trong sửa van hai lá thoái hoá
Dây chằng nhân tạo được sử dụng rất sớm, gồm các vật liệu khác nhau: silk, teflon, nylon.
Năm 1960, Vetter lần đầu tiên sử dụng chỉ CV2-Gore-Tex (ePTFE) và Zussa sử dụng chỉ CV5 Gore-Tex trên van hai lá của động vật thí nghiệm (cừu).
Năm 1963, Barlow mô tả bệnh lý hở van hai lá trên lâm sàng, đặt nền tảng cơ bản cho những nghiên cứu nhóm bệnh Barlow về sau. Đồng thời, Robert Frater phân tích rò ràng giải phẫu học bộ máy van hai lá, dây chằng; và báo cáo sử dụng dây chằng nhân tạo bằng màng ngoài tim trên 7 bệnh nhân.