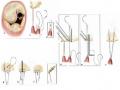
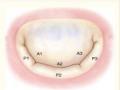
Hình 1.5. Van hai lá nhìn từ nhĩ trái
Nguồn: Carpentier A, (2010) [24]
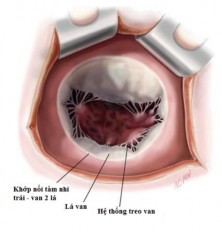
Vùng tiếp nối tâm nhĩ trái – van hai lá được xác định bằng sự khác biệt màu sắc giữa van hai lá và nhĩ trái, nhĩ trái có màu hơi hồng nhạt. Vùng tiếp nối này là vùng khởi đầu hoạt động của lá van và giúp xác định vị trí của vòng van hai lá thực sự. Vòng sợi van hai lá nằm phía ngoài và cách vùng nối van hai lá – tâm nhĩ trái 2mm [20]. Cấu trúc giải phẫu này rất quan trọng trong phẫu thuật van hai lá, đặc biệt là phẫu thuật sửa van, vì các mũi chỉ dùng để đặt vòng van nhân tạo cần phải đặt vào vòng sợi này chứ không phải vào vùng tiếp nối tâm nhĩ trái – van hai lá nhằm đảm bảo độ chắc chắn khi cố định vòng van.Vì vậy, khi đặt chỉ vòng van hai lá cần đặt cách vùng tiếp nối tâm nhĩ trái - van hai lá khoảng 2 mm, hướng mũi kim về phía tâm thất trái để đưa kim đi qua phần vòng van sợi.
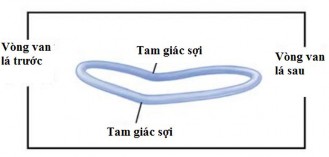
Vòng sợi của van hai lá được cấu tạo từ những bó sợi dạng vòng và dạng chéo và tồn tại chủ yếu ở vùng bám của lá sau van hai lá [90]. Sự kết hợp của các bó sợi này đảm bảo sự liên tục của tâm nhĩ trái, lá van hai lá và mào trên tâm thất nằm dưới van hai lá cũng như giúp tối ưu hóa hoạt động của lá van. Vòng van hai lá thực sự không tồn tại ở chỗ nối của lá trước vì mô van ở đây liên tục với vùng tiếp nối van động mạch chủ - van hai lá, cấu trúc này mở rộng từ vòng van động mạch chủ đến đáy của lá trước van hai lá. Tại
mỗi đầu của mép lá trước, vòng van được tăng cường bởi tam giác sợi trước bên và tam giác sợi sau giữa.
Hình dạng của vòng van hai lá biến đổi trong chu chuyển tim. Trong thời kì tâm thu, vòng van có dạng hình quả thận với đường kính trước sau nhỏ hơn so với đường kính ngang. Diện tích lỗ van hai lá giảm khoảng 26% ± 3%
[24] do sự co bóp của cơ tim và sự di chuyển của màn động mạch chủ - hai lá về phía trung tâm của lỗ van.
Có thể bạn quan tâm!
-
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 1
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 1 -
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 2 -
 Các Thương Tổn Trong Bệnh Hở Van Hai Lá
Các Thương Tổn Trong Bệnh Hở Van Hai Lá -
![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]
Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59] -
 Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam
Dây Chằng Nhân Tạo Và Các Nghiên Cứu Áp Dụng Phương Pháp Này Trong Sửa Van Hai Lá Trên Thế Giới Và Việt Nam
Xem toàn bộ 182 trang tài liệu này.
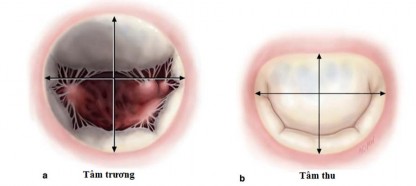
Hình 1.6. Sự thay đổi của hình dạng vòng van hai lá trong chu chuyển tim
Nguồn: Carpentier A, (2010) [24]
Vì vậy vòng van hai lá không thực sự nằm trên cùng một mặt phẳng mà có hình dạng yên ngựa. Hai điểm thấp nhất nằm tại hai tam giác sợi và hai điểm cao nhất nằm tại trung điểm của vòng van lá trước và vòng van lá sau. Mặt phẳng vòng van hai lá tạo thành 1 góc 120 độ so với mặt phẳng của vòng van động mạch chủ.
Hình 1.7. Hình dạng yên ngựa của vòng van hai lá
Nguồn: Sarah A, (2017) [88]
Hình thái này tạo thuận lợi cho việc làm đầy buồng nhận thất trái trong thời kì tâm trương. Các khảo sát bằng chụp cộng hưởng từ tim (CMRI) cho thấy vòng van hai lá di chuyển về phía mỏm tim khoảng 5 – 10 mm trong thời kì tâm thu, vì vậy làm tăng kích thước tâm nhĩ trái và tạo thuận lợi cho quá trình làm đầy tim [42].
Ngoài ra, có 4 cấu trúc cần lưu ý để tránh không làm tổn thương trong quá trình phẫu thuật van hai lá:
- Động mạch mũ chạy giữa đáy của tiểu nhĩ trái và mép trước van hai lá, cách chỗ bám của van khoảng 3-4 mm, sau đó đi ra xa khỏi phần vòng van của lá sau.
- Xoang tĩnh mạch vành bao quanh vòng van lá sau, ban đầu xoang tĩnh mạch vành nằm ngoài, sau đó bắt chéo qua động mạch và vào trong, cách vòng van khoảng 5 mm.
- Bó His nằm gần tam giác sợi sau trong.
- Lá không vành và lá vành phải của van động mạch chủ nằm gần với đáy của lá trước, điểm thấp nhất của các lá van này cách vòng van hai lá khoảng 6 – 10 mm [33].
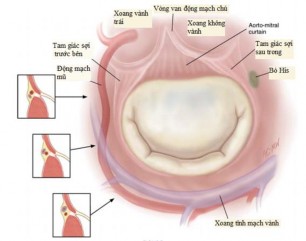
Hình 1.8. Các cấu trúc quan trọng xung quanh van hai lá
Nguồn: Sarah A, (2017) [88]
1.1.3. Bộ máy dưới van
1.1.3.1. Dây chằng van hai lá: Có nhiều quy ước về cách gọi dây chằng van
- Dây chằng bờ: là dây chằng bám từ trụ cơ tới bờ tự do của lá van.
- Dây chằng phụ: là dây chằng bám từ trụ cơ tới mặt dưới của lá van. Phân loại theo vị trí bám của dây chằng, chúng ta có 4 loại dây chằng
chính.
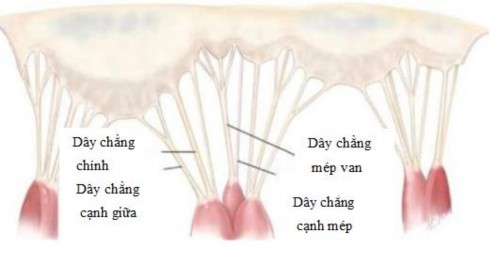
Hình 1.9. Phân bố dây chằng lá van
Nguồn: Sarah A, (2017) [88]
- Dây chằng chính: là dây chằng bám từ trụ cơ tới mặt tâm thất của lá van hai lá. Dây chằng này xuất hiện ở 90% người bình thường.
- Dây chằng cạnh giữa: là dây chằng bám từ trụ cơ tới phần giữa của lá
van. van.
- Dây chằng cạnh mép: là dây chằng bám từ trụ cơ tới vùng cạnh mép
- Dây chằng mép van: là dây chằng bám từ trụ cơ tới vùng mép van.
1.1.3.2. Trụ cơ
Có 2 nhóm trụ cơ: trụ cơ trước – bên và trụ cơ sau – giữa. Mỗi trụ cơ sẽ phân bố dây chằng cho mỗi nửa lá van.
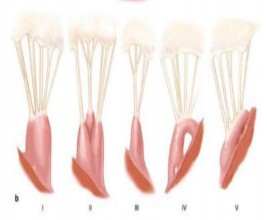
Hình 1.10. Các dạng trụ cơ
Nguồn: Carpentier A, (2010) [24]
Trụ cơ van hai lá liên tục với cơ tâm thất trái. Mỗi nhóm trụ cơ bao gồm 1 cột cơ lớn với nhiều dây chằng và nhiều trụ cơ nhỏ hơn xung quanh. Có 5 kiểu trụ cơ được mô tả:
- Một trụ cơ lớn cho ra nhiều dây chằng nối vào 1 đầu duy nhất
- Một trụ cơ lớn có nhiều đầu nối với nhiều dây chằng (trụ cơ dạng ngón tay đeo găng)
- Trụ cơ hẹp và có ít dây chằng
- Trụ cơ dạng vòm với nhiều dây chằng
- Dính với thành tâm thất trái và cho ra nhiều dây chằng [68].
Các trụ cơ liên tục với thành tâm thất trái khoảng 2/3 kể từ vòng van và 1/3 kể từ mỏm tim. Trụ cơ trước bên nằm ở chỗ nối giữa vách liên thất và thành sau thất trái, trụ cơ sau giữa nằm ở thành bên tâm thất trái. Khoảng cách giữa đỉnh trụ cơ đến mặt phẳng vòng van hai lá thay đổi, trung bình vào khoảng 22 ± 5 mm. Các tiểu động mạch và tiểu tĩnh mạch vào nuôi trụ cơ từ đáy trụ cơ hoặc từ thân trụ cơ thông qua các cơ bè. Trụ cơ trước được cung cấp máu bởi các nhánh từ động mạch liên thất trước và từ động mạch chéo hoặc nhánh bờ tù của động mạch mũ. Trụ cơ sau được cung cấp máu từ một số nhánh của động mạch mũ hoặc động mạch vành phải. Sự khác biệt này giải thích tại sao trụ cơ
sau giữa thường dễ bị tổn thương và hoại tử hơn trụ cơ trước bên trong bệnh lý thiếu máu cơ tim cấp tính, có thể lên đến 82% trường hợp.
1.2. Bệnh lý hở van hai lá
1.2.1. Định nghĩa
Hở van hai lá là tình trạng dòng máu phụt ngược từ thất trái về nhĩ trái trong thời kì tâm thu. Tỉ lệ sa van hai lá chiếm 1 – 2.5% dân số, trong nhóm này có 10% gây hở van hai lá [41].
1.2.2. Phân loại bệnh lý hở van hai lá theo Carpentier [23]
Phân loại thương tổn van hai lá theo chức năng của tác giả Carpentier, dựa trên cử động của các lá van so với mặt phẳng vòng van, gồm 3 loại:
- Loại I: cử động lá van bình thường
Ở loại này, biên độ cử động của hai lá van bình thường. Hở van trong trường hợp này là do hai lá van không áp được vào với nhau trong thời kỳ tâm thu mà nguyên nhân chủ yếu là do tình trạng dãn vòng van gây ra, hoặc thủng lá van.
- Loại II: Sa lá van
Cử động của một hoặc cả hai lá van tăng lên. Bờ tự do của lá van bị sa sẽ chồm lên trên mặt phẳng nhĩ thất trong thời kỳ tâm thu.
- Loại III: hạn chế cử động lá van
* Loại IIIA: Hở van hai lá với cử động mở lá van hạn chế trong thì tâm trương (dày lá van, co rút), thường gặp trong bệnh van tim hậu thấp.
* Loại IIIB: Hở van hai lá với cử động mở lá van hạn chế trong thì tâm thu (do kéo căng), thường gặp trong bệnh cơ tim thiếu máu cục bộ hoặc hở van cơ năng do thất trái giãn.
Trong bệnh hở van hai lá thì hơn 90% các bệnh nhân có vòng van bị dãn rộng. Đặc biệt ở bệnh hở van hai lá hậu thấp thì thường phối hợp giữa sa lá van trước (loại II) với hạn chế cử động của lá van sau (loại III).
Phối hợp các phân loại trên với các phân vùng cơ thể học của lá van, chúng ta sẽ hiểu rất dễ dàng đặc điểm bệnh lý của từng bệnh nhân được quy định theo dạng mã số mô tả.
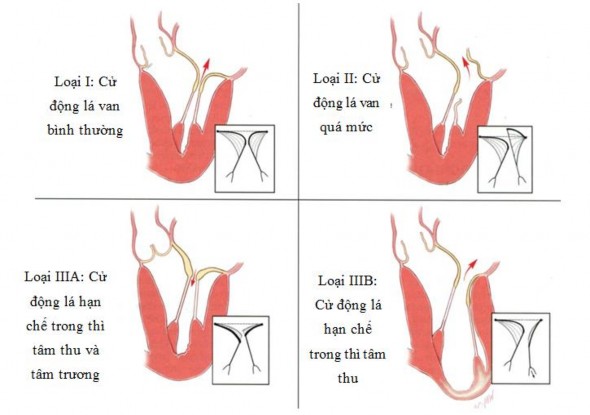
Hình 1.11. Phân loại hở van hai lá theo Carpentier
Nguồn: Carpentier A, (2010) [24]
Cách phân loại theo sinh lý bệnh học này giúp cho các Bác sĩ Nội khoa mô tả bệnh lý rò ràng hơn khi làm siêu âm tim và từ đó sẽ giúp cho phẫu thuật viên phân tích thương tổn van một cách chính xác trong khi mổ.
Sự phối hợp giữa các loại sa van rất thường hay gặp. Tuy nhiên, khi xếp loại để nghiên cứu thì mỗi bệnh nhân chỉ có một loại duy nhất dựa trên thương tổn nào nổi bật nhất.
Ví dụ: trên một bệnh nhân có sa lá van trước nặng (loại II) và hạn chế cử động tương đối của lá van sau (loại III) thì phân loại sinh lý bệnh học của
bệnh nhân này là loại II, vì tổn thương sa van trước ở đây quan trọng hơn là hạn chế cử động của lá van sau.
Hở van hai lá gây quá tải thể tích cho thất trái và nhĩ trái, tác động của sự quá tải này tùy thuộc vào thời gian bệnh (hở van hai lá cấp hoặc mạn tính) và thể tích của dòng hở van hai lá [3],[24],[88].
1.2.3. Diễn tiến tự nhiên của hở van hai lá
- Giai đoạn sớm: Đa số bệnh nhân không có triệu chứng trong giai đoạn
này.
- Giai đoạn chuyển tiếp: Có hiện tượng tái cấu trúc thất trái tiến triển,
khả năng bù trừ của tim giảm dần và triệu chứng bắt đầu xuất hiện.
- Giai đoạn mất bù: Triệu chứng nặng hơn, suy tim có thể ở mức độ NYHA III, IV (phân loại suy tim theo Hiệp hội Tim mạch New York).
Diễn tiến tự nhiên của hở van hai lá mạn tính tuy chậm nhưng khi phát hiện ở giai đoạn trễ thì rất khó điều trị. Vì vậy, cần phải tầm soát và phát hiện hở van hai lá mạn tính sớm trong giai đoạn đầu của tái cấu trúc thất trái nhằm can thiệp sớm, trước khi xuất hiện các tổn thương thất trái không thể phục hồi được. Hở van hai lá mạn tính cũng dẫn đến giãn lớn nhĩ trái, và lâu dài sẽ gây ra các rối loạn nhịp nhĩ, trong đó thường gặp nhất là rung nhĩ [7].
Van hai lá ở vị trí song song với van ĐMC, do đó khi có hở van hai lá, một lượng lớn máu sẽ vào nhĩ trái trong kỳ tâm thu. Thông thường gần một nửa lượng máu phụt ngược sẽ vào nhĩ trái trước khi van ĐMC mở [39].
Lượng máu phụt ngược tùy thuộc vào 2 yếu tố:
+ Kích thước lỗ van hở
+ Độ chênh áp lực thất trái với nhĩ trái.
Áp lực buồng thất trái tùy thuộc sức cản mạch ngoại vi và khối lượng máu. Khi có gia tăng tiền tải, gia tăng hậu tải và giảm co bóp cơ tim, sẽ dẫn đến buồng thất trái dãn, hậu quả lỗ van hở rộng hơn.


![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](https://tailieuthamkhao.com/uploads/2022/06/10/nghien-cuu-ap-dung-phuong-phap-sua-van-su-dung-day-chang-nhan-tao-trong-benh-5-120x90.jpg)