Năm 1974 Carpentier phân biệt 2 nhóm bệnh gây ra thoái hoá van hai lá: Bệnh Barlow, và bệnh thiếu sợi chun mô liên kết (fibroelastic deficiency); giúp chẩn đoán, xử trí, và điều trị phẫu thuật hiệu quả nhóm bệnh này.
Năm 1990, Frater là tác giả dầu tiên thực hiện dây chằng nhân tạo trên người. Tirone E David cũng bắt đầu thực hiện gắn dây chằng nhân tạo bằng sử dụng chỉ ePTFE (CV5 Gore-Tex, CV6 Gore-Tex) để sửa sa van hai lá trên người ở bệnh viện Toronto, và có công trình nghiên cứu theo dòi 25 năm về phương pháp mổ này đối với sa lá van trước và lá van sau kết luận tỉ lệ không cần phải mổ lại là 95%. Perier nghiên cứu phẫu thuật 225 bệnh nhân, và Kuntze cùng ứng dụng dây chằng nhân tạo cho 632 bệnh nhân đã khẳng định kết quả tốt của phương pháp này, trong đó 96% trường hợp không cần mổ lại sau 6 năm theo dòi.
Vì vậy, quan niệm “bảo tồn hơn là cắt bỏ” rất quan trọng đối với bệnh nhân bị hở van hai lá do sa lá van. Theo quan niệm cũ, đối với sa lá sau van hai lá, cắt bỏ một phần lá van sau do đứt, hoặc dãn dài dây chằng cho dù mô van còn tốt. Hiện nay, nhiều tác giả bảo tồn mô lá van bằng cách sử dụng dây chằng nhân tạo để điều trị sa lá van với kết quả ban đầu rất tốt. Trong lô nghiên cứu của chúng tôi cũng áp dụng quan niệm giữ lại mô lá van, gắn dây chằng nhân tạo để tăng cường cho bộ máy dưới van.Các ưu điểm của dây chằng nhân tạo, bảo tồn mô van bao gồm:
- Bảo tồn sự chuyển động bình thường của lá van.
- Bề mặt tiếp xúc rộng giữa hai lá van trước và sau.
- Đa phần không làm thay đổi hình thái học của vòng van.
- Cho phép đặt được vòng van lớn hơn khi cần cố định vòng van.
1.5.3. Dây chằng nhân tạo và các nghiên cứu áp dụng phương pháp này trong sửa van hai lá trên thế giới và Việt Nam
Có thể bạn quan tâm!
-
 Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van
Dây Chằng Van Hai Lá: Có Nhiều Quy Ước Về Cách Gọi Dây Chằng Van -
 Các Thương Tổn Trong Bệnh Hở Van Hai Lá
Các Thương Tổn Trong Bệnh Hở Van Hai Lá -
![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]
Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59] -
 Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo
Những Kỹ Thuật Mới Trong Phẫu Thuật Sửa Van Hai Lá Có Sử Dụng Dây Chằng Nhân Tạo -
 Chỉ Định Phẫu Thuật: Dựa Vào Tiêu Chuẩn Của Hội Tim Hoa Kỳ (Bảng 1.3).
Chỉ Định Phẫu Thuật: Dựa Vào Tiêu Chuẩn Của Hội Tim Hoa Kỳ (Bảng 1.3). -
 Công Cụ Đo Lường, Thu Thập Số Liệu
Công Cụ Đo Lường, Thu Thập Số Liệu
Xem toàn bộ 182 trang tài liệu này.
1.5.3.1. Lịch sử dây chằng nhân tạo
Từ những năm 1960, dây chằng nhân tạo được sử dụng rất sớm bởi các tác giả Kay JH và cộng sự, Morris JD và cộng sự bằng các vật liệu như silk, teflon, nylon [37],[43].
Năm 1978, Rittenhouse EA và cộng sự đã thực hiện nghiên cứu thay thế dây chằng nhân tạo bằng dây chằng tự thân [46].
Năm 1983, Frater RWM và cộng sự đã thực hiện nghiên cứu thay thế dây chằng trong sửa van hai lá bằng cách sử dụng dây chằng bằng màng tim khác loài được xử lý với glutaraldehyde và dây chằng PTFE kết quả theo dòi rất đáng khích lệ [28].
Năm 1986, Vetter HO và cộng sự đã thực hiện nghiên cứu thay thế dây chằng van hai lá bằng cách sử dụng dây chằng nhân tạo PTFE trên cừu [54].
Năm 2004, David TE và cộng sự đã thực hiện nghiên cứu dây chằng nhân tạo từ năm 1985 đến năm 1998 có 288 trường hợp với thương tổn sa cả 2 lá van là 51%, sa lá trước 28%, sa lá sau 21%. 100% đều được sửa van sử dụng dây chằng nhân tạo trong nghiên cứu sa lá van do thoái hóa van này. Kết quả theo dòi 10 năm là 92±2% [94].
Năm 2014, Gerald M Lawrie và cộng sự đã công bố kết quả nghiên cứu sửa van hai lá trên bệnh nhân hở van hai lá do sa lá van từ 1983 đến 2008 có 662 trường hợp với thương tổn sa lá trước 22.2%, sa lá sau 64.5%, sa 2 lá van 12.5%. Kỹ thuật ban đầu là cắt giảm tứ giác lá van và gấp nếp vòng van nhưng từ 1995 đã bắt đầu thay đổi sử dụng dây chằng nhân tạo PTFE. Kết quả theo dòi 10 năm 90.1% [41].
Năm 2014, Ragnarsson S và cộng sự đã thực hiện nghiên cứu “ Sử dụng dây chằng nhân tạo và cắt giảm lá van trên bệnh nhân hở van hai lá do
sa lá sau: nghiên cứu đa trung tâm”. Nghiên cứu trên 224 bệnh nhân được thực hiện ở hai trung tâm phẫu thuật tim ở Thụy Điển và Đan Mạch. Kết quả sớm và ngắn hạn, cả 2 phương pháp phẫu thuật đều có tỉ lệ tử vong thấp, tỉ lệ phẫu thuật lại và tái hở thấp [91].
Năm 2016, Kitahara H và cộng sự đã công bố kết quả nghiên cứu “Tỉ lệ sa lá sau van hai lá sau phẫu thuật sửa van hai lá sử dụng dây chằng nhân tạo tạo vòng lặp”. Nghiên cứu trên 84 trường hợp chia làm 4 nhóm, kết quả khá khả quan [49]. Đến nay, còn rất nhiều nghiên cứu về dây chằng nhân tạo cho kết quả rất khả quan.
1.5.3.2. Các nghiên cứu trong nước:
Năm 2011, Trần Quyết Tiến đã thực hiện nghiên cứu đánh giá kết quả sớm sửa sa van hai lá sử dụng dây chằng nhân tạo bẳng chỉ polytetraflouroethylene cho kết quả với tỉ lệ thành công lên đến 95.2% [9]
Năm 2017 tác giả Lý Hoàng Anh, năm 2017, nghiên cứu hồi cứu 61 bệnh nhân tại bệnh viện Chợ Rẫy với mục tiêu đánh giá kết quả sớm sửa sa van hai lá sử dụng dây chằng nhân tạo bẳng chỉ polytetraflouroethylene cho kết quả tốt [2].
Năm 2013, tác giả Ngô Chí Hiếu, Đỗ Doãn Lợi và cộng sự đã thực hiện “Nghiên cứu sự thay đổi huyết động, hình thái chức năng thất trái sau phẫu thuật sa van hai lá tại bệnh viện Tim Hà nội”, qua 114 trường hợp có 69 trường hợp sửa van hai lá với kết luận, sau phẫu thuật sửa van hai lá có nhiều rối loạn huyết động xảy ra sớm, chức năng thất trái giảm, phục hồi nhanh ở nhóm sửa van hai lá [3].
Đến nay, nhiều trung tâm phẫu thuật tim lớn trong nước thực hiện phẫu thuật sửa van sử dụng dây chằng nhân tạo bước đầu cho kết quả rất khả quan. Tuy nhiên, các báo cáo nghiên cứu khoa học của các tác giả chỉ có thời gian theo dòi ngắn hạn. Vì vậy, nghiên cứu của chúng tôi, bao gồm cả theo dòi
ngắn hạn và trung hạn của phẫu thuật sửa sa van hai lá sử dụng dây chằng nhân tạo, cũng như đánh giá sự cải thiện của thất trái về mặt hình thái và chức năng sau phẫu thuật.
1.5.3.3. Các bước tiến hành
Kỹ thuật gắn dây chằng nhân tạo được nhiều tác giả áp dụng, trong đó, quan trọng nhất là đo chiều dài cần thiết cho dây chằng nhân tạo. Chiều dài dây chằng lá van được tính từ đầu trụ cơ đến bờ tự do lá van. Có nhiều cách đo dây chằng khác nhau.
Carpentier có hai cách:
Thay đổi chiều dài dây chằng ở tầng lá van. Sợi chỉ 5.0 PTFE móc vào dây chằng bình thường kế bên dây chằng bị hư, và móc một sợi 5.0 PTFE khác vào vị trí dây chằng bị hư, kéo lên cho bằng nhau rồi cột chỉ.
Thay đổi chiều dài dây chằng ở tầng thất. Theo đó, Chỉ PTFE móc vào trụ cơ kiểu quai bằng cách móc vào trụ cơ, sau đó móc lên bờ tự do của lá van, và tiếp tục móc chỉ xuống lại trụ cơ, và cột chỉ ở trụ cơ.
David móc chỉ PTFE 2 lần ở đầu trụ cơ sau đó móc lên lá van.
Iida đặt chỉ ở nhiều dây chằng cùng lúc, kéo lên để chọn chiều dài, sau đó cột chỉ. Trong khi đó, Gillinov và một số tác giả khác dùng thước để đo dây chằng, hoặc luồn chỉ qua một ống đã đo sẵn chiều dài dây chằng cần được thay thế. Theo tác giả Trần Quyết Tiến, chủ yếu nghiên cứu dây chằng nhân tạo trong sửa sa lá van trước. Tác giả sử dụng dây chằng tự nhiên bên cạnh dây chằng tổn thương khâu tạm một mũi chỉ, và thử bơm nước vào thất trái để đo chiều dài dây chằng [5].
Hiện tại, có nhiều cách để thực hiện dây chằng nhân tạo. Tuy nhiên, cho dù cách nào cũng phải trả lời một câu hỏi là chiều dài vừa đủ, không quá dài, không quá ngắn. Nếu dài quá, van vẫn còn bị sa, vẫn còn hở. Nếu ngắn quá, van bị kéo cụp xuống dưới, biến hở van hai lá loại II thành loại III.
Tóm lại, trong sa lá sau với nhiều thương tổn khác nhau, có nhiều kỹ thuật sửa van hai lá từ đơn giản đến phức tạp phụ thuộc vào: diện sa lá van và mô lá van còn lại.
Tác giả Toshihiko Shibata đã mô tả 7 bước để sử dụng kỹ thuật sửa van hai lá với dây chằng nhân tạo [49]:
Bước 1: Đánh giá trụ cơ.
Bước 2: Xác định chiều dài từ bờ tự do đến trụ cơ cần thiết để tạo dây chằng bằng chỉ PTFE.
Bước 3: Tạo dây chằng kiểu Loop với chiều dài đã xác định. Bước 4: Khâu dây chằng vừa tạo vào đỉnh trụ cơ.
Bước 5: Cố định đỉnh của dây chằng vào bờ tự do lá van sa. Bước 6: Điều chỉnh lại chiều dài dây chằng nếu cần.
Bước 7: Đặt vòng van.
(D)
(A)
(B)
(C)
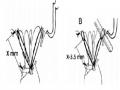
Hình 1.15. Dây chằng nhân tạo lá sau
A: Dây chằng bình thường, B: Dây chằng nhân tạo, C: trụ cơ, D: lá van Nguồn: Carpentier A, (2010) [24]
1.5.3.4. Cách hiệu chỉnh độ dài dây chằng nhân tạo
Điều khó khăn nhất của dây chằng nhân tạo là điều chỉnh độ dài từ lá van đến cơ nhú. Không chỉ khó khăn về việc đo dây chằng, mà còn khó khăn trong việc tạo nút buộc, chính sự khó khăn này mà có nhiều kỹ thuật được đề xuất [21],[33].
Hiệu chỉnh độ dài dây chằng nhân tạo ở lá van [25]
Khâu sợi PTFE qua đỉnh của cơ nhú tương ứng với vùng lá van sa, chiều dài của dây chằng nhân tạo được xác định bằng hai phương pháp:
- Phương pháp điểm tham chiếu: xác định chiều dài của dây chằng nhân tạo bằng cách ước lượng với chiều dài dây chằng bình thường, sau đó định vị trí bằng bút vô khuẩn.
- Phương pháp thứ hai: sử dụng thước đo để xác định chiều dài của dây chằng nhân tạo, đo từ đỉnh cơ nhú đến bờ tự do của lá van.
Sau khi xác định được chiều dài của dây chằng nhân tạo, khâu cố định tạm bởi nốt buộc đầu tiên bằng chỉ prolene 5.0 lên bờ tự do lá van.
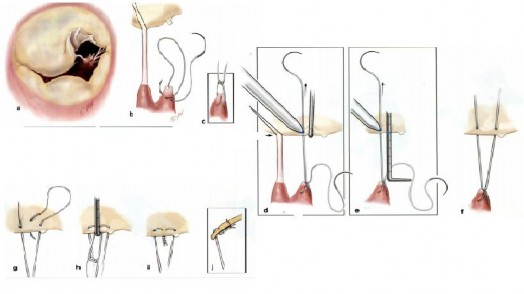
Hình 1.16. Kỹ thuật hiệu chỉnh độ dài dây chằng nhân tạo ở lá van
Nguồn: Carpentier A, (2010) [24]
Hiệu chỉnh độ dài dây chằng nhân tạo ở thất
Trong kỹ thuật này, một miếng đệm được khâu bởi PTFE qua đỉnh của cơ nhú tương ứng vùng lá van sa, sau đó qua bờ lá van và cuối cùng khâu ngược trở lại cơ nhú, từ đây có thể tạo được nhiều vòng dây chằng nhân tạo. Chiều dài của dây chằng được điều chỉnh phù hợp với độ căng bờ tự do lá van.
Ngoài 2 phương pháp hiệu chỉnh độ dài của dây chằng nhân tạo trên, tác giả Von Oppell và Mohr đã sử dụng một kỹ thuật khác để xác định chiều dài của dây chằng nhân tạo bằng dụng cụ đo. Chiều dài của dây chằng nhân tạo được xác định bởi thước hoặc dụng cụ đo là khoảng X, khoảng cách này được xác định là giữa bờ tự do lá van và vị trí dự kiến cắm lại dây chằng nhân tạo trên trụ cơ, tương ứng với khoảng cách của dây chằng ở lá van bình thường. Sau khi có được khoảng cách X, sử dụng nó để tạo chiều dài của dây chằng nhân tạo.
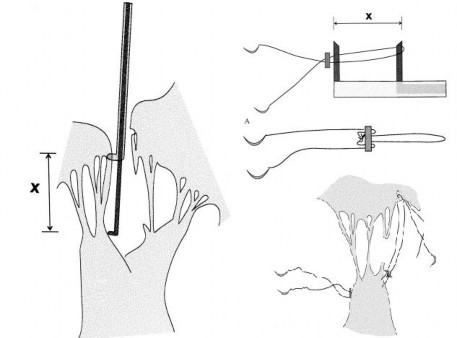
Hình 1.17. Kỹ thuật hiệu chỉnh chiều dài dây chằng nhân tạo của Von Oppell và Mohr
Nguồn: Von Oppell U., Morh FW, (2000) [72]
1.5.3.5. Đánh giá kết quả sửa van trong khi mổ
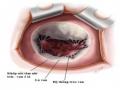
Độ kín của van cần được xác định sau khi vòng van được trượt xuống áp vào vòng van bệnh nhân và trước khi cột chỉ. Chúng ta sẽ bơm nước mạnh vào tâm thất trái thông qua lỗ van hai lá. Áp lực của nước sẽ làm đầy tâm thất trái và hai lá van sẽ áp vào với nhau giống như thời kỳ tâm thu [22],[25],[32].
Vùng áp van hai lá
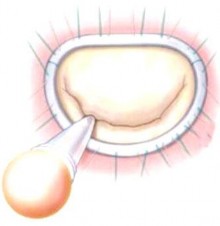
Hình 1.18. Bơm nước vào thất trái và kiểm tra vùng áp của van hai lá
Nguồn: Sarah A, (2017) [88]
Ngoài ra, siêu âm tim qua thực quản trong mổ sửa van hai lá rất quan trọng, là tiêu chuẩn vàng, giúp đánh giá:
- Chức năng co bóp tim sau mổ.
- Diện áp đầy đủ giữa hai lá van.
- Vận động lá van sau khi sửa, sau khi được gắn vòng van nhân tạo.
- Dòng hở tồn lưu nguy hiểm: là dòng hở có Vena contracta > 2mm, tốc độ dòng máu tăng > 4m/s, dòng hở hướng về vòng van hoặc cấu trúc cứng gây ra tán huyết.
- Chênh áp ngang qua van hai lá (bình thường < 5mmHg).
- Nguy cơ SAM (Systolic Anterior Motion) sau mổ: trên đường thoát thất trái, nếu khoảng cách từ lá van đến vách liên thất < 25mm, hoặc tỉ lệ chiều cao lá van hai lá giữa lá trước và lá sau < 1,1.
- Nếu có bất thường trên siêu âm tim qua thực quản trong mổ, có thể mổ lại ngay để kịp thời điều chỉnh, trước khi xảy ra các rối loạn nặng về huyết động. Tóm lại, các bất thường ghi nhận trên siêu âm bao gồm: (a) hở van hai lá tồn lưu độ 2, (b) dòng hở nguy hiểm hướng về vòng van nhân tạo, (c) SAM, tăng chênh áp giữa Thất trái - Động mạch chủ, (d) sút vòng van nhân tạo.

![Các Kỹ Thuật Sửa Van Loại Ii (Sa Van) Theo Alain Carpentier [13],[25],[59]](https://tailieuthamkhao.com/uploads/2022/06/10/nghien-cuu-ap-dung-phuong-phap-sua-van-su-dung-day-chang-nhan-tao-trong-benh-5-120x90.jpg)