4.6. Kết quả theo dòi trong thời gian trung hạn sau mổ 136
4.6.1. Tỷ lệ tử vong trong thời gian theo dòi trung hạn sau mổ 136
4.6.2. Tỷ lệ hở van động mạch chủ trong thời gian theo dòi trung hạn. 139
4.6.3. Tỷ lệ phẫu thuật lại do van động mạch chủ khi theo dòi trung hạn. 140
4.6.4. Kết quả siêu âm tim 142
4.7. Các biến chứng thường gặp trong thời gian theo dòi trung hạn sau phẫu thuật van động mạch chủ 144
KẾT LUẬN 147
KIẾN NGHỊ 150
DANH MỤC CÁC CÔNG TRÌNH CÔNG BỐ LIÊN QUAN ĐẾN KẾT QUẢ CỦA ĐỀ TÀI
TÀI LIỆU THAM KHẢO PHỤ LỤC
Có thể bạn quan tâm!
-
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 1
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 1 -
 Nhận Xét Một Số Đặc Điểm Bệnh Lý, Kỹ Thuật Tái Tạo Van Động Mạch Chủ Bằng Phương Pháp Ozaki Tại Bệnh Viện E.
Nhận Xét Một Số Đặc Điểm Bệnh Lý, Kỹ Thuật Tái Tạo Van Động Mạch Chủ Bằng Phương Pháp Ozaki Tại Bệnh Viện E. -
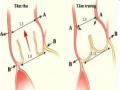
 Tương Quan Tỷ Lệ Đường Kính Vòng Van Động Mạch Chủ Và Chỗ Nối Xoang Ống Thời Kỳ Tâm Thu Và Tâm Trương. Aa: Đường Kính Chỗ Nối Xoang-Ống; Bb:
Tương Quan Tỷ Lệ Đường Kính Vòng Van Động Mạch Chủ Và Chỗ Nối Xoang Ống Thời Kỳ Tâm Thu Và Tâm Trương. Aa: Đường Kính Chỗ Nối Xoang-Ống; Bb: -
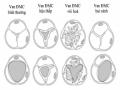
 Hình Thái Thương Tổn Giải Phẫu Van Động Mạch Chủ . “Nguồn: Baumgartner H 2009” . 44
Hình Thái Thương Tổn Giải Phẫu Van Động Mạch Chủ . “Nguồn: Baumgartner H 2009” . 44
Xem toàn bộ 201 trang tài liệu này.
DANH MỤC BẢNG

Bảng 1.1. Phân loại mức độ hẹp van động mạch chủ 18
Bảng 1.2. Nguyên nhân hở van động mạch chủ 21
Bảng 1.3. Phân loại hở van động mạch chủ theo Hội tim mạch học Hoa Kỳ 22
Bảng 1.4. Tỷ lệ sống còn và tỷ lệ phải mổ lại trong các nghiên cứu về phẫu thuật tái tạo van động mạch chủ bằng màng ngoài tim tự thân. . 34
Bảng 2.1. Các biến nền. 52
Bảng 2.2. Các yếu tố nguy cơ gây bệnh lý tim mạch 52
Bảng 2.3. Phân loại tăng huyết áp động mạch 53
Bảng 2.4. Tiêu chuẩn chẩn đoán đái tháo đường 53
Bảng 2.5. Phân loại mức độ đau ngực theo Hội tim mạch học Canada 54
Bảng 2.6. Các biến số trên siêu âm tim 55
Bảng 2.7. Phân loại hẹp van động mạch chủ theo Hội tim mạch học Hoa Kỳ .. 57 Bảng 2.8. Phân loại hở van động mạch chủ theo Hội tim mạch học Hoa Kỳ .. 58 Bảng 2.9. Các biến số trong mổ 59
Bảng 2.10. Các biến số theo dòi trên siêu âm tim 60
Bảng 2.11. Các thông số biến chứng chu phẫu khác. 62
Bảng 3.1. Chỉ số nhân trắc của các bệnh nhân 69
Bảng 3.2. Các yếu tố nguy cơ gây bệnh tim mạch 70
Bảng 3.3. Đặc điểm lâm sàng trước mổ 71
Bảng 3.4. Các nguyên nhân gây bệnh van động mạch chủ 72
Bảng 3.5. Các biến số chẩn đoán hẹp van động mạch chủ 74
Bảng 3.6. Các biến số chẩn đoán hở van động mạch chủ 74
Bảng 3.7. Phân loại van động mạch chủ hai cánh van 76
Bảng 3.8. Kích thước các cánh van ĐMC bằng MNT 77
Bảng 3.9. Thời gian cặp ĐMC với nhóm bất thường hai cánh van 78
Bảng 3.10. Thời gian sử dụng tuần hoàn ngoài cơ thể với nhóm bất thường hai cánh van 79
Bảng 3.11. Kết quả siêu âm tim qua thực quản trong mổ 80
Bảng 3.12. Phân tích hồi quy đa biến đánh giá các yếu tố tiên lượng ảnh hưởng đến thời gian thở máy 82
Bảng 3.13. Các biến chứng trong vòng 30 ngày đầu sau mổ 84
Bảng 3.14. Thời gian nằm hồi sức và thời gian nằm viện sau mổ 84
Bảng 3.15. Thông số siêu âm tim sau mổ 1 tháng 85
Bảng 3.16. Phân tích hồi quy đa biến đánh giá các yếu tố liên quan đến các biến chứng chu phẫu 86
Bảng 3.17. Kết quả huyết động qua van động mạch chủ tái tạo 12 tháng
sau mổ 92
Bảng 3.18. Kết quả huyết động của nhóm bệnh nhân có vòng van động mạch chủ nhỏ 93
Bảng 3.19. Phân suất tống máu tâm thất trái 93
Bảng 3.20. Kích thước thất trái ở nhóm hở van động mạch chủ 94
Bảng 3.21. Phân tích hồi quy đa biến đánh giá các yếu tố liên quan đến các biến chứng tới trung hạn 95
Bảng 3.22. Tỷ lệ các triệu chứng lâm sàng trước và sau mổ 97
Bảng 4.1. Tuổi, giới và chỉ số khối cơ thể trong các nghiên cứu về phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki 98
Bảng 4.2. Các yếu tố nguy cơ bệnh tim mạch 100
Bảng 4.3. Triệu chứng khó thở theo phân độ NYHA 102
Bảng 4.4. Đặc điểm thương tổn van động mạch chủ trên siêu âm 104
Bảng 4.5. So sánh diện tích hiệu dụng của van động mạch chủ tái tạo van nhân tạo. 120
Bảng 4.6. Thời gian sử dụng tuần hoàn ngoài cơ thể và thời gian cặp động mạch chủ 127
Bảng 4.7. Thời gian thở máy và thời gian nằm tại phòng hồi sức sau mổ 129
Bảng 4.8. Tỷ lệ tử vong trong 30 ngày đầu sau mổ 130
Bảng 4.9. Các biến chứng khác trong 30 ngày đầu sau mổ 132
Bảng 4.10. Tỷ lệ tử vong trong thời gian theo dòi trung hạn 136
Bảng 4.11. Tỷ lệ phẫu thuật lại liên quan tới van động mạch chủ tái tạo bằng theo phương pháp Ozaki 140
Bảng 4.12. Chênh áp tối đa qua van động mạch chủ tái tạo 142
Bảng 4.13. Diện tích hiệu dụng của van động mạch chủ tái tạo 142
Bảng 4.14. Vận tốc tối đa dòng máu qua van động mạch chủ tái tạo 143
Biểu đồ 3.1. Phân bố tỷ lệ giới tính 68
Biểu đồ 3.2. Phân nhóm tuổi bệnh nhân 69
Biểu đồ 3.3. Phân bố bệnh nhân theo chỉ số khối cơ thể (BMI) 70
Biểu đồ 3.4. Tỷ lệ rung nhĩ trước mổ 72
Biểu đồ 3.5. Phân bố hình thái tổn thương van động mạch chủ 73
Biểu đồ 3.6. Phân suất tống máu tâm thất trái trước mổ 73
Biểu đồ 3.7. Phân bố bệnh nhân theo điểm EuroSCORE II. 75
Biểu đồ 3.8. Đường kính vòng van động mạch chủ đo trong mổ 75
Biểu đồ 3.9. Hình thái giải phẫu van động mạch chủ 76
Biểu đồ 3.10. Số cánh van động mạch chủ được tái tạo 77
Biểu đồ 3.11. Tỷ lệ thất bại kỹ thuật trong mổ 79
Biểu đồ 3.12. Phân bố bệnh nhân theo thời gian thở máy sau mổ 81
Biểu đồ 3.13. Biểu đồ Kaplan-Meier thể hiện tỷ lệ sống sau mổ trung hạn. 88 Biểu đồ 3.14. Biểu đồ Kaplan-Meier thể hiện tỷ lệ mổ lại sau mổ 89
Biểu đồ 3.15. Biểu đồ Kaplan- Meier thể hiện tỷ lệ hở van động mạch chủ sau tái tạo mức độ vừa-nhiều. 89
Biểu đồ 3.16. Chênh áp tối đa qua van động mạch chủ tái tạo. 90
Biểu đồ 3.17. Chênh áp trung bình qua van động mạch chủ tái tạo. 91
Biểu đồ 3.18. Diện tích hiệu dụng của van động mạch chủ tái tạo. 91
Biểu đồ 3.19. Vận tốc tối đa dòng máu qua van động mạch chủ tái tạo 92
Biểu đồ 3.20. Biểu đồ Kaplan- Meier thể hiện tỷ lệ xảy ra các biến chứng trong thời gian theo dòi trung hạn. 94
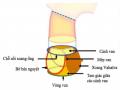
Hình 1.1. Lược đồ các thành phần của gốc động mạch chủ 3
Hình 1.2. Thiết đồ 3D vòng van động mạch chủ 4
Hình 1.3. Thiết đồ cắt dọc qua van động mạch chủ 5
Hình 1.4. Sơ đồ cánh van động mạch chủ 6
Hình 1.5. Thiết đồ cắt ngang ĐMC, van ĐMC nhìn từ trên xuống dưới. 6
Hình 1.6. Lược đồ mô phỏng dòng chảy trong lòng ĐMC. 7
Hình 1.7. Sơ đồ vị trí xuất phát hai lỗ động mạch vành 8
Hình 1.8. Lược đồ các tam giác giữa các cánh van động mạch chủ 8
Hình 1.9. Tương quan tỷ lệ đường kính vòng van động mạch chủ và chỗ nối xoang ống thời kỳ tâm thu và tâm trương 9
Hình 1.10. Liên quan của gốc động mạch chủ với thân động mạch phổi, van động mạch phổi và các buồng tim 10
Hình 1.11. Liên quan của gốc động mạch chủ với vách liên thất. 10
Hình 1.12. Thiết đồ cắt ngang qua đáy tim 11
Hình 1.13. Lược đồ hệ thống dẫn truyền tự động trong tim 12
Hình 1.14. Hình thái thương tổn giải phẫu van động mạch chủ 17
Hình 1.15. Các cơ chế hở van động mạch chủ theo phân loại Carpentier 21
Hình 1.16. Các loại van tim nhân tạo. 28
Hình 1.17. Phương Pháp Ross 28
Hình 1.18. Bộ dụng cụ Ozaki dùng nhiều lần 30
Hình 1.19. Các Biểu đồ kết quả nghiên cứu của Ozaki và cs 33
Hình 1.20. Biểu đồ Kaplan Meier thể hiện tỷ lệ sống khi theo dòi trung hạn với nhóm van động mạch chủ hai cánh vanh 33
Hình 1.21. Biểu đồ so sánh diện tích hiệu dụng của van động mạch chủ trước mổ, sau mổ 1 tuần và trung hạn sau mổ 35
Hình 1.22. Hình ảnh siêu âm tim (A,B) và chụp cắt lớp vi tính của bệnh nhân sau mổ tái tạo van động mạch chủ 5 năm 36
Hình 1.23. Hình ảnh thay van động mạch chủ qua đường ống thông (A,B) và kết quả siêu âm tim (C,D) của bệnh nhân sau phẫu thuật tái tạo van động mạch chủ theo phương pháp Ozaki 36
Hình 2.1. Máy thở Drager Primus 41
Hình 2.2. Hệ thống tim phổi nhân tạo Terumo 42
Hình 2.3. Bộ dụng cụ phẫu thuật tim hở Aesculap 42
Hình 2.4. Các loại chỉ khâu mạch máu 43
Hình 2.5. Dao siêu âm Harmonic dùng lấy màng ngoài tim 43
Hình 2.6. Bộ dụng cụ đo kích thước và tạo hình các cánh van 43
Hình 2.7. Dung dịch 100 ml glutaraldehyde 0,6%- tousimis® Fixatives .. 44 Hình 2.8. Quy trình lấy và xử lý màng ngoài tim 48
Hình 2.9. A: Đánh dấu vị trí mở động mạchc hủ. B: Cắt bỏ van ĐMC và lấy vôi. C: Đo kích thước các cánh van 51
Hình 2.10. Quy trình tạo các cánh van bằng màng ngoài tim 51
Hình 2.11. Khâu các cánh van bằng màng ngoài tim vào vòng van động mạch chủ 52
Hình 4.1. Biểu đồ tỷ lệ tử vong theo phân suất tống máu thất trái 106
Hình 4.2. Biểu đồ so sánh độ bền của các vật liệu khác nhau 112
Hình 4.3. Biểu đồ so sánh độ đàn hồi giữa các vật liệu khác nhau 112
Hình 4.4. Sơ đồ màng ngoài tim với độ dày khác nhau 114
Hình 4.5. Vị trí tiếp xúc của van tự nhiên và van sau tái tạo. 115
Hình 4.6. Các vị trí khâu trên cánh van bằng màng ngoài tim vào vòng van động mạch chủ tương ứng. 115
Hình 4.7. A: Thiết kế cánh van bằng màng ngoài tim với hai phần dư ra 5mm mỗi bên nhằm tăng tính chịu lực của cánh van. B: Cách khâu dựng các mép van ra ngoài thành động mạch chủ 116
Hình 4.8. Phân loại van động mạch chủ hai cánh van theo Sievers và cs 117
Hình 4.9. Lược đồ phẫu thuật theo phương pháp Manouguian 119
Hình 4.10. Viêm nội tâm mạc nhiễm khuẩn cánh vành phải (bên phải), cánh vành phải sau khi tái tạo (bên trái) 121
Hình 4.11. Chiều dài bờ tự do trong trường hợp van động mạch chủ hai cánh van và ba cánh van 122
Hình 4.12. A-B: Tái tạo van ĐMC hai cánh van nhóm 0. C,D: Đo kích thước hai cánh van. E,F: Cắt độc lập hai cánh van mới. G: khâu cánh van mới vào vòng van. H: Van ĐMC hai cánh van sau khi được tái tạo. 124
Hình 4.13. Biểu đồ Kaplan Meier thể hiện tỷ lệ mổ lại sau phẫu thuật tái tạo van động mạch chủ bằng màng ngoài tim 141