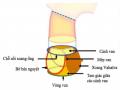
1.1.5. Chỗ nối xoang - ống.
Chỗ nối xoang - ống là vị trí ĐMC lên liên tiếp với phần xoang Valsalva. Ở bên trong, chỗ nối xoang - ống thường có một gờ hơi nhô lên của thành ĐMC. Chỗ nối xoang - ống không hoàn toàn tròn do đường viền của ba xoang Valsalva.32
Tỷ lệ đường kính chỗ nối xoang - ống so với đường kính gốc ĐMC thay đổi theo chu kỳ tim.26 (Hình 1.9)
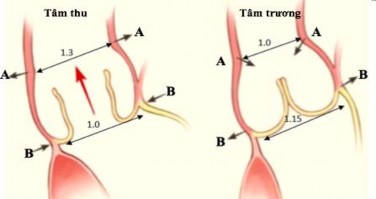
Hình 1.9. Tương quan tỷ lệ đường kính vòng van động mạch chủ và chỗ nối xoang ống thời kỳ tâm thu và tâm trương. AA: Đường kính chỗ nối xoang-ống; BB: Đường kính vòng van động mạch chủ.
“Nguồn: Coselli JS 2017”.33
1.1.6. Liên quan giải phẫu của gốc động mạch chủ.
Có thể bạn quan tâm!
-
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 1
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 1 -
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 2
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 2 -
 Nhận Xét Một Số Đặc Điểm Bệnh Lý, Kỹ Thuật Tái Tạo Van Động Mạch Chủ Bằng Phương Pháp Ozaki Tại Bệnh Viện E.
Nhận Xét Một Số Đặc Điểm Bệnh Lý, Kỹ Thuật Tái Tạo Van Động Mạch Chủ Bằng Phương Pháp Ozaki Tại Bệnh Viện E. -
 Hình Thái Thương Tổn Giải Phẫu Van Động Mạch Chủ . “Nguồn: Baumgartner H 2009” . 44
Hình Thái Thương Tổn Giải Phẫu Van Động Mạch Chủ . “Nguồn: Baumgartner H 2009” . 44 -
 Khuyến Cáo Điều Trị Đối Với Hẹp Van Động Mạch Chủ . 10 Vmax: Vận Tốc Tối Đa Của Dòng Máu Qua Van Đmc, ∆P: Chênh Áp Trung Bình Qua Đmc, Lvef
Khuyến Cáo Điều Trị Đối Với Hẹp Van Động Mạch Chủ . 10 Vmax: Vận Tốc Tối Đa Của Dòng Máu Qua Van Đmc, ∆P: Chênh Áp Trung Bình Qua Đmc, Lvef -
 Các Biểu Đồ Kết Quả Nghiên Cứu Của Ozaki Và Cs: A. Tỷ Lệ Sống Còn;
Các Biểu Đồ Kết Quả Nghiên Cứu Của Ozaki Và Cs: A. Tỷ Lệ Sống Còn;
Xem toàn bộ 201 trang tài liệu này.
1.1.6.1. Liên quan giữa gốc động mạch chủ với đường ra thất trái.
Gốc ĐMC nằm phía trên ĐRTT, dòng máu đi từ ĐRTT lên ĐMC theo hướng thay đổi với độ tuổi. Ở những người dưới 20 tuổi, góc giữa ĐRTT và ĐMC dao động trong khoảng 135° đến 180° do đó dòng máu đi thẳng góc từ ĐRTT vào ĐMC. Ở những người trên 60 tuổi, góc giữa ĐRTT và ĐMC dao động trong khoảng 90° đến 120°, do đó dòng máu tác động trực tiếp vào thành ĐMC, do đó dễ gây phồng hoặc lóc tách ĐMC ở người già.32
1.1.6.2. Liên quan giữa gốc động mạch chủ với động mạch phổi và các buồng tim
Gốc ĐMC nằm lệch về bên phải và phía sau hơn so với thân ĐMP, van ĐMP và phễu thất phải. Qua lá trước van hai lá gốc ĐMC liên quan với buồng nhĩ trái, qua hợp lưu vách màng và lá vách van ba lá liên quan với buồng thất phải, qua tam giác giữa cánh vành trái và cánh không vành liên quan với nhĩ phải và vách liên nhĩ (Hình 1.10).29
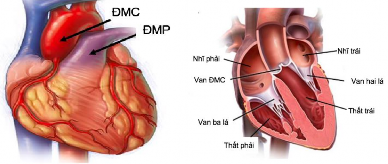
Hình 1.10. Liên quan của gốc động mạch chủ với thân động mạch phổi, van động mạch phổi và các buồng tim.29
1.1.6.3. Liên quan giữa gốc động mạch chủ với vách liên thất.
Gốc ĐMC nằm nghiêng phải, do đó nằm một phần lên trên vách liên thất phần màng. Tam giác xen giữa cánh không vành và cánh vành phải hợp với vách liên thất phần màng tạo thành hợp lưu vách màng (Hình 1.11).26
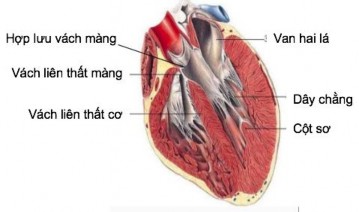
Hình 1.11. Liên quan của gốc động mạch chủ với vách liên thất.26
Thông liên thất phần màng thường dẫn đến phình hoặc vỡ phình xoang Valsalva cánh vành phải. Ngược lại, áp xe vòng van vị trí giữa cánh vành phải và cánh không vành thường gây thông liên thất phần màng.
1.1.6.4. Liên quan giữa gốc động mạch chủ với các van nhĩ thất.
Gốc ĐMC nằm giữa hai van nhĩ thất, van hai lá nằm phía sau và bên trái, van ba lá nằm phía sau bên phải và thấp hơn so với van ĐMC và van hai lá. Sợi xơ dày lên giữa van ĐMC và van hai lá tạo thành tam giác sợi trái, giữa van ĐMC và van ba lá tạo thành tam giác sợi phải. Nhìn từ bên trong thất trái, tam giác sợi xen giữa cánh vành trái và cánh không vành liên tục với các sợi tạo thành vòng van lá trước van hai lá (Liên tục van ĐMC - van hai lá). Nhìn từ thất phải, tam giác sợi xen kẽ giữa cánh không vành và cánh vành phải liên tục với vòng van ba lá vị trí mép lá trước và lá vách (Hình 1.12).33
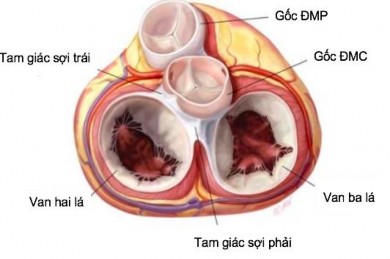
Hình 1.12. Thiết đồ cắt ngang qua đáy tim. Liên quan của gốc động mạch chủ với các van nhĩ thất.
“Nguồn: Coselli JS 2017”.33
Trong phẫu thuật van ĐMC khi khâu vòng van vị trí giữa cánh không vành và cánh vành trái tới vị trí giữa cánh không vành có thể gây hở van hai lá do co kéo vòng van lá trước hoặc ngược lại, khi phẫu thuật van hai lá có thể gây hở van ĐMC do khâu vào cánh vành trái hoặc cánh không vành.34,35
1.1.6.5. Liên quan giữa gốc động mạch chủ với đường dẫn truyền nhĩ thất.
Nút nhĩ thất, nằm trong thành của tâm nhĩ phải ở đỉnh của tam giác Koch, do đó tương đối xa gốc ĐMC. Nhưng bó dẫn truyền nhĩ thất đi từ nút nhĩ thất tới gần đỉnh của vách liên thất thì chia thành hai nhánh đi sang hai bên vách liên thất (Phải-trái), nhánh trái xuyên sang bên trái qua các sợi trung tâm ở đáy của tam giác xen kẽ giữa cánh không vành và cánh vành phải (Hình 1.13).26
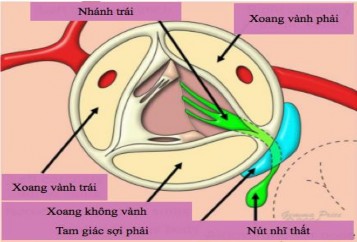
Hình 1.13. Lược đồ hệ thống dẫn truyền tự động trong tim. “Nguồn: Anderson 2007”.26
Trong phẫu thuật van ĐMC, khi lấy vôi vòng van vị trí dưới mép cánh vành phải và cánh không vành hoặc khi khâu vòng van tại vị trí này thì có thể làm thương tổn đường dẫn truyền nhĩ - thất, dẫn tới nghẽn đường dẫn truyền nhĩ thất sau mổ. Khi khâu van ĐMC vị trí vòng van cánh vành phải không được quá sâu vào phần cơ vùng tam giác giữa cánh vành phải và cánh không vành.
1.1.7. Giải phẫu màng ngoài tim.
Màng ngoài tim (MNT) là một túi hình nón của mô sợi bao quanh tim và gốc các mạch máu lớn. MNT được cấu tạo bởi lá thành và lá tạng. Lá tạng MNT là một lớp tế bào trung biểu mô phủ trên bề mặt tim, nguồn gốc từ các mạch máu lớn, lá thành MNT là một lớp mô xơ bao bọc ngoài lá tạng. Giữa
hai lá thành và lá tạng thường có khoảng 50 mL dịch màng tim phần lớn là dịch siêu lọc huyết tương, nhưng có thể bao gồm dịch gian bào của tế bào cơ tim và dịch bạch huyết.36 Độ dày của MNT thay đổi tuỳ từng vùng, mỏng hơn ở phía ĐMC và dày hơn ở phía cơ hoành, độ dày từ 0,8 - 1 mm trên miếng cắt giải phẫu và từ 1,5 - 2 mm trên hình ảnh chụp cắt lớp vi tính và cộng hưởng từ hạt nhân.37,38
Về mô học, MNT được cấu tạo chủ yếu bởi các lớp collagen nhỏ xen kẽ với các sợi elastin ngắn. Sự phong phú về các loại collagen và hướng sắp xếp của chúng giúp MNT có tính chất cơ học đặc trưng là căng dãn và đàn hồi. Tính chất cơ học của MNT có thể mô phòng như hai bộ lò xo xếp song song đại diện cho lớp sợi collagen dày và lớp elastin mỏng tương ứng. MNT lá tạng bao gồm các mô xơ ở bề mặt, lớp giữa và lớp sâu là các sợi collagen xen kẽ với các sợi elastin.39 Các tế bào trung biểu mô xen kẽ và chồng lên nhau cho phép MNT giãn nở trong thời kỳ tâm trương, sự ổn định cơ học được đảm bảo bởi một bộ xương tế bào gồm các bó sợi mảnh.40
MNT không thật sự cần thiết cho sự sống còn, và không có hậu quả nghiêm trọng nếu thiếu MNT bẩm sinh hoặc phẫu thuật cắt bỏ MNT.41 Tuy nhiên, MNT cũng có vai trò trong hoạt động tuần hoàn, hô hấp và bảo vệ như:
Vai trò cơ học: Hạn chế biến dạng tim, tạo thuận lợi cho sự tương tác và kết nối của các buồng tim, duy trì mối quan hệ áp suất - thể tích của các buồng tim và đường ra của chúng.41
Vai trò phản xạ: MNT góp phần điều hoà huyết động thông qua các thụ thể thần kinh, thụ thể cơ học và thụ thể hoá học trên bề mặt.41
Lớp mỏng của dịch MNT giúp cân bằng lực hấp dẫn, lực thủy tĩnh và lực quán tính trên bề mặt tim, do đó áp lực xuyên thành cơ tim không thay đổi cũng như không khác nhau theo vùng trong các buồng tim. Dịch MNT và các phospholipid hoạt động bề mặt làm giảm ma sát trên màng tim trong chu trình
tim. MNT cũng hoạt động như một hàng rào giải phẫu chống lại sự lây lan của nhiễm trùng từ các cấu trúc liền kề.41
Các dây chằng trên và dưới giữa MNT với xương ức và cơ hoành ngăn cản sự xoắn quá mức và hạn chế sự dịch chuyển của tim và các mạch máu lớn trong lồng ngực, đồng thời vô hiệu hóa tác động của hô hấp và thay đổi vị trí của cơ thể đến vị trí của tim trong trung thất.42
1.2. Bệnh van động mạch chủ
1.2.1. Hẹp van động mạch chủ
1.2.1.1. Nguyên nhân gây hẹp van động mạch chủ
Có 4 nguyên nhân thường gặp gây hẹp van ĐMC.1,5,7
Thấp tim: Thường đi kèm với hở van ĐMC và tổn thương các van khác như hẹp hở van hai lá phối hợp. Tổn thương van do thấp làm mép van dính lại, cánh van bị vôi hoá, sau đó là thân van và vòng van bị vôi hoá.1,5,7
Thoái hoá vôi là nguyên nhân thường gặp nhất gây hẹp van ĐMC ở những bệnh nhân trên 70 tuổi. Van ĐMC thường có đủ 3 cánh, mép van không bị dính, vôi hoá ở cánh van làm giảm vận động của cánh van. Yếu tố nguy cơ bao gồm tăng Cholestrerol tỷ trọng phân tử thấp, tăng lipoprotein A, ĐTĐ, hút thuốc lá và tăng huyết áp.1,5,7
Bẩm sinh: Van ĐMC một cánh van hay hình vòm, thường gây hẹp van ĐMC sớm trước 50 tuổi. Van ĐMC hai cánh van hay gặp nhất trong các bất thường tim mạch bẩm sinh. Vôi hoá thường xảy ra ở đường nối giữa hai cánh van, vòng van gây hẹp.1,5,7
1.2.1.2. Sinh lý bệnh hẹp van động mạch chủ
Hẹp van ĐMC gây nên quá tải áp lực cho tim trái dẫn đến dày tâm thất trái. Sự dày các thành tâm thất bù trừ giúp làm giảm sức căng thành tâm thất trái. Tuy nhiên đến một mức nào đó thành tâm thất trái không thể dày hơn được
nữa thì sức căng thành tâm thất trái sẽ gây dãn buồng tâm thất trái và sau đó là suy tim trái, tăng áp lực cuối tâm trương trong buồng tâm thất trái. Thêm nữa, hẹp van ĐMC gây tăng thời gian tống máu, tăng áp lực tâm trương thất trái và giảm áp lực ĐMC.1,4,5
Sự gia tăng áp lực tâm thu thất trái, tăng khối lượng tâm thất trái, tăng thời gian tống máu sẽ làm tăng tiêu thụ oxy cơ tim. Tăng thời gian tống máu sẽ làm giảm thời kỳ tâm trương, hạ huyết áp làm giảm tưới máu ĐMV. Sự tăng tiêu thụ oxy cơ tim cộng với giảm tưới máu ĐMV sẽ gây nên thiếu máu cơ tim và càng làm giảm chức năng tâm thất trái.4,5
1.2.1.3. Đặc điểm lâm sàng trong hẹp van động mạch chủ
Hẹp van ĐMC có thể diễn biến một thời gian dài không có triệu chứng. Tuy nhiên, khi đã có triệu chứng cơ năng, bệnh thường tiến triển nặng dẫn đến tỷ lệ tử vong cao (60% số trường hợp tử vong trong vòng 5 năm và 90% số trường hợp tử vong trong vòng 10 năm nếu không được điều trị kịp thời).1,5,7
Các dấu hiệu cơ năng thường gặp là khó thở, đau ngực và ngất.1,5,7
o Đau ngực: Cơn đau thắt ngực vì mất sự cân đối do tăng nhu cầu oxy cơ tim (Cơ tim dầy, áp lực tâm trương thất trái tăng), và sự giảm cung cấp oxy cơ tim (Giảm thời gian tâm trương, hạ huyết áp). Đau ngực được chia thành 4 mức độ khác nhau theo Hiệp hội tim mạch học Canada (CCS).
o Khó thở khi gắng sức là biểu hiện của ứ máu phổi, xảy ra ở 90% số bệnh nhân. Khó thở được chia ra làm 4 mức độ theo Hội tim mạch học New York (NYHA) nhằm đánh giá mức độ suy tim ở bệnh nhân tim mạch.43
o Ngất xảy ra ở khoảng 35% số bệnh nhân, ngất xảy ra khi gắng sức hoặc ngay sau gắng sức. Lỗ van ĐMC bị hẹp làm tưới máu não không đủ khi gắng sức, ngất xảy ra lúc nghỉ ngơi ở bệnh nhân hẹp van ĐMC rất nặng.1,5
Các triệu chứng thực thể.1,5,7
o Mạch cảnh nhỏ và trễ là dấu hiệu đặc hiệu trong hẹp van ĐMC nặng.
o Mỏm tim thường mạnh và khu trú, thường không lệch ra ngoài đường giữa đòn trái trừ giai đoạn nặng khi tim đã giãn to.
o Có thể sờ thấy rung mưu ở khoang liên sườn 2 bên phải lan theo đường đi ĐM cảnh.
o T1 thường không thay đổi, T2 biến đổi tuỳ thuộc vào mức độ hẹp và vôi hoá cánh van.
o Thổi tâm thu thường nghe rò nhất ở khoang liên sườn 2 bên phải.
o Có thể nghe thấy tiếng click tâm thu ở đáy tim khi van ĐMC còn mềm mại.
1.2.1.4. Đặc điểm cận lâm sàng trong hẹp van động mạch chủ
a. Điện tâm đồ: Không đặc hiệu, các dấu hiệu có thể gặp.
Dày thất trái hay tăng gánh tâm thu thất trái.
Các rối loạn dẫn truyền: Nghẽn một nhánh dẫn truyền, nghẽn đường dẫn truyền nhĩ thất.
b. X-quang ngực
Thường bóng tim không to ngay cả khi hẹp nặng, tuy nhiên cung thứ 3 bên trái thường hơi tròn do dày đồng tâm thất trái.
Khi bóng tim to (Chỉ số tim ngực > 50%), có thể đã có suy tim hoặc bệnh van khác kèm theo.
Có thể thấy giãn ĐMC lên.
Biểu hiện sung huyết các mạch phổi khi có suy tim trái.
C. Siêu âm tim qua thành ngực là tiêu chuẩn vàng để chẩn đoán nguyên nhân, chẩn đoán xác định, chẩn đoán giai đoạn cũng như tiên lượng hẹp van ĐMC.
Chẩn đoán nguyên nhân gây hẹp van ĐMC