bệnh nhân đến vị trí chụp. Do sử dụng tia X nên chụp mạch không có chỉ định cho bệnh nhân có thai thời kỳ đầu. Chevalier J.M., và cộng sự (1995) [108] cùng nhiều tác giả [36], [102],[109], [115] thống nhất chỉ chụp động mạch cấp cứu nhóm bệnh nhân có dấu hiệu nghi ngờ tổn thương động mạch hoặc chụp động mạch tại phòng mổ cho biết rõ hơn về vị trí, tính chất thương tổn, tuần hoàn bên để chọn đường mổ phù hợp và phương pháp xử trí tổn thương mạch trong đó có thể chuẩn bị vật liệu ghép.
- Chụp cắt lớp vi tính động mạch
Foster B.R. và cộng sự (2011)[55] và một số tác giả [59], [69], [90] đã thông báo kết quả thành công của kỹ thuật chụp cắt lớp động mạch sử dụng máy chụp cắt lớp đa dãy với khả năng dựng hình 3 chiều trong chẩn đoán tổn thương mạch chi dưới do chấn thương hoặc bệnh lý với độ nhạy 100%.
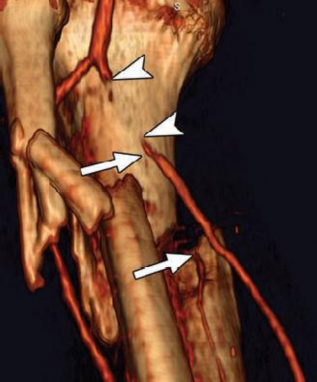
Ảnh 1.6: Hình ảnh tắc đoạn động mạch chày sau kèm gãy 1/3 trên xương cẳng chân trên phim chụp cắt lớp vi tính
*Nguồn: theo Gakhal M.S., Sartip K.A.,(2009) [58]
Ưu điểm của phương pháp này là cho thấy hình ảnh rõ nét của vị trí, hình thái tổn thương động mạch như tắc mạch (ảnh 1.6), co thắt mạch, tuần hoàn bên và các tổn thương khác như máu tụ, gãy xương[58].
Chụp cắt lớp mạch máu đòi hỏi thiết bị đắt tiền, kỹ thuật phức tạp (phải sử dụng máy đa dãy đầu dò, thường phải từ 8 dãy trở lên mới có thể đánh giá được) nên chỉ được thực hiện tại một số trung tâm y tế chuyên khoa. Nhược điểm giống chụp động mạch cản quang là kéo dài thời gian thiếu máu chi, không di chuyển khi bệnh nhân đang bị sốc hay phụ nữ có thai giai đoạn đầu nên cân nhắc khi chỉ định.
Có thể bạn quan tâm!
-
 Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị tổn thương động mạch lớn trong gãy xương, sai khớp chi dưới - 2
Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị tổn thương động mạch lớn trong gãy xương, sai khớp chi dưới - 2 -
 Đặc Điểm Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp Chi Dưới
Đặc Điểm Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp Chi Dưới -
 Đặc Điểm Lâm Sàng Và Cận Lâm Sàng Của Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp
Đặc Điểm Lâm Sàng Và Cận Lâm Sàng Của Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp -
 Tình Hình Điều Trị Tổn Thương Mạch Máu Và Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp Trên Thế Giới Và Việt Nam
Tình Hình Điều Trị Tổn Thương Mạch Máu Và Tổn Thương Động Mạch Lớn Trong Gãy Xương, Sai Khớp Trên Thế Giới Và Việt Nam -
 Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị tổn thương động mạch lớn trong gãy xương, sai khớp chi dưới - 7
Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị tổn thương động mạch lớn trong gãy xương, sai khớp chi dưới - 7 -
 Bảng Đánh Giá Độ Nặng Của Tổn Thương Chi
Bảng Đánh Giá Độ Nặng Của Tổn Thương Chi
Xem toàn bộ 166 trang tài liệu này.
Hiện nay trên thế giới đã có những quan điểm mới trong chẩn đoán sớm tổn thương động mạch trong gãy xương, sai khớp chi dưới. Dựa vào triệu chứng lâm sàng điển hình là mất mạch ngoại vi và hội chứng thiếu máu chi cấp tính là đủ để chẩn đoán xác định tổn thương động mạch. Khi gãy xương, sai khớp mà chỉ có các dấu hiệu mạch ngoại vi yếu, độ bão hòa oxy máu mao mạch (Sp02) giảm hoặc chỉ số huyết áp cánh tay – cổ chân (ABPI)< 0,9 thì cần siêu âm Doppler mạch hoặc chụp cắt lớp vi tính động mạch để tìm tổn thương động mạch. Chụp động mạch có bơm thuốc cản quang ít được sử dụng để chẩn đoán tổn thương động mạch.
1.4. Điều trị tổn thương động mạch lớn trong gãy xương, sai khớp chi dưới
1.4.1. Phẫu thuật
Tùy thuộc vào tình trạng toàn thân, mức độ tổn thương, thời gian thiếu máu chi mà quyết định phục hồi lưu thông mạch, thắt mạch, xử trí gãy xương, sai khớp haycắt cụt chi cấp cứu.
Lê Ngọc Thành (2002) [29] và Topal A.E, Eren M.N. Celik Y. (2010) [100] đều thống nhất những trường hợp tổn thương tại chỗ quá nặng, tình trạng sốc chấn thương không cải thiện mặc dù được hồi sức tích cực bằng truyền dịch, truyền máu và giảm đau hoặc thiếu máu chi không hồi phục do đến muộn cần cắt cụt chi cấp cứu để đảm bảo tính mạng người bệnh.
Thắt mạch chủ yếu để đề phòng chảy máu thứ phát, nhưng biện pháp này có nguy cơ hoại tử chi do thiếu máu phía ngoại vi. Trong chiến tranh thế giới thứ II, các
tác giả De Barkey M.E., Simone F.A. (trích từ [13]) đã thống kê cho thấy thắt động mạch đùi, động mạch khoeo tỉ lệ cắt cụt chi lần lượt là 81% và 72,5%. Wahlberg E. và cộng sự (2007) [102] cho rằng chỉ thắt mạch máu khi: tình trạng sốc nặng không cho phép kéo dài phẫu thuật; các cơ sở điều trị không có khả năng khâu nối mạch máu hoặc tổn thương động mạch ở vị trí cho phép thắt với độ an toàn cao (thắt động mạch chày trước nếu động mạch chày sau không bị tổn thương). Ngày nay, với sự phát triển mạnh mẽ của gây mê, hồi sức và phẫu thuật mạch máu, chỉ định thắt mạch trong chấn thương rất hạn chế.
Quan điểm phẫu thuật bảo tồn chi trong gãy xương, sai khớp có tổn thương động mạch là cần sớm cấp máu ngoại vi đặc biệt là chi bị thiếu máu kéo dài. Tuy nhiên sửa chữa tổn thương động mạch trước thì miệng nối có thể bị đứt, rách hoặc xoắn vặn khi nắn chỉnh và cố định gãy xương, sai khớp.
Frykberg E.R. (2005) [57] cũng như một số tác giả khác[18], [28],[89] thống nhất là tùy từng trường hợp cụ thể mà quyết định phương pháp xử trí phù hợp. Bệnh nhân đến sớm có thể sửa chữa tổn thương động mạch sau. Nếu thời gian thiếu máu chi kéo dài thì phải phục hồi lưu thông động mạch trước để ưu tiên cấp máu cho ngoại vi .
- Xử trí tổn thương xương khớp
Xử trí tổn thương xương khớp có tổn thương động mạch có 2 quan điểm khác nhau. Một số tác giả [42], [71], [83] cho rằng cần xử trí ổ gãy xương, sai khớp triệt để thì đầu: nắn chỉnh phục hồi lại hình thể giải phẫu, kết hợp xương bên trong hoặc bên ngoài, cố định khớp và xử trí tổn thương dây chằng, bao khớp, gân. Tuy nhiên nhược điểm là kéo dài cuộc mổ và tăng thời gian thiếu máu chi. Gần đây Glass G.E., Pearse
M.F (2009) [62] và một số tác giả khác [19], [73] nhận thấy nên xử trí ổ gãy xương, sai khớp tạm thời trước khi phục hồi lưu thông mạch. Sau mổ khi tổn thương động mạch đã ổn định nếu cần thiết có thể phẫu thuật lại để kết hợp xương bên trong hoặc sửa chữa tổn thương dây chằng, bao khớp.
Các phương pháp cố định: tùy thuộc vào vị trí gãy, độ gãy hở hoặc sai khớp mà lựa chọn phương pháp phù hợp.
Đóng đinh nội tuỷ Kuntscher cho gãy kín hoặc gãy hở độ I và độ II ở 1/3 giữa thân xương đùi và thân xương chày đến sớm trước 6 giờ với ưu điểm là thời gian tiến hành nhanh, cố định xương vững chắc, tuy nhiên có nguy cơ nhiễm khuẩn cao.
Cố định xương bên ngoài được nhiều tác giả sử dụng đặc biệt cho gãy xương hở phức tạp hoặc gãy xương hở đến muộn vì đây là những trường hợp nguy cơ nhiễm khuẩn rất cao sau mổ. Trong TTMM kết hợp gãy xương, sai khớp cần lựa chọn cách cố định ngoài một bên, một bình diện là cọc ép ren ngược chiều [21], khung Hoffmann [103], khung F.E.S.S.A [117]. Ưu điểm của phương pháp này là thời gian tiến hành kết hợp xương tương đối nhanh, không phụ thuộc đường mổ để xử trí tổn thương mạch máu, không đưa vật liệu kết xương vào ổ gãy xương. Phẫu thuật ít xâm lấn xung quanh ổ gãy nên hạn chế tổn thương cơ, mạch máu trong quá trình phẫu thuật, nguy cơ nhiễm khuẩn sau mổ thấp và có thể tạo hình vạt da cân, cơ có cuống mạch để che phủ khuyết hổng phần mềm. Cố định gãy xương, sai khớp vững chắc sẽ giúp bệnh nhân vận động sớm sau mổ. Nhược điểm của loại cố định ngoài này là khó nắn chỉnh các di lệch của ổ gẫy sau mổ, khả năng chịu lực tì nén kém hơn so với cố định ngoài hai bên, hai bình diện [21].
Các phương pháp cố định xương khớp đơn giản như xuyên đinh Kirschner, bắt vít xốp và xuyên đinh Kirschner cho gãy mâm chày, gãy đầu dưới xương đùi; đóng đinh Steinmann sau kéo nắn sai khớp gối có ưu điểm là thời gian tiến hành nhanh, hạn chế đưa vật liệu vào ổ gẫy, cố định xương tương đối vững chắc, có thể vận động sớm. Tuy nhiên nếu sử dụng phương pháp này bệnh nhân khó chịu lực tì sớm nên thường phải bó bột tăng cường khi tập đi trong thời kỳ đầu [19], [28].
- Xử trí tổn thương động mạch
Mục đích của xử trí tổn thương động mạch là nhanh chóng phục hồi lưu thông mạch để cấp máu cho phần chi dưới tổn thương. Dựa vào hình thái tổn thương động mạch mà có phương pháp xử trí phù hợp.
Đối với co thắt động mạch đơn thuần chỉ cần bóc lớp vỏ ngoài động mạch để loại bỏ mạng thần kinh giao cảm, tiêm Xylocain 1% xung quanh thành mạch. Nếu không kết quả có thể sử dụng catheter Fogarty để nong mạch hoặc lấy huyết khối trong lòng mạch [12], [30]. Từ năm 1963 Thomas J. Fogarty (trích từ [8]) người Mỹ đã giới thiệu catheter Fogarty là ống có quả bóng để lấy bỏ các cục máu đông trong lòng động mạch do huyết khối tại chỗ (thrombose) hoặc cục máu từ xa đến (embolise). Catheter Fogarty là một kỹ thuật ít xâm lấn nên hiện nay được dùng rộng rãi trong phẫu thuật mạch máu và can thiệp mạch để điều trị bệnh lý và chấn thương động mạch.
Tổn thương thực thể động mạch có nhiều loại khác nhau. Theo Đặng Hanh Đệ (2005) [5], nguyên tắc phục hồi lưu thông động mạch có tổn thương thực thể trước hết phải kiểm soát lưu thông đầu trung tâm và đầu ngoại vi của động mạch bị tổn thương. Nếu dòng chảy yếu hoặc tắc mạch phải dùng catheter Fogarty để nong mạch và lấy bỏ huyết khối lòng mạch. Bơm rửa lòng mạch bằng dung dịch NaCl 9‰ có pha Heparin theo tỉ lệ 1000 đv/ 100 ml. Mép của đoạn mạch bị thương được cắt đến tổ chức lành (nhìn thấy nội mạc của mạch màu trắng không xơ rách, không tụ máu) trước khi khâu nối. Khi tiến hành khâu nối cần để miệng nối không được căng hoặc hẹp. Nếu mất đoạn động mạch trên 2 cm phải ghép mạch; với vết thương bên thì phải khâu ngang. Cuối cùng trước khi đóng vết mổ phải kiểm tra để đảm bảo miệng nối hết chảy máu, tuần hoàn hạ lưu đã phục hồi và miệng nối phải được che phủ bằng phần cơ, cân hoặc da [5], [30].
Các kỹ thuật phục hồi lưu thông động mạch có tổn thương thực thể:
Đối với vết thương nhỏ, sau khi cắt lọc mép vết thương, khâu kín bằng chỉ Prolene 6-0 hoặc 7-0. Các tổn thương đứt mạch cần cắt lọc đến tổ chức lành và khâu nối tận – tận bằng mũi khâu vắt hoặc mũi rời. Trường hợp mất đoạn động mạch trên 2 cm thì phải ghép mạch. Có hai loại vật liệu có thể dùng để ghép đó là mạch nhân tạo và tĩnh mạch tự thân. Mạch nhân tạo có ưu điểm là vật liệu cho phép lựa chọn kích thước phù hợp, không kéo dài thời gian phẫu thuật thêm để lấy mạch, nhưng
nguy cơ nhiễm khuẩn mảnh ghép rất cao, dễ bị gập góc, xẹp khi đi qua vùng khớp dễ gây tắc mạch. Theo Lê Ngọc Thành (2004) [30] để khắc phục nhược điểm này có thể sử dụng tĩnh mạch tự thân để thay thế.
Tổn thương mất đoạn động mạch ở vị trí khuyết hổng tổ chức phần mềm lớn không đủ che phủ động mạch hoặc vết thương có nhiều dị vật bẩn, đến muộn nếu khâu nối hoặc ghép mạch tại vị trí này sẽ có nguy cơ nhiễm trùng rất cao gây chảy máu hoặc tắc mạch thứ phát (đặc biệt là vùng có nguy cơ hoại tử chi nếu thắt mạch như động mạch đùi, động mạch khoeo). Do đó có thể lựa chọn phương pháp bắc cầu ngoài giải phẫu bằng đoạn tĩnh mạch tự thân sau khi thắt động mạch tổn thương. Miệng nối tận - bên ở phía trên là động mạch đùi nông hoặc đoạn trên động mạch khoeo; miệng nối tận - tận phía dưới là đoạn dưới động mạch khoeo hoặc thân động mạch chày mác[108].
- Một số can thiệp tích cực
Rửa mạch cho chi bị tổn thương (rửa mạch)
Hội chứng tiêu cơ vân cấp được đề cập lần đầu tiên bởi Bywaters và Beal từ năm 1941 với tên gọi “Hội chứng vùi lấp”mô tả những bệnh nhân bị bom vùi dưới đống đổ nát, không có dấu hiệu gì đặc biệt nhưng khi được cấp cứu ra khỏi nơi bị nạn thì xuất hiện dấu hiệu sốc, nước tiểu có màu đỏ, thể tích giảm dần đến vô niệu và bệnh nhân bị tử vong trong 10 ngày trong bệnh cảnh suy thận cấp [32]. Tương tự như vậy, sau khi tháo garo hay phục hồi lưu thông cho những bệnh nhân bị tổn thương mạch máu đến muộn. Delhumeau A., Jacope J.P., Houet J.F., Granry J.C., (1990) [50], Mommsen P., Zeckey C., Hildebrand F., Frink M. (2010) [81] cũng có gặp tình huống này. Vì thế khi chi bị thiếu máu nặng kéo dài do chấn thương động mạch, do bệnh lý tắc động mạch hoặc do garo liên tục quá 3 giờ trước đây một số tác giả đã tiến hành cắt cụt chi cấp cứu để đảm bảo an toàn tính mạng bệnh nhân. Nếu phục hồi lưu thông mạch sẽ gây hội chứng tái tưới máu như gây ngừng tim do kali máu tăng cao đột ngột; suy thận cấp do một lượng lớn Myoglobin được giải phóng ra từ tiêu cơ vân cấp gây lắng đọng và hoại tử ống thận; nhiễm trùng, nhiễm độc toàn thân do các
sản phẩm chuyển hóa thiếu oxy như các axit lactic, lactat dehydrogenase (LDH), axit pyruvic, kali và các độc tố của vi khuẩn; Nguyễn Hữu Ước (2005) [38] chủ trương tiến hành rửa mạch cho những bệnh nhân bị tắc động mạch cấp tính có thời gian thiếu máu trên 6 giờ đặc biệt ở người già, người bị suy tim. Piriou V. và cộng sự (2007) [115] cho rằng những bệnh nhân bị tổn thương động mạch đùi hoặc động mạch khoeo có thời gian thiếu máu ngoại vi kéo dài nếu có chỉ định phục hồi lưu thông mạch phải loại bỏ bớt những sản phẩm độc hại do chuyển hóa thiếu oxi trong máu tĩnh mạch trước khi được đưa vào tuần hoàn chung.
Thời điểm rửa mạch được tiến hành trước khi xử trí tổn thương mạch máu và gãy xương sai khớp. Dùng dung dịch NaCl 9‰ pha với Heparin bơm vào động mạch cho chi bị thiếu máu và lấy bỏ máu tĩnh mạch để cho dịch bơm rửa và máu có nhiều độc tố thoát ra ngoài. Sau đó có thể dùng thêm dung dịch NaHC03 1,4% để rửa mạch. Đây là phương pháp có nhiều ưu điểm là loại bỏ phần lớn các sản phẩm chuyển hóa độc hại trong máu tĩnh mạch trước khi trở về tuần hoàn chung; kỹ thuật tiến hành tương đối đơn giản nên có thể áp dụng được tại nhiều cơ sở y tế. Tuy nhiên có thể mất một lượng máu khoảng 500 ml và nguy cơ biến chứng tắc mạch hoặc chảy máu do vết mổ tĩnh mạch.
Cầu nối (shunt) mạch máu tạm thời
Trong tổn thương động mạch, đặc biệt hay gặp ở chi dưới, một trong những nguyên nhân dẫn đến cắt cụt chi là do tình trạng thiếu máu ở vùng ngoại vi kéo dài trên 6 giờ [6], [25], [65]. Đối với tổn thương động mạch đến sớm cần ghép mạch tự thân hoặc kèm theo tổn thương tĩnh mạch, gãy xương, sai khớp thì vẫn có nguy cơ thiếu máu chi không hồi phục vì cần phải mất thời gian dài để cắt lọc vết thương phần mềm, xử trí tổn thương xương, khớp, tĩnh mạch hoặc lấy mảnh ghép tĩnh mạch. Theo Wahlberg E. và cộng sự (2007) [102] cầu nối động mạch được thực hiện cho các trường hợp tổn thương động mạch kèm theo gãy xương có thiếu máu ngoại vi trên 6 giờ; tổn thương kết hợp động mạch - tĩnh mạch cần ghép đoạn động mạch bằng tĩnh mạch tự thân; tổn thương động mạch trong đa chấn thương cần phẫu thuật
cấp cứu cầm máu các tổn thương tạng đang chảy máu nhiều (vỡ gan, vỡ lách) hoặc máu tụ nội sọ chèn ép não trước khi phục hồi lưu thông mạch; tổn thương động mạch cần vận chuyển đến tuyến phẫu thuật mà thời gian phải kéo dài nhiều giờ [96].
Borut L.T. (2010) [46], Feliciano D. V. và Subramanian A. (2011) [54] cho rằng sử dụng Pruitt–Inahara shunt (hình 1.3) làm cầu nối mạch tạm thời. Tuy nhiên trong một số trường hợp có thể thay thế bằng ống nhựa có tráng silicon có kích thước phù hợp với mạch máu và chiều dài hợp lý như dây truyền máu, dây dẫn lưu não thất ổ bụng để làm cầu nối.
Tuy nhiên, trong quá trình đặt cầu nối (shunt) động mạch tạm thời, cần theo dõi tại chỗ, tuần hoàn ngoại vi và kiểm tra bằng siêu âm Dopper để phát hiện sớm biến chứng tắc, tuột hoặc chảy máu cầu nối làm ảnh hưởng đến sự cấp máu cho phía ngoại vi [54], [61], [68], [89].
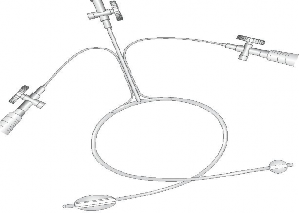
Hình 1.3: Mô hình cầu nối (Pruitt–Inahara shunt) mạch máu tạm thời
⃰ Nguồn: theo Rasmussen T.E. và cộng sự. (2006)[89]
Mở cân
Một số trường hợp tổn thương động mạch có kèm theo hội chứng khoang nên cần mở cân cấp cứu ngay từ đầu để làm giảm áp lực khoang tạo điều kiện cho lưu thông máu ở chi. Mở cân cũng giúp phân biệt hội chứng khoang đơn thuần hay có kết hợp với tổn thương động mạch. Nếu sau khi mở cân kiểm tra thấy mạch ngoại vi đập rõ, đầu chi hồng ấm thì không có tổn thương động mạch. Theo một số tác giả