thuật. Ngoài ra, những kỹ thuật cổ điển trên không dễ để thực hiện, cần có phẫu thuật viên nhiều kinh nghiệm trong sửa van hai lá. Tuy nhiên, kỹ thuật sửa van với dây chằng nhân tạo có thể thay thế được những kỹ thuật trên, và sửa chữa hiệu quả với sa van hai lá diện rộng.
Dây chằng nhân tạo được ứng dụng để khôi phục lại sự vận động tối đa của lá van, tạo vùng áp lớn nhất của lá van. Siêu âm tim được thực hiện để kiểm tra hiệu quả sửa van hai lá với kết quả như sau sẽ chấp nhận được: không hở hoặc hở nhẹ van hai lá trong quá trình theo dòi trung hạn. Trong tất cả các trường hợp chúng tôi đều đặt vòng van hai lá để làm ổn định lại toàn bộ vòng van.
Kết quả của nghiên cứu của chúng tôi khác biệt hơn các nghiên cứu khác là do các tác giả khác ghi nhận những thương tổn nặng phối hợp với hở van hai lá, chủ yếu là phẫu thuật sửa van ba lá, phẫu thuật Cox điều trị rung nhĩ, vá lỗ thông liên nhĩ, đóng lỗ bầu dục, và có trường hợp phải bắc cầu mạch vành nên làm tăng thêm thời gian chạy máy và thời gian kẹp động mạch chủ. Vì vậy, làm tăng các biến chứng sau phẫu thuật, tăng tỷ lệ mổ lại, cũng như tỷ lệ tử vong trong quá trình theo dòi trung hạn trong các nghiên cứu.
4.2.3.2. Dây chằng nhân tạo mang tính linh hoạt
Dây chằng nhân tạo mang tính linh hoạt bởi: số lượng dây chằng tạo và chiều dài dây chằng nhân tạo có thể thay đổi tùy thuộc vào thương tổn khác nhau. Giống với nghiên cứu của các tác giả khác, chúng tôi sử dụng dây chằng nhân tạo bằng chỉ Polytetraflouroethylene 3.0 hoặc 4.0, có độ linh hoạt, độ bền cao đã được chứng minh qua nhiều nghiên cứu của các tác giả Braunberger E, Chauvaud S [18],[22].
Nghiên cứu của tác giả Toshiko Shibata sửa van hai lá dùng dây chằng nhân tạo kiểu Loop qua đường mở giữa xương ức trên 180 bệnh nhân có kết quả: số vòng loop trung bình sử dụng cho lá trước là 2 loop, lá sau là 2 loop
và cả hai lá trước sau là 3 loop; Chiều dài dây chằng trung bình ở lá trước là 18mm, lá sau là 17mm [96].
Trong nghiên cứu chúng tôi đa số trường hợp bệnh nhân được sử dụng 1 cặp dây chằng nhân tạo (chiếm 55%), và 2 cặp dây chằng nhân tạo (chiếm 41%), nghĩa là từ 2 dây chằng đến 4 dây chằng nhân tạo được gắn trên van hai lá (chiếm tổng cộng 96%). Có 4% trường hợp cần phải gắn 3 cặp dây chằng nhân tạo, tức là 6 dây chằng. Trung bình là 3 dây chằng nhân tạo được sử dụng trên một bệnh nhân.
Chúng tôi thực hiện 100% trường hợp khâu chỉ ePTFE đơn sợi, trong đó chiều dài cho dây chằng nhân tạo lá sau thường từ 16-18mm, và chiều dài cho dây chằng lá trước thường từ 20-22mm.
Hiện tại, các tác giả cũng đã có những nghiên cứu và báo cáo kỹ thuật dây chằng kiểu Loop (4 loop) với chiều dài khác nhau 16mm, 18mm, 20mm, 22mm và 24mm. Trên thực tế, dây chằng nhân tạo luôn sẵn có khi dây chằng tự thân không đáp ứng được với thương tổn sa van diện rộng. Ngoài ra, giá thành của dây chằng nhân tạo hiện tại là có thể chấp nhận được.

Hình 4.2. Dây chằng nhân tạo có chiều dài định sẵn [87]
Dây chằng nhân tạo như đã đề cập, là xu hướng mới trong sửa van hai lá, và cũng đã được áp dụng nhiều tại Viện Tim Thành phố Hồ Chí Minh. Chúng tôi nhận thấy đo chiều dài dây chằng nhân tạo thật chính xác cũng như
bộc lộ trụ cơ tốt là chìa khóa thành công của kỹ thuật. Có nhiều cách để bộc lộ trụ cơ, tác giả Lamelas thiết kế dụng cụ bộc lộ trụ cơ với dụng cụ là một vòng nhựa, khi đặt qua vòng van hai lá sẽ vén toàn bộ mô van và bộc lộ rò toàn bộ hai trụ cơ, thường dùng trong phẫu thuật sửa van hai lá ít xâm lấn [60].
Việc bộc lộ trụ cơ giúp phân tích về chất lượng và số lượng của trụ cơ, cũng như vị trí gắn dây chằng nhân tạo ở tầng thất. Nếu không tìm được trụ cơ tốt và phù hợp, có thể sẽ dẫn đến việc không thể thực hiện được phương pháp này cho bệnh nhân. Tác giả T. Shibata cũng ghi nhận trong nghiên cứu 183 trường hợp có chỉ định phẫu thuật áp dụng dây chằng nhân tạo, nhưng tác giả đã loại 3 trường hợp (chỉ còn nghiên cứu 180 trường hợp) vì không thể bộc lộ hoặc tìm thấy trụ cơ đủ điều kiện để gắn dây chằng nhân tạo [96].
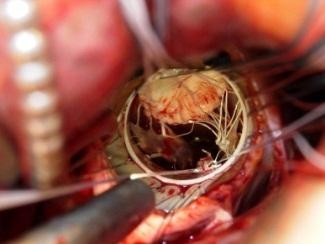
Hình 4.3. Dụng cụ bộc lộ cơ nhú của tác giả Lamelas [60]
Nguồn: http://miami-method.boyd-dev.com/tag/minimally-invasive-valve- surgery/
4.3. Đánh giá sự thay đổi cấu trúc thất trái sau phẫu thuật sửa van hai lá sử dụng dây chằng nhân tạo
Nhờ vào siêu âm TM và 2D cùng với áp dụng các công thức giúp tính toán được các chỉ số đánh giá hình thái và chức năng thất trái.
Bảng 4.13. Sự thay đổi các chỉ số thất trái trước và ngay sau phẫu thuật
Trước phẫu thuật | Sau phẫu thuật 1 - 3 tháng | P | |
Phân suất tống máu (%) | 67,7 ± 6,67 | 60,9 ± 8,0 ** | < 0.001*** |
Chỉ số co ngắn sợi cơ thất trái (%) | 39,1 ± 7,1 | 31,7 ± 7,8 | < 0.001 |
Chỉ số khối cơ thất trái (g/m2) | 162,9 | 130,5 | < 0,001 |
Khối lượng cơ thất trái (g) | 262 | 210,8 | |
Đường kính thất trái cuối tâm trương (mm) | 57,5 ± 7,34 | 50,1 ± 7,3 | < 0.001 |
Đường kính thất trái cuối tâm thu (mm) | 35,1 ± 6,5 | 34,3 ± 6,7 | < 0.001 |
Có thể bạn quan tâm!
-
 Phân Suất Tống Máu, Áp Lực Tâm Thu Động Mạch Phổi Và Đường Kính Các Buồng Tim Trước Phẫu Thuật
Phân Suất Tống Máu, Áp Lực Tâm Thu Động Mạch Phổi Và Đường Kính Các Buồng Tim Trước Phẫu Thuật -
 Cách Xác Định Chiều Dài Dây Chằng Nhân Tạo
Cách Xác Định Chiều Dài Dây Chằng Nhân Tạo -
 Đánh Giá Kết Quả Sửa Van Thông Qua Siêu Âm Tim Qua Thực Quản:
Đánh Giá Kết Quả Sửa Van Thông Qua Siêu Âm Tim Qua Thực Quản: -
 Tính Hiệu Quả Của Dây Chằng Nhân Tạo Trong Sửa Van Hai Lá
Tính Hiệu Quả Của Dây Chằng Nhân Tạo Trong Sửa Van Hai Lá -
 Deloche A, Jebara V, Relland J, Dreyfus G (1989), “Prosthetic Ring Mitral Valve Repair: The Second Decade”. Presented At The 69 Th Annual Meeting Of The American Association For Thoracic
Deloche A, Jebara V, Relland J, Dreyfus G (1989), “Prosthetic Ring Mitral Valve Repair: The Second Decade”. Presented At The 69 Th Annual Meeting Of The American Association For Thoracic -
 Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 20
Nghiên cứu áp dụng phương pháp sửa van sử dụng dây chằng nhân tạo trong bệnh hở van hai lá - 20
Xem toàn bộ 182 trang tài liệu này.
* Số bệnh nhân *** Phép kiểm t bắt cặp ** Trung bình ± độ lệch chuẩn
Phân suất tống máu thất trái trong nghiên cứu của chúng tôi trước phẫu thuật được ghi nhận là tốt ở mức 67,7%, đồng thời chỉ số co ngắn sợi cơ thất trái cũng tăng so với bình thường (39,1% so với 34,7%), phù hợp với quan điểm của chúng tôi là nên chọn thời điểm phẫu thuật sửa van hai lá cho bệnh nhân khi chức năng thất trái bảo tồn. Trong vòng 3 tháng đầu sau phẫu thuật, phân suất tống máu thất trái có khuynh hướng giảm nhẹ còn 63,3% nhưng vẫn trong giới hạn bình thường. Tương tự, chỉ số co ngắn sợi cơ là 31,7% cũng giảm nhẹ qua theo dòi sớm sau phẫu thuật.
Trong các nghiên cứu lâu dài của các tác giả như Katherine C. Wu cho thấy vai trò quan trọng của phân suất tống máu thất trái như là một trong những yếu tố tiên lượng độc lập cho kết quả lâm sàng ở bệnh nhân hở van hai lá do bất kỳ nguyên nhân hay giai đoạn nào của bệnh. [62] Enriquez ghi nhận tỷ lệ sống sau 10 năm của các bệnh nhân hở van hai lá có EF > 60% lên đến 72%, trong khi tỷ lệ đó ở các bệnh nhân có EF < 60% chỉ là 32% [38].
Qua phân tích cho thấy chức năng thất trái rất quan trọng để đánh giá và tiên lượng bệnh nhân trước phẫu thuật cũng như có chiến lược điều trị suy tim cho bệnh nhân. Trong đó, đường kính cuối tâm trương thất trái là dấu hiệu trên lâm sàng thường được quan tâm nhiều nhất để đánh giá chức năng thất trái, vì vậy chúng tôi theo dòi kỹ trị số này qua mỗi lần tái khám của bệnh nhân. Trong nghiên cứu của chúng tôi, kích thước thất trái cuối tâm trương là giá trị thay đổi nhiều và cải thiện rò trong quá trình tái cấu trúc cơ thất trái sau khi được phẫu thuật điều trị sa van hai lá sử dụng dây chằng nhân tạo sau 1 năm đầu theo dòi. Sự tăng tiền tải thất trái làm kích thước thất trái dãn ở mức 57,5mm trước phẫu thuật. Sau phẫu thuật, kích thước này cải thiện rất tốt còn 50,1mm ở thời điểm 1 tháng, 46,8mm sau 3 tháng, và giữ ổn định về sau. Sự cải thiện này có ý nghĩa thống kê (Phép kiểm t hai nhóm, P<0,001).
Đường kính thất trái cuối tâm trương giảm đáng kể trong giai đoạn hậu phẫu sớm và giai đoạn trung hạn.
Biểu đồ 4.1. Theo dòi sự thay đổi đường kính thất trái cuối tâm trương qua 5 năm
Qua theo dòi trung hạn, đường kính thất trái giảm đi có ý nghĩa sau phẫu thuật sửa sa van hai lá sử dụng dây chằng nhân tạo và giữ ổn định trong suốt quá trình theo dòi. Một hình ảnh kết quả siêu âm thất trái sau phẫu thuật ghi nhận thất trái tâm trương ‘nhỏ lại’, không còn dòng hở van hai lá quan trọng cho phép đánh giá hiệu quả tốt của phương pháp pháp này. (Phép kiểm t hai nhóm, P<0,0001).
Bảng 4.14. Sự thay đổi các chỉ số đánh giá thất trái qua 5 năm theo dòi
1 năm (100)* | 2 năm (94) | 3 năm (54) | 4 năm (26) | 5 năm (11) | P | |
Phân suất tống máu (%) | 63,3 | 63,9 | 63,9 | 62,4 | 61 | <0.001*** |
Chỉ số co ngắn sợi cơ thất trái (%) | 33,1 | 33,2 | 32,9 | 32,7 | 31,8 | <0.001 |
Chỉ số khối cơ thất trái (g/m2) | 104,8 | 104,3 | 104,1 | 126,7 | 141,2 | <0,001 |
Khối lượng cơ thất trái (g) | 168,7 | 167,5 | 165,5 | 202,3 | 224,8 | <0.001 |
Đường kính thất trái cuối tâm trương (mm) | 46,8 | 46,4 | 45,1 | 47,5 | 48,9 | <0.001 |
Đường kính thất trái cuối tâm thu (mm) | 31,3 | 31,0 | 30,2 | 31,8 | 33,3 | <0.001 |
(***phép kiểm t bắt cặp) * Số bệnh nhân được theo dòi
Tác giả A. E. Shafii nghiên cứu năm 2012 những thay đổi phục hồi về hình thái và chức năng thất trái sau phẫu thuật sửa van hai lá do thoái hóa so sánh trước phẫu thuật và theo dòi sau phẫu thuật cũng ghi nhận như sau [14]:
o Phân suất tống máu thất trái giảm từ 58mm còn 53mm, và có khuynh hướng tăng nhẹ năm đầu sau phẫu thuật, và đây là trị số bị ảnh hưởng bởi các yếu tố trước phẫu thuật của bệnh nhân bao gồm suy tim, và tình trạng EF thấp. (P < 0,0001)
o Đường kính cuối tâm trương thất trái giảm trong năm đầu sau phẫu thuật sửa van hai lá từ 57mm còn 49mm. Đường kính thất trái cuối tâm thu giảm từ 34mm còn 31mm.
Tác giả cũng ghi nhận việc tăng khối lượng cơ thất trái trước phẫu thuật do đáp ứng với tình trạng gia tăng tiền tải của tim làm tăng sức co bóp cơ tim; sau phẫu thuật, chỉ số khối cơ thất trái giảm từ 139g/m2 còn 112 g/m2. Ngoài ra, theo tác giả, kết quả của sự cải thiện thất trái sau phẫu thuật có liên quan đến tình trạng khối lượng cơ thất trái gia tăng trước phẫu thuật (P <0,0001) [14].
Trong nghiên cứu của chúng tôi, bề dày của các thành cơ tim gia tăng trong giai đoạn bù trừ với tăng thể tích thất trái làm khối cơ thất trái phì đại, được đánh giá kỹ trên siêu âm thất trái trước và sau phẫu thuật điều trị hở van hai lá áp dụng dây chằng nhân tạo.
So với tác giả Shafii, các chỉ số về cơ thất trái của chúng tôi cao hơn, trong đó chỉ số khối cơ thất trái trước phẫu thuật là 162,9 g/m2 và giảm còn 130,59 g/m2, khối lượng cơ thất trái giảm từ 262g còn 210,8g. Sự khác biệt này so với các tác giả khác có thể do thời điểm quyết định phẫu thuật trong giai đoạn sớm của bệnh, khi chức năng thất trái còn dáp ứng tốt với những thay đổi huyết động học do bệnh hở van hai lá gây ra. Ngoài ra, độ tuổi phát hiện bệnh lý thoái hóa van hai lá trong nghiên cứu của chúng tôi (trung bình 51,6 tuổi) có khuynh hướng trẻ hơn các tác giả khác như Shafii (57 tuổi), M. EI Gabry (63,6 tuổi), T. Shibata (64,1 tuổi), và chức năng tâm thu thất trái trước phẫu thuật của chúng tôi cũng cao hơn, trung bình là 67,7%; trong khi các tác giả khác nghiên cứu nhiều trường hợp phẫu thuật ở giai đoạn trễ của bệnh, chức năng thất trái giảm, như ghi nhận của Shafii có EF trung bình là 58%, M. EI Gabry có 12,3% trường hợp EF< 50%, Tirone E. David có 94% trường hợp EF ≥ 40%, và 6%trường hợp EF <40%. Sự cải thiện về khối cơ
thất trái của chúng tôi sau phẫu thuật có ý nghĩa thống kê. (Phép kiểm t hai nhóm, P<0.001)
Ngoài các chỉ số về khối cơ thất trái, khả năng co ngắn sợi sơ tim trong hoạt động của chu chuyển tim trải qua suốt quá trình diễn tiến bệnh, cũng được theo dòi trước và sau phẫu thuật [14],[75],[95],[96].
P < 0,001
Biểu đồ 4.2. Thay đổi chỉ số co ngắn sợi cơ thất trái (%)
Chỉ số co ngắn sợi cơ cũng phản ánh khá chính xác chức năng tâm thu thất trái. Trong nghiên cứu của chúng tôi, trước phẫu thuật, do tim tăng co bóp, chỉ số này tăng, trung bình là 39,1% (bình thường là 34,7%). Sau phẫu thuật 1 tháng, chỉ số này giảm về bình thường và giữ ổn định qua theo dòi. Sự cải thiện này có ý nghĩa thống kê. (P < 0,001).






