Có ba phương pháp kết hợp xương ép cột sau thường được sử dụng nhất là chỉ thép mỏm gai, nẹp vít mỏm khớp và kẹp ép bản sống. Nhưng kẹp ép bản sống ít được dùng vì dễ gây tổn thương màng cứng và tủy sống. Nẹp vít mỏm khớp được nhiều người sử dụng hơn, vì bản chất kết hợp xương cứng nhắc của nó và chống được mọi cử động CSC thấp. Nhất là khi cải tiến vít đa trục và thanh dọc thế cho nẹp và vít đơn trục thì kết cấu này trở nên cơ động hơn. Tuy nhiên, theo Mc Afee, kết hợp xương cứng nhắc chưa chắc đã làm tăng tỷ lệ liền xương vì hiện tượng truyền lực qua dụng cụ. Lợi ích của kết hợp xương cứng nhắc bằng vít mỏm khớp là ngồi dậy sớm, xuất viện sớm và viện phí giảm [85] (đã nói ở phần cố định cứng, mục 1.1.6.1). Tuy nhiên, nó cũng phát sinh những bất lợi là có thể gây tai biến thần kinh, mạch máu và rất đắt tiền [104].
Argenson và một số tác giả khác chủ trương phẫu thuật lối trước để điều trị loại tổn thương này, tác giả giải thích là phẫu thuật lối trước để giải quyết đĩa đệm, ghép xương và kết hợp xương. Phẫu thuật lối trước vẫn tái tạo một kết cấu vững chắc, tỷ lệ liền xương cao và ít nhiễm trùng. Nhưng nhiều tác giả khác chưa đồng ý [111], [63].
Bohlman [40], Stauffer [111], Benzel và cộng sự [34] chủ trương mổ lối sau cho các tổn thương cơ chế cúi với đứt các dây chằng phía sau có liệt hay không có liệt. Trái lại, sẽ mổ lối trước cho các tổn thương dây chằng dọc trước, gãy thân đốt và thoát vị đĩa đệm.
Như vậy, cơ chế Cúi – Căng – Xoay gây ra trật 2 mỏm khớp, trật 1 mỏm khớp, bán trật khớp hay bong gân nặng CSC thấp có chỉ định mổ lối sau để tái tạo hệ thống chống căng. Nhưng nếu có kèm thoát vị đĩa đệm gây chèn ép thần kinh thì phải mổ lối trước cắt bỏ đĩa đệm, ghép xương và kết hợp xương là hợp lý. Nếu nắn kín thất bại kèm thoát vị đĩa đệm phải mổ 2 lối, lối sau nắn xương, lối trước cắt đĩa đệm giải ép, ghép xương và kết hợp xương (các loại này nằm ngoài mục tiêu nghiên cứu nên không bàn nhiều).
4.4. PHẪU THUẬT BOHLMAN
Cũng cần nhắc lại phương pháp Roger [102] là phương pháp dùng 1 sợi chỉ thép buộc mỏm gai đơn giản. Phương pháp này chống cúi rất tốt, nhưng tỏ ra kém hiệu quả trong việc chống xoay, ngửa và nghiêng bên. Để bổ khuyết, năm 1979, Bohlman đề xuất kỹ thuật 3 sợi chỉ thép cố định mỏm gai, còn gọi là phẫu thuật Bohlman [39].
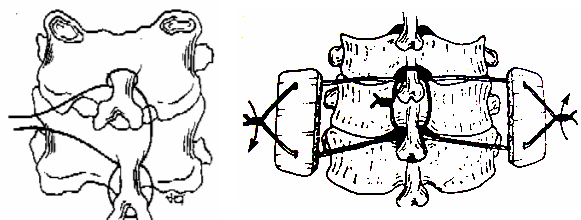
Phẫu thuật Bohlman nhằm cố định mỏm gai của 2 đốt sống bằng 1 sợi chỉ thép số 0,9mm, xuyên qua nền của mỗi mỏm gai 2 lần và xoắn chỉ 1 bên. Cố định chặt 2 mảnh xương mào chậu vào 2 bên mỏm gai - bản sống của 2 đốt sống gãy bằng 2 sợi chỉ thép khác số 0,6mm, tất cả là 3 sợi chỉ thép. Hai mảnh xương ghép có tác dụng như 2 nẹp hạn chế cử động xoay và ngửa cổ nhờ lực ma sát lớn. Với 3 sợi chỉ thép 0,9mm – 0,6mm và 2 mảnh xương ghép thực sự đã đủ sức chống lại các cử động cổ, tạo điều kiện liền xương tốt nên phẫu thuật Bohlman còn gọi là kỹ thuật 3 sợi chỉ thép (triple-wiring technique) [36], [42] (H 4.58).
A B
Hình 4.58: Phương pháp kết hợp xương Bohlman (3 sợi chỉ).
A: Một sợi chỉ néo ép mỏm gai 1 bên. B: Hai sợi chỉ cố định xương ghép.
Nguồn: Bohlman (1985), J.B.J.S. Orthopaedic transactions [42].
Trong nghiên cứu hàng loạt ca lâm sàng về “Điều trị gãy trật cột sống cổ C3
– C7 bằng phương pháp mổ nắn – néo ép – hàn xương lối sau (năm 2000), Võ văn Sĩ đã ứng dụng phẫu thuật Bohlman điều trị cho 38 trường hợp trật và gãy trật CSC C3-C7. Trong quá trình phẫu thuật, tác giả nhận thấy như sau:
- Về kỹ thuật, cách xỏ chỉ thép của Bohlman cũng chưa thật hợp lý lắm. Một sợi chỉ thép phải xỏ qua mỏm gai trên 2 lần rồi xỏ qua mỏm gai dưới 2 lần nửa trước khi néo chỉ 1 bên. Một sợi chỉ thép phải uốn lượn xỏ qua mỏm gai 4 lần như vậy làm cho sợi chỉ cong queo biến dạng, nên ảnh hưởng đến việc rút chỉ. Do đó, trong lúc xỏ chỉ qua mỏm gai dưới, phẫu thuật viên phải luôn kéo căng sợi chỉ để ép 2 mỏm gai gần lại nhau tối đa có thể, làm cùng 1 lúc hai động tác rất khó khăn, có khi phải làm đi làm lại tốn thời gian. Trong kết quả nghiên cứu “Điều trị gãy trật cột sống cổ C3-C7 bằng phương pháp mổ nắn néo ép hàn xương lối sau”, thời gian mổ trung bình 107 phút [13].
- Về phương pháp siết chỉ 1 bên tạo lực ép không cân bằng lên 2 mỏm khớp, nhất là đối với những sợi chỉ bị biến dạng, cong queo quá nhiều.
Để khắc phục khó khăn trên, chúng tôi cải tiến phẫu thuật Bohlman làm cho kỹ thuật xỏ chỉ đơn giản hơn, và phương pháp néo ép tạo lực ép cân bằng lên mỏm khớp 2 bên.
4.5. PHẪU THUẬT BOHLMAN CẢI TIẾN
Nhận thấy những khó khăn trong phẫu thuật Bohlman qua phẫu thuật 38 trường hợp trật và gãy trật CSC C3- C7 bằng phương pháp này, chúng tôi nghiên cứu cải tiến phẫu thuật Bohlman bằng cách dùng 2 sợi chỉ néo ép hai mỏm gai trên và dưới và siết chỉ 2 bên mỏm gai như kỹ thuật siết chỉ của Stauffer, đồng thời cải tiến cách cố định 2 mảnh xương ghép bằng 1 sợi chỉ và cố định hình chữ O.
Phẫu thuật Bohlman cải tiến đã được chúng tôi nghiên cứu áp dụng từ năm 2000 đến nay. 71 bệnh nhân được điều trị phẫu thuật bằng phương pháp này. Trong đó, có 66 bệnh nhân được theo dõi trung bình 30 tháng, 4 trường hợp không tái
khám và 1 trường hợp tử vong. Đây là nghiên cứu tiến cứu, ứng dụng một phương pháp điều trị, nên việc phân tích mô tả phương pháp là rất cần thiết.
Như trên đã nói, phẫu thuật Bohlman cải tiến cơ bản giống kỹ thuật 3 sợi chỉ của Bohlman vì nó cũng là kỹ thuật “3 sợi chỉ”, nhưng có điểm khác là dùng 2 sợi chỉ néo ép mỏm gai (thay vì 1 sợi như Bohlman) (H 4.59A), và ngược lại chỉ dùng 1 sợi chỉ để cố định xương ghép (H 4.59B). Hai sợi chỉ néo ép 2 bên mỏm gai tạo lực ép vừa mạnh vừa cân bằng lên 2 mỏm khớp, 1 sợi chỉ khác xỏ qua chân 2 mỏm gai, đồng thời xuyên qua 2 mảnh xương ghép, cố định chặt 2 mảnh xương ghép 2 bên mỏm gai-bản sống, rồi néo chỉ 1 bên hình chữ O (H 4.59C).
A
B
C
Hình 4.59: Phương pháp kết hợp xương Bohlman cải tiến (3 sợi chỉ).
A: Hai sợi chỉ KHX mỏm gai 2 bên. B: Một sợi chỉ cố định mảnh ghép.
C: Xương ghép được cố định 2 bên mỏm gai.
Nguồn: từ tác giả
Cách xuyên chỉ qua mỏm gai như trong phẫu thuật Bohlman cải tiến rất dễ làm, vì mỗi sợi chỉ thép chỉ xỏ qua chân mỏm gai có 2 lần, không làm uốn lượn biến dạng sợi chỉ như trong phẫu thuật Bohlman, và không ảnh hưởng gì đến việc rút chỉ. Rất đơn giản và nhanh gọn khi dùng 1 sợi chỉ xỏ qua 1 mỏm gai rồi néo chỉ 2 bên, mà không phải vừa kéo căng chỉ vừa xỏ chỉ như ở phẫu thuật Bohlman. Thời gian trung bình cho một phẫu thuật Bohlman cải tiến là 94 phút, nhanh hơn 13 phút so với phẫu thuật Bohlman của cùng tác giả V.V.Sĩ [14].
Để phân tích sự phân phối lực, phẫu thuật Bohlman cải tiến cũng có sự phân lực rõ ràng: chống cúi – căng bằng 2 sợi chỉ buộc mỏm gai, chống ngửa bằng sợi chỉ thép cố định 2 mảnh xương ghép, hạn chế xoay và nghiêng bên bằng lực ma sát của 2 mảnh xương ghép, chống trượt ra trước bằng sự ép chặt của 2 mỏm khớp.
Như vậy, phẫu thuật Bohlman cải tiến cơ bản giống phẫu thuật Bohlman, nhưng có ưu điểm hơn phẫu thuật Bohlman ở chỗ là khi néo ép hai bên sẽ tạo lực ép cân bằng lên 2 mỏm khớp hơn, và dễ thao tác hơn. Như thế, sẽ rút ngắn được thời gian phẫu thuật, đồng thời giảm lượng máu mất.
4.6. SỰ VỮNG CHẮC CỦA PHẪU THUẬT BOHLMAN CẢI TIẾN
Khi so sánh trong các phương pháp kết hợp xương lối sau, gồm kết hợp xương mỏm gai, mỏm khớp và bản sống, thì kết hợp xương mỏm gai cung cấp lực ép mạnh nhất, bởi vì nó có tay đòn dài nhất.
Benzel: “Buộc chỉ thép mỏm gai tạo lực ép (chống lực căng) mạnh hơn buộc chỉ mỏm khớp hoặc nẹp vít mỏm khớp,bởi vì khối mỏm khớp có tay đòn ngắn hơn tay đòn của mỏm gai”[36].
Chỉ thép mỏm gai + xương ghép cho 1 kết cấu rất vững chắc và phải xem nó là một kỹ thuật KHX vững chắc. Sự căng chỉ “gần tối đa” sẽ còn một ít cử động, nó tạo ra sự cố định mềm dẻo nhưng có phần cứng nhắc [36].
Panjabi cho rằng chỉ thép mỏm gai và cố định xương ghép phía sau cho một kết cấu vững chắc ngay tức thì vì nó cung cấp lực ép mạnh nhất chống lại lực căng gây trật cột sống nhờ tay đòn dài [94].
Buộc chỉ thép mỏm gai và ghép xương phía sau cung cấp một sự vững chắc tức thì, thuộc loại cố định ép – mềm dẻo lối sau. Tuy nhiên, muốn kết cấu này phát huy tác dụng tối đa, điều kiện là dây chằng dọc trước và mỏm khớp còn tốt [35].
Buộc chỉ mỏm gai cung cấp sự cố định ngắn chống lực căng. Ở vùng cổ, sự hàn xương 1 tầng có thể làm giảm nguy cơ gù và cũng có thể làm giảm nguy cơ thoái hóa tầng kế cận [75].
Buộc chỉ mỏm gai và cố định xương ghép phía sau là làm vững chắc ngay tức thì, đồng thời thúc đẩy sự liền xương tốt, do có sự gia cố lực ép lên xương ghép - mỏm gai - bản sống. Xương ghép sẽ chuyển hóa ngay nơi buộc chỉ thép, điều đó chỉ là lý thuyết (tức là không có sự tiêu xương và làm lỏng chỉ) nhưng thỉnh thoảng cũng có lỏng chỉ xảy ra, điều này có liên quan đến kỹ thuật siết chỉ thép [36].
Kỹ thuật buộc chỉ thép mỏm gai và hàn xương cho sự vững chắc tức thì, nhưng về lâu dài có thể lỏng chỉ do tiêu xương (điều này còn đang tranh luận).
Để minh chứng sự vững chắc của phẫu thuật Bohlman cải tiến, chúng tôi tiến hành thử nghiệm trên xác rã đông, có so sánh với các phương pháp kinh điển. Kết quả 3 mẫu thử nghiệm trên xác được ghi nhận trong bảng 4.26. Ở mẫu thử nghiệm 1: khảo sát sự chống lực gập của phương pháp KHX thanh dọc – vít mỏm khớp, kết quả khoảng gian 2 mỏm gai toác rộng 3mm dưới tác động của lực gập 18kg. Ở mẫu 2: thử nghiệm phẫu thuật Bohlman cải tiến, kết quả khoảng 2 mỏm gai toác 5mm với lực gập 18kg (H 4.60). Và cuối cùng là kết quả chống lực căng của phương pháp KHX liên thân sống, khoảng 2 mỏm gai toác rộng 9mm dưới tác dụng của lực gập 18kg. Kết quả này phần nào cũng chứng minh được sự vững chắc của phẫu thuật Bohlman cải tiến không thua kém gì so với các phương pháp KHX kinh điển (bảng 4.26).
Bảng 4.26: So sánh độ vững chắc của Bohlman cải tiến và các KHX kinh điển.
LỰC TÁC ĐỘNG | TOÁC MỎM GAI | GÃY XƯƠNG, GÃY DỤNG CỤ | |
NẸP-VÍT MỎM KHỚP | 18Kg | 3mm | Không |
BOHLMAN CẢI TIẾN | 18Kg | 5mm | Không |
NẸP-VÍT THÂN SỐNG | 18Kg | 9mm | Không |
Có thể bạn quan tâm!
-
 Gập Góc Trước Mổ Hình 3.56: Sau Mổ Hết Gập Góc
Gập Góc Trước Mổ Hình 3.56: Sau Mổ Hết Gập Góc -
 Phục Hồi Thần Kinh Chi Trên Sau Mổ 3 – 6 Tháng = 80%
Phục Hồi Thần Kinh Chi Trên Sau Mổ 3 – 6 Tháng = 80% -
 Kết Quả Sự Di Lệch Csc Qua Thử Nghiệm Của White:
Kết Quả Sự Di Lệch Csc Qua Thử Nghiệm Của White: -
![Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”
Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương” -
 Diễn Biến Phục Hồi Thần Kinh Chi Trên Ở Lần Khám Cuối Cùng.
Diễn Biến Phục Hồi Thần Kinh Chi Trên Ở Lần Khám Cuối Cùng. -
 Thời Gian Mổ (Tính Từ Lúc Rạch Da Đến Khâu Da Xong).
Thời Gian Mổ (Tính Từ Lúc Rạch Da Đến Khâu Da Xong).
Xem toàn bộ 201 trang tài liệu này.
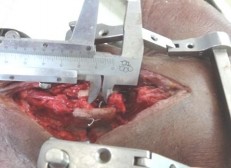
Hình 4.60: Thử nghiệm sự vững chắc của phẫu thuật Bohlman cải tiến, toác rộng liên mỏm gai = 5mm (12-7 = 5mm) dưới tác dụng của lực gập 18kg.
Trong lô nghiên cứu của chúng tôi không có ca nào bị tiêu xương, và tỷ lệ liền xương đạt 100%.
Với 66 BN được phẫu thuật Bohlman cải tiến, không có trường hợp nào di lệch hay gập góc thứ phát đáng kể. Suốt quá trình theo dõi di lệch trung bình chỉ 0,1mm, độ gập gốc tăng thêm chỉ 1,10. Kết quả này nói lên sự vững chắc của phương pháp kết hợp xương.
*Khuyết điểm của phẫu thuật Bohlman(cũng là khuyết điểm chung của phẫu thuật lối sau), gồm:
- Không lấy được đĩa đệm bị thoát vị. Vì vậy, nếu có thoát vị đĩa đệm kèm theo thì có chỉ định mổ lối trước hoặc mổ 2 lối.
- Tư thế nằm sấp của bệnh nhân có khó khăn trong vấn đề gây mê hồi sức và chuyển bệnh. Tuy nhiên, với việc sử dụng giường xoay striker và sự tiến bộ của
ngành gây mê hồi sức, khó khăn đã được khắc phục. Chúng tôi đã mổ 66 bệnh nhân bằng phẫu thuật Bohlman cải tiến chưa bị tai biến nào về mặt này.
4.7. PHỤC HỒI DI LỆCH TRUNG BÌNH
Đốt sống di lệch ra trước trên mặt phẳng ngang do trật khớp. Nếu trật 1 mỏm khớp thì di lệch khoảng < 1/3 thân đốt. Trật 2 mỏm khớp thì di lệch ra trước > 1/3 thân sống. Sự di lệch này làm hẹp ống sống tương đương với tỷ lệ trật ra trước của thân đốt. Hẹp ống sống do di lệch thân đốt có thể gây chèn ép tủy sống với nhiều mức độ khác nhau. Vì vậy, việc nắn chỉnh sớm là phương pháp giải ép đơn giản, hiệu quả và an toàn nhất.
Việc nắn chỉnh nhằm 3 mục đích:
Thứ nhất là phục hồi hình dạng giải phẫu, phục hồi đường kính ống sống, giải ép tủy và rễ thần kinh. Boehler, Bohlman và nhiều tác giả khác đồng ý là để giải ép tủy, việc trước tiên và quan trọng nhất là nắn trật. Thứ hai là phục hồi sự chịu lực, nhất là chịu lực ép ở cột trước và ở hai mỏm khớp, tạo điều kiện cho cột sống lấy lại sự vững chắc, vì theo White, sự di lệch > 3,5mm là mất vững. Thứ ba là tạo điều kiện để lành xương tốt, vì nắn tốt sẽ tăng bề mặt tiếp xúc của xương, tái lập tuần hoàn tân tạo sớm, nhất là đối với ghép xương liên thân đốt. Do đó, nắn trật được xem là bước quan trọng đầu tiên trong điều trị gãy trật.
Sự nắn chỉnh và khả năng duy trì kết quả nắn chỉnh nói lên tính hiệu quả của một phương pháp kết hợp xương. Trong nghiên cứu này, di lệch trước mổ trung bình là 5mm. Ngay sau mổ, sự di lệch được nắn lại trung bình còn 0,3mm. Sự khác biệt này có ý nghĩa thống kê với (p < 0, 01). Kết quả nắn tốt hay không tốt còn phụ thuộc nhiều vào thời gian vào viện. Nếu thời gian vào viện 3 tuần trở lên thì tỷ lệ nắn kín thất bại cao vì mô xơ dính, trong trường hợp đó phải mổ nắn, có trường hợp phải gọt 1/3 mỏm khớp trên của đốt sống dưới mới nắn vào. Chúng tôi có 13 (12, 5%) trường hợp như thế.
Khả năng duy trì kết quả nắn chỉnh được trình bày trong bảng 4.27. Để đánh giá khả năng này, chúng tôi ghi nhận và so sánh sự di lệch ở thời điểm 3 – 6 tháng



![Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”](https://tailieuthamkhao.com/uploads/2024/04/01/dieu-tri-chan-thuong-cot-song-thap-co-che-cui-cang-xoay-bang-phau-17-120x90.jpg)

