3.4.2. Tỷ lệ mổ lại do van động mạch chủ tái tạo khi theo dòi trung hạn.
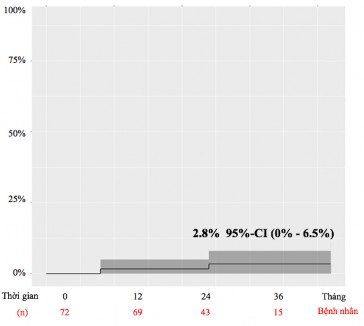
Biểu đồ 3.14. Biểu đồ Kaplan-Meier thể hiện tỷ lệ mổ lại sau mổ.
Nhận xét: Tổng số 02 bệnh nhân phải mổ lại do viêm nội tâm mạc nhiễm khuẩn sau mổ tháng thứ 6 và tháng 24. Xác suất mổ lại do hỏng van ĐMC tái tạo là 2,8%.
3.4.3. Tỷ lệ hở van động mạch chủ tái tạo mức độ vừa trở lên.
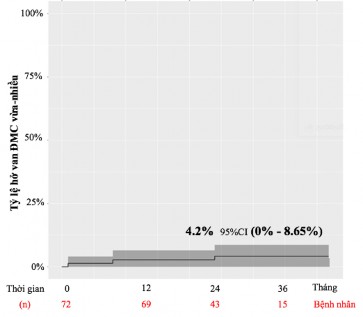
Biểu đồ 3.15. Biểu đồ Kaplan- Meier thể hiện tỷ lệ hở van động mạch chủ sau tái tạo mức độ vừa-nhiều.
Nhận xét: 01 bệnh nhân hở van ĐMC vừa ngay sau phẫu thuật điều trị bảo tồn, sau thời gian theo dòi mức độ hở không tăng thêm. 02 bệnh nhân hở chủ nặng trong quá trình theo dòi ở tháng thứ 6 và tháng thứ 24 sau mổ do viêm nội tâm mạc nhiễm khuẩn.
3.4.4. Huyết động qua van động mạch chủ tái tạo.
3.4.4.1. Chênh áp tối đa qua van động mạch chủ tái tạo theo thời gian.
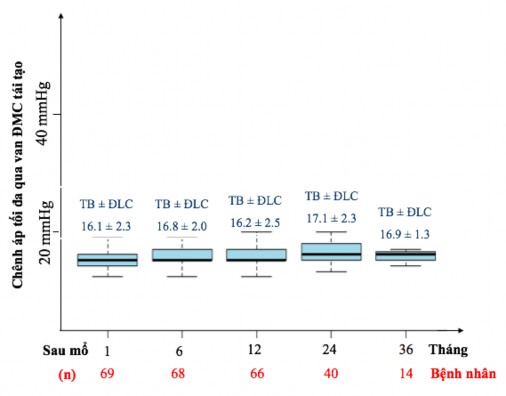
Biểu đồ 3.16. Chênh áp tối đa qua van động mạch chủ tái tạo.
Nhận xét: Chênh áp tối đa qua van ĐMC sau tái tạo duy trì ổn định trong thời gian theo dòi, với giá trị trung bình < 20 mmHg.
3.4.4.2. Chênh áp trung bình qua van động mạch chủ tái tạo.
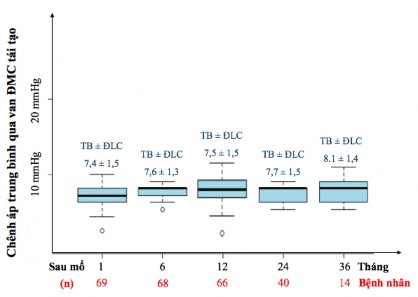
Biểu đồ 3.17. Chênh áp trung bình qua van động mạch chủ tái tạo.
Nhận xét: Chênh áp trung bình qua van ĐMC của tất cả các bệnh nhân duy trì ổn định < 10 mmHg trong suốt thời gian theo dòi.
3.4.4.3. Diện tích hiệu dụng của van động mạch chủ tái tạo
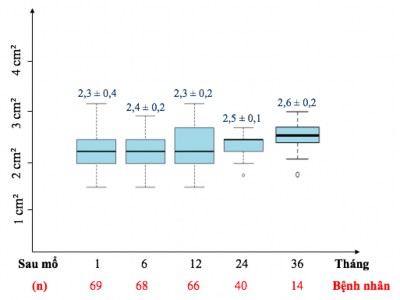
Biểu đồ 3.18. Diện tích hiệu dụng của van động mạch chủ tái tạo.
Nhận xét: Diện tích hiệu dụng của van ĐMC sau tái tạo duy trì ổn định, trung bình từ 2,3 cm² đến 2,6 cm² trong thời gian theo dòi trung hạn.
3.4.4.4.Vận tốc tối đa của dòng máu qua van động mạch chủ tái tạo
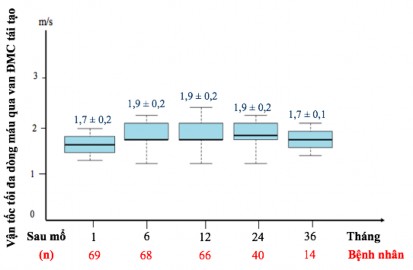
Biểu đồ 3.19. Vận tốc tối đa dòng máu qua van động mạch chủ tái tạo
Nhận xét: Vận tốc tối đa dòng máu qua van động mạch chủ sau tái tạo duy trì ổn định < 2 m/s trong thời gian theo dòi.
Bảng 3.17. Kết quả huyết động qua van động mạch chủ tái tạo 12 tháng sau mổ (n = 66, loại 03 bệnh nhân tử vong, 01 mổ lại thay van, 02 chuyển thay van).
Tái tạo ba cánh van (n = 56) | Tái tạo hai cánh van (n = 7) | Tái tạo một cánh van (n =3 ) | |
Chênh áp tối đa, TB ± ĐLC, mmHg | 16,1 ± 2,2 | 16,5 ± 2,4 | 15,1 ± 1,6 |
Chênh áp trung bình, TB ± ĐLC, mmHg | 7,3 ± 1,6 | 7,7 ± 1,1 | 7,6 ± 1,3 |
Diện tích van ĐMC, TB ± ĐLC, cm² | 2,4 ± 0,2 | 2,4 ± 0,2 | 2,5 ± 0,2 |
Vận tốc tối đa, TB ± ĐLC, m/s | 1,8 ± 0,2 | 1,9 ± 0,2 | 1,8 ± 0,2 |
Có thể bạn quan tâm!
-
 Phân Bố Bệnh Nhân Theo Chỉ Số Khối Cơ Thể (Bmi) (N = 72)
Phân Bố Bệnh Nhân Theo Chỉ Số Khối Cơ Thể (Bmi) (N = 72) -
 Phân Bố Hình Thái Tổn Thương Van Động Mạch Chủ.
Phân Bố Hình Thái Tổn Thương Van Động Mạch Chủ. -
 Phân Bố Bệnh Nhân Theo Thời Gian Thở Máy Sau Mổ.
Phân Bố Bệnh Nhân Theo Thời Gian Thở Máy Sau Mổ. -
 Triệu Chứng Lâm Sàng Trước Mổ Và Sau Mổ Khi Theo Dòi Trung Hạn.
Triệu Chứng Lâm Sàng Trước Mổ Và Sau Mổ Khi Theo Dòi Trung Hạn. -
 Biểu Đồ Tỷ Lệ Tử Vong Theo Phân Suất Tống Máu Thất Trái. 79 “Nguồn: Pieri 2016”. 79
Biểu Đồ Tỷ Lệ Tử Vong Theo Phân Suất Tống Máu Thất Trái. 79 “Nguồn: Pieri 2016”. 79 -
 Quy Trình Kỹ Thuật Phẫu Thuật Tái Tạo Van Động Mạch Chủ Bằng Màng Ngoài Tim Tự Thân Theo Phương Pháp Ozaki .
Quy Trình Kỹ Thuật Phẫu Thuật Tái Tạo Van Động Mạch Chủ Bằng Màng Ngoài Tim Tự Thân Theo Phương Pháp Ozaki .
Xem toàn bộ 201 trang tài liệu này.
(TB: Giá trị trung bình, ĐLC: Độ lệch chuẩn giữa các giá trị)
Nhận xét: Không có sự khác biệt về huyết động học của dòng máu qua van ĐMC tái tạo giữa ba nhóm bệnh nhân được tái tạo cả ba cánh van, tái tạo hai cánh van hoặc tái tạo một cánh van.
Bảng 3.18. Kết quả huyết động của nhóm bệnh nhân có vòng van động mạch chủ nhỏ (n = 28).
Sau mổ 1 tháng (n = 28) | Sau mổ 12 tháng (n = 27) | |
Chênh áp tối đa, TB ± ĐLC, mmHg | 17,1 ± 1,7 | 16,8 ± 2 |
Chênh áp trung bình, TB ± ĐLC, mmHg | 7,8 ± 1,1 | 7,7 ± 1,4 |
Diện tích van ĐMC, TB ± ĐLC, cm² | 2,3 ± 0,2 | 2,5 ± 0,2 |
Vận tốc tối đa, TB ± ĐLC, m/s | 1,9 ± 0,2 | 1,8 ± 0,1 |
3.4.5. Thay đổi về phân suất tống máu tâm thất trái và kích thước buồng thất trái.
Bảng 3.19. Phân suất tống máu tâm thất trái (Nhóm 1: LVEF trước mổ
< 50%; Nhóm 2: LVEF trước mổ > 50%).
Trước mổ TB ± ĐLC, % | 1 tháng sau mổ TB ± ĐLC, % | 12 tháng sau mổ TB ± ĐLC, % | |
Nhóm 1, (n = 13) | p = 0,02 | ||
42,7 ± 4,9 | 45,1 ± 9,2 | 50,5 ± 5,9 | |
Nhóm 2, (n = 59) | 64,7 ± 7,8 | 58,9 ± 3,4 | 59,3 ± 3,7 |
Nhận xét: Nhóm bệnh nhân có phân suất tống máu trước mổ thấp (LVEF < 50%) sau mổ 12 tháng kết quả có cải thiện rò rệt so với trước mổ. Nhóm phân suất tống máu bình thường trước mổ có phân suất tống máu được bảo tồn.
Bảng 3.20. Kích thước thất trái ở nhóm hở van động mạch chủ (n = 20).
Trước mổ TB ± ĐLC, mm | 1 tháng sau mổ TB ± ĐLC, mm | Trung hạn TB ± ĐLC, mm | ||
p < 0,0001 | ||||
Cuối tâm thu | ||||
44,1 ± 5,8 | 40,3 ± 4,7 | 37,5 ± 5,0 | ||
Cuối tâm trương | p < 0,0001 p = 0,01 | |||
66,5 ± 7,7 | 58,5 ± 6,1 | 52,3 ± 5,3 | ||
Nhận xét: Đối với nhóm hở van ĐMC sau mổ đường kính cuối tâm thu thất trái giảm khi so sánh ngay sau mổ và theo dòi trung hạn sau mổ (p < 0,001), đường kính cuối tâm trương thất trái giảm ngay sau mổ 1 tháng và sau mổ trung hạn.
3.4.6. Các biến chứng xảy ra trong thời gian theo dòi trung hạn.
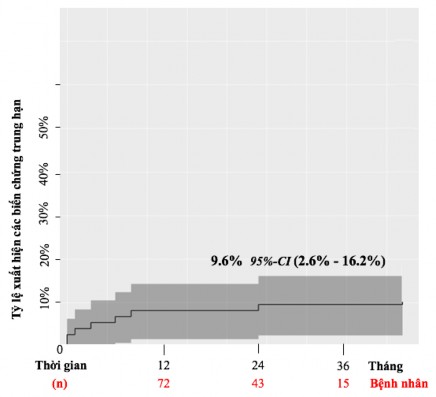
Biểu đồ 3.20. Biểu đồ Kaplan- Meier thể hiện tỷ lệ xảy ra các biến chứng trong thời gian theo dòi trung hạn.
Nhận xét: Các biến chứng xuất hiện trong thời gian theo dòi trung hạn bao gồm tử vong (03 bệnh nhân), mổ lại (02 bệnh nhân), hở van ĐMC tái tạo (03 bệnh nhân trong số đó 02 bệnh nhân cần mổ lại).
3.4.7. Các yếu tố tương quan với tỷ lệ tử vong và các biến chứng trung hạn
Bảng 3.21. Phân tích hồi quy đa biến đánh giá các yếu tố liên quan đến các biến chứng tới trung hạn (n = 72).
Có (n = 5) | Không (n = 67) | OR [IC95%] | P | |
Tuổi, TB ± ĐLC, năm | 56,1 ± 11,1 | 52,8 ± 13,9 | 1 [0,99; 1,01] | 0,42 |
BMI, TB ± ĐLC | 23,7 ± 2,7 | 22 ± 2,9 | 1,02 [0,99; 1,04] | 0,19 |
Tăng huyết áp, n (%) | ||||
Có (n = 34) | 4 (11,8) | 30 (88,2) | 1,1 [0,94; 1,29] | 0,24 |
Không (n = 38) | 1 (2,6) | 37 (97,4) | REF | REF |
Đái tháo đường,n (%) | ||||
Có (n = 2) | 0 (0) | 2 (100) | 0,9 [0,49; 1,67] | 0,74 |
Không (n = 70) | 5 (91,4) | 65 (8,6) | REF | REF |
Rối loạn mỡ máu, n(%) | ||||
Có (n = 4) | 0 (0) | 4 (100) | 0,98 [0,71; 1,35] | 0,53 |
Không (n = 68) | 5 (7,1) | 63 (92,9) | REF | REF |
Hút thuốc lá, n(%) | ||||
Có (n = 37) | 2 (5,4) | 35 (94,6) | 1,02 [0,88; 1,17] | 0,83 |
Không (n = 35) | 3 (8,6) | 32 (91,4) | REF | REF |
Khó thở n(%) | ||||
NYHA I (n = 3) | 1 (33,3) | 2 (66,7) | 0,71 [0,46; 1,11] | 0,14 |
NYHA II (n = 26) | 1 (3,8) | 25 (96,2) | 0,68 [0,4; 1,14] | 0,15 |
NYHA III (n = 37) | 2 (5,4) | 35 (94,6) | 0,88 [0,57; 1,36] | 0,57 |
NYHA IV (n = 6) | 1 (16,7) | 5 (83,3) | 0,8 [0,47; 1,37] | 0,42 |
CCS I (n = 27) | 1 (2,9) | 26 (87,1) | 1 [0,71; 1,42] | 0,42 |
CCS II (n = 30) | 3 (10) | 27 (90) | 1 [0,83; 1,31] | 0,72 |
CCS III (n = 13) | 1 (33,3) | 2 (66,7) | 1 [0,73; 1,32] | 0,9 |
CCS IV (n = 2) | 0 (0) | 2 (100) | 0,75 [0,41; 1,33] | 0,34 |
EuroScore II, TB [IQR], % | 1,4 [0,6; 2,3] | 1,2 [0,6; 4,4] | 1 [0,9; 1,01] | 0,95 |
Hình thái thương tổn van ĐMC, n(%) | ||||
Hẹp van, (n = 30) | 1 (3,3) | 29 (96,7) | 0,91 [0,79; 1.17] | 0,23 |
Hở van, (n = 20) | 3 (15) | 17 (75) | 0,99 [0,84; 1.17] | 0,93 |
Phân suất tống máu thất trái, n(%) | ||||
LVEF < 50%,(n = 13) | 1 (7,8) | 12 (92,2) | 1[1; 1,06] | 0,91 |
LVEF > 50%,(n = 59) | 4 (6,8) | 55 (93,2) | REF | REF |
Thời gian cặp ĐMC, TB ± ĐLC, phút | 99 ± 6,8 | 108,4 ± 16,7 | 1 [0,99; 1,01] | 0,54 |
Thời gian chạy máy, TB ± ĐLC, phút | 125,6 ± 10,1 | 142,6 ± 35,2 | 1 [0,99; 1,01] | 0,47 |
Thời gian thở máy, giờ, n(%) | ||||
≤ 24 giờ, (n = 64) | 4 (6,3) | 61 (93,7) | REF | REF |
> 24 giờ, (n = 8) | 1 (12,5) | 7 (87,5) | 1 [1; 1,01] | 0,002 |
Nhận xét: Trong nghiên cứu này, chúng tôi nhận thấy thời gian thở máy kéo dài sau mổ làm tăng nguy cơ xuất hiện các biến chứng và tỷ lệ tử vong trong thời gian theo dòi trung hạn.