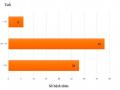
Hình thái tổn thương van động mạch chủ.
Hẹp hở van ĐMC phối hợp
30%
n = 22
n = 30
Hẹp van ĐMC đơn thuần 42%
n = 20
Hở van ĐMC đơn thuần 28%
Biểu đồ 3.5. Phân bố hình thái tổn thương van động mạch chủ.
Nhận xét: Hình thái tổn thương van ĐMC gặp nhiều nhất là hẹp van ĐMC đơn thuần, sau đó là hình thái phối hợp cả hẹp và hở van ĐMC, hở van ĐMC đơn thuần ít gặp hơn.
n = 59
n = 10
n = 3
L V E F < 3 0 % L V E F 3 0 % - 40% L V E F 4 0 % - 50% L V E F > 5 0 %
81.9
Phân suất tống máu tâm thất trái.
0
4.2
13.9
Biểu đồ 3.6. Phân suất tống máu tâm thất trái trước mổ
Nhận xét: Phân suất tống máu trung bình của các bệnh nhân là 60,7%. Đa số các trường hợp phẫu thuật có phân suất tống máu tâm thất trái trong giới hạn bình thường, 18,2% chức năng tâm thu thất trái giảm. 13 bệnh nhân có phân suất tống máu thất trái < 50%.
Chẩn đoán hẹp van động mạch chủ.
Bảng 3.5. Các biến số chẩn đoán hẹp van động mạch chủ (n = 30).
Giá trị | |
Chênh áp tối đa qua van ĐMC, TB ± ĐLC, mmHg | 95,4 ± 15,1 |
Chênh áp trung bình qua van ĐMC, TB ± ĐLC, mmHg | 57,3 ± 10,9 |
Diện tích hiệu dụng van ĐMC, TB ± ĐLC, cm² | 0,7 ± 0,2 |
Vận tốc tối đa qua van ĐMC, TB ± ĐLC, m/s | 4,7 ± 0,4 |
Áp lực động mạch phổi, TB ± ĐLC, mmHg | 26,8 ± 6,7 |
Có thể bạn quan tâm!
-
 A: Đánh Dấu Vị Trí Mở Động Mạchc Hủ. B: Cắt Bỏ Van Đmc Và Lấy Vôi. C: Đo Kích Thước Các Cánh Van (Khoảng Cách Giữa 2 Mép Van). (Nguồn: Trung Tâm
A: Đánh Dấu Vị Trí Mở Động Mạchc Hủ. B: Cắt Bỏ Van Đmc Và Lấy Vôi. C: Đo Kích Thước Các Cánh Van (Khoảng Cách Giữa 2 Mép Van). (Nguồn: Trung Tâm -
 Phân Loại Hẹp Van Động Mạch Chủ Theo Hội Tim Mạch Học Hoa Kỳ (Aha 2017). 10
Phân Loại Hẹp Van Động Mạch Chủ Theo Hội Tim Mạch Học Hoa Kỳ (Aha 2017). 10 -
 Phân Bố Bệnh Nhân Theo Chỉ Số Khối Cơ Thể (Bmi) (N = 72)
Phân Bố Bệnh Nhân Theo Chỉ Số Khối Cơ Thể (Bmi) (N = 72) -
 Phân Bố Bệnh Nhân Theo Thời Gian Thở Máy Sau Mổ.
Phân Bố Bệnh Nhân Theo Thời Gian Thở Máy Sau Mổ. -
 Tỷ Lệ Mổ Lại Do Van Động Mạch Chủ Tái Tạo Khi Theo Dòi Trung Hạn.
Tỷ Lệ Mổ Lại Do Van Động Mạch Chủ Tái Tạo Khi Theo Dòi Trung Hạn. -
 Triệu Chứng Lâm Sàng Trước Mổ Và Sau Mổ Khi Theo Dòi Trung Hạn.
Triệu Chứng Lâm Sàng Trước Mổ Và Sau Mổ Khi Theo Dòi Trung Hạn.
Xem toàn bộ 201 trang tài liệu này.

Nhận xét: Chênh áp tối đa với nhóm hẹp van ĐMC trung bình là 95,4 mmHg, diện tích van trung bình là 0,7 cm², vận tốc tối đa 4,7 m/s. Áp lực động mạch phổi trung bình của các bệnh nhân hẹp van ĐMC trong giới hạn bình thường.
Chẩn đoán hở van động mạch chủ.
Bảng 3.6. Các biến số chẩn đoán hở van động mạch chủ (n = 20).
Giá trị | |
ĐKHoC/ĐRTT, TB ± ĐLC, % | 67,1 ± 5,1 |
Đường kính cổ dòng hở, TB ± ĐLC, mm | 6,9 ± 1,3 |
Chiều dài dòng HoC, TB ± ĐLC, mm | 68,5 ± 10,4 |
Đường kính thất trái cuối tâm thu, TB ± ĐLC, mm | 44,1 ± 5,8 |
Đường kính thất trái cuối tâm trương, TB ± ĐLC, mm | 66,5 ± 7,7 |
Áp lực động mạch phổi, TB ± ĐLC, mmHg | 30,1 ± 6,8 |
Nhận xét: Với nhóm hở van ĐMC, đường kính thất trái cuối tâm trương giãn, trung bình là 64,8 mm, áp lực động mạch phổi trong giới hạn bình thường.
70
60
59
50
40
30
20
10
0
Nguy cơ thấp
Nguy cơ trung bình
Nguy cơ cao
3.1.5. Nguy cơ phẫu thuật theo thang điểm EuroSCORE II
13 0 | ||
Biểu đồ 3.7. Phân bố bệnh nhân theo điểm EuroSCORE II.
Nhận xét: Tất cả các bệnh nhân có nguy cơ phẫu thuật thấp và trung bình theo thang điểm EuroSCORE II. Điểm EuroSCORE II trung bình của nhóm bệnh nhân nghiên cứu là 1,23 ± 0,78.
3.2. Đặc điểm trong mổ.
3.2.1. Bảo vệ cơ tim trong mổ.
100% bệnh nhân được bảo vệ cơ tim bằng dung dịch Custodiol.
3.2.2. Đường kính vòng van động mạch chủ đo bằng dụng cụ đo van nhân tạo trong mổ.
Vòng van > 21mm
44
Vòng van ≤ 21mm
28
0
10
20
30
40
50
Biểu đồ 3.8. Đường kính vòng van động mạch chủ đo trong mổ (n = 72).
Nhận xét:
Đường kính vòng van ĐMC đo trong mổ bằng bộ dụng cụ đo van nhân tạo trung bình là 22,9 ± 2,7 mm.
28 trường hợp có vòng van động mạch chủ nhỏ (Đường kính vòng van ĐMC trung bình của nhóm này là 20,1 ± 1,1 mm).
3.2.3. Hình thái giải phẫu van động mạch chủ
Van ĐMC hai cánh van
Van ĐMC ba cánh van
28%
n = 20
72%
n = 52
Biểu đồ 3.9. Hình thái giải phẫu van động mạch chủ
Nhận xét: Hình thái giải phẫu van ĐMC thường gặp là ba cánh van. Tuy nhiên, tỷ lệ van ĐMC bất thường 2 cánh van cũng gặp trong 1/3 số trường hợp.
Bảng 3.7. Phân loại van động mạch chủ hai cánh van (n = 20).
Giá trị | |
Van ĐMC hai cánh van nhóm 0, n (%) | 9 (45) |
Van ĐMC hai cánh van nhóm I, n (%) | 11 (55) |
Nhận xét: Trong nhóm bệnh nhân bất thường giải phẫu van ĐMC hai cánh van, nhóm I là thường gặp hơn so với nhóm 0.
3.2.4. Số cánh van động mạch chủ được tái tạo.
4% 10%
(n = 3) (n = 7)
86% (n = 62)
Tái tạo một cánh van Tái tạo hai cánh van Tái tạo ba cánh van
Biểu đồ 3.10. Số cánh van động mạch chủ được tái tạo (n = 72).
Nhận xét: 03 bệnh nhân được tái tạo 01 cánh van, đây là các bệnh nhân van ĐMC ba cánh van, hở van ĐMC do rách hoặc sa một cánh van, do đó chỉ tiến hành cắt bỏ và tái tạo lại một cánh van bệnh lý. 07 bệnh nhân van ĐMC hai cánh van loại 0 với hai cánh kích thước bằng nhau được tái tạo hai cánh van mà không cần chia lại thành ba cánh van, 62 bệnh nhân được tái tạo van ĐMC ba cánh van.
3.2.5. Kích thước các cánh van động mạch chủ được tái tạo.
27 bệnh nhân (37,5%) có kích thước các cánh van bằng nhau, 45 bệnh nhân còn lại có kích thước ba cánh van khác nhau.
Bảng 3.8. Kích thước các cánh van ĐMC bằng MNT
23 - 25 (n) | 27 - 29 (n) | 31 - 33 (n) | 35 (n) | TB ± ĐLC | |
Vành phải | 12 | 45 | 11 | 2 | 28,3 ± 2,4 |
Vành trái | 20 | 42 | 5 | 3 | 27,5 ± 2,5 |
Không vành | 6 | 40 | 17 | 0 | 28,9 ± 2,1 |
Nhận xét: Kích thước các cánh van thường gặp nhất là 27 - 29 mm. Trong đó cánh không vành có kích thước lớn nhất, sau đó là cánh vành phải, nhỏ nhất thường là cánh vành trái.
3.2.6. Thời gian cặp động mạch chủ.
Thời gian cặp ĐMC là 106,3 ± 13,8, phút.
Nhóm bệnh nhân thất bại kỹ thuật
o 01 bệnh nhân chuyển thay van nhân tạo cơ học, tổng thời gian cặp ĐMC là 192 phút.
o 01 bệnh nhân chuyển thay van nhân tạo sinh học, tổng thời gian cặp ĐMC là 180 phút.
Đối với trường hợp van ĐMC bất thường hai cánh van
Bảng 3.9. Thời gian cặp ĐMC với nhóm bất thường hai cánh van (n = 20).
Tái tạo hai cánh van (n = 7) | Tái tạo ba cánh van (n = 13) | P | |
Thời gian, TB ± ĐLC, phút | 94,7 ± 13,7 | 109,7 ± 12,8 | 0,03 |
Nhận xét: Thời gian cặp ĐMC của nhóm tái tạo hai cánh van trung bình là 94,7 phút, thấp hơn so với nhóm tái tạo ba cánh van là 109,7 phút. Sự khác biệt là có ý nghĩa thống kê khi kiểm định T-test với p = 0,03.
3.2.7. Thời gian sử dụng tuần hoàn ngoài cơ thể.
Thời gian sử dụng tuần hoàn ngoài cơ thể là 136,7 ± 18,5 phút.
Nhóm bệnh nhân thất bại kỹ thuật.
o 01 bệnh nhân chuyển thay van nhân tạo cơ học, tổng thời gian sử dụng tuần hoàn ngoài cơ thể là 360 phút.
o 01 bệnh nhân chuyển thay van nhân tạo sinh học, tổng thời gian sử dụng tuần hoàn ngoài cơ thể là 250 phút.
Đối với trường hợp van ĐMC bất thường hai cánh van.
Bảng 3.10. Thời gian sử dụng tuần hoàn ngoài cơ thể với nhóm bất thường hai cánh van (n = 20).
Tái tạo hai cánh van (n = 7) | Tái tạo ba cánh van (n = 13) | P | |
Thời gian, TB ± ĐLC, phút | 131,7 ± 15,3 | 140,5 ± 19,5 | 0,32 |
Nhận xét: Không có sự khác biệt về thời gan sử dụng tuần hoàn ngoài cơ thể giữa nhóm tái tạo hai cánh van và nhóm tái tạo ba cánh van.
3.2.8. Thất bại kỹ thuật trong mổ.
Chuyển thay van Tái tạo van
3%
n = 2
97%
n = 70
Biểu đồ 3.11. Tỷ lệ thất bại kỹ thuật trong mổ
Nhận xét: 02 bệnh nhân sau khi tái tạo van ĐMC bằng MNT tự thân theo phương pháp Ozaki phải chuyển sang thay van ĐMC bằng van nhân tạo trong cùng một thì mổ do cánh vành trái sau tái tạo bằng MNT che lấp lỗ ĐMV trái dẫn tới thiếu máu cơ tim cấp, bệnh nhân xuất hiện rung thất liên tục sau mổ. Trong đó, 01 bệnh nhân nữ 55 tuổi chuyển sang thay van ĐMC nhân tạo cơ học, 01 bệnh nhân nữ 68 tuổi chuyển sang thay van ĐMC nhân tạo sinh học.
3.2.9. Kết quả siêu âm tim qua thực quản trong mổ.
Bảng 3.11. Kết quả siêu âm tim qua thực quản trong mổ (n = 70, loại 02 bệnh nhân chuyển thay van ĐMC).
Giá trị | |
Hở van ĐMC Không hở, n (%) Hở nhẹ, n (%) Hở vừa, n (%) Hở nặng, n (%) | 58 (82,9) 11 (15,7) 1 (1,4) 0 (0) |
Hẹp van ĐMC, n (%) | 0 (0) |
Chênh áp tối đa qua van, TB ± ĐLC, mmHg | 16,2 ± 2,3 |
Chênh áp trung bình qua van, TB ± ĐLC, mmHg | 7,8 ± 1,9 |
Diện tích hiệu dụng van, TB ± ĐLC, cm² | 2,3 ± 0,3 |
Chức năng tâm thu thất trái, TB ± ĐLC, % | 58,2 ± 7,1 |
Nhận xét: Đa phần các bệnh nhân (82,9%) sau mổ tái tạo van ĐMC
bằng MNT không có hở van ĐMC, chỉ có 01 bệnh nhân hở van ĐMC mức độ vừa, không có bệnh nhân nào hẹp van ĐMC, phân suất tống máu thất trái trong giới hạn bình thường.