tiên lượng xấu [38], trong khi bệnh nhân với kết quả chức năng tốt cho thấy sóng bình thường hoặc chậm lan tỏa trên 12 giờ sau hồi sức, điều này không bao giờ thấy ở những bệnh nhân với tiên lượng xấu [37],[38]. Bùng nổ - dập tắt và hoạt động dạng động kinh gắn liền với tiên lượng xấu, nhưng chúng không đáng tin cậy trong chẩn đoán [39],[38],[40].
c. Hình ảnh học trong đánh giá tổn thương não ở bệnh nhân sau ngừng tuần hoàn
⁃ Cắt lớp vi tính sọ não: Bình thường trong giai đoạn sớm sau NTH. Hình ảnh phù não nhiều, đảo ngược tỷ trọng chất xám – chất trắng tại ngày thứ 3 có giá trị tiên lượng xấu [35].
⁃ Cộng hưởng từ sọ não: tổn thương thiếu máu – thiếu oxy sau ngừng tuần hoàn xuất hiện trên cộng hưởng từ não dưới dạng các vùng tăng tín hiệu trên hình ảnh khuếch tán (DWI). Những thay đổi trên hình ảnh khếch tán là do giảm chuyển động ngẫu nhiên của các proton nước, gây ra bởi sự thất bại của cơ chế vận chuyển nước chủ động phụ thuộc vào năng lượng do tổn thương thiếu máu - thiếu oxy. Cộng hưởng từ khuếch tán cùng với bản đồ khuếch tán (ADC map) thường dùng cho các bệnh nhân ngừng tim và có thể nhìn thấy mức độ tổn thương não thiếu máu, thiếu oxy, có thể thấy thay đổi sau ngừng tim 3 - 5 ngày và sớm nhất 3 ngày sau ngừng tim. Các dạng tổn thương hỗn hợp cả vùng vỏ não và nhân xám trung ương thường là kết cục xấu. Hiện nay, không có bằng chứng cho thấy chỉ dùng hình ảnh sọ não là có thể tiên lượng kết cục điều trị [35].
1.1.3.3. Rối loạn chức năng tim sau ngừng tuần hoàn
Rối loạn chức năng tim sau NTH gây suy tim, rối loạn nhịp tim, sốc tim không đáp ứng với thuốc trợ tim, vận mạch góp phần khiến bệnh nhân tử vong trong vài giờ tới 1 - 2 ngày đầu sau khi có tái lập tuần hoàn tự nhiên [41].
1.1.4. Điều trị bệnh nhân sau ngừng tuần hoàn
Có thể bạn quan tâm!
-
 Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 1
Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 1 -
 Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 2
Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 2 -
 Hội Chứng Sau Ngừng Tuần Hoàn (Post-Cardiac Arrest Syndrome - Pcas).
Hội Chứng Sau Ngừng Tuần Hoàn (Post-Cardiac Arrest Syndrome - Pcas). -
![Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].
Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73]. -
 Các Nghiên Cứu Về Hạ Thân Nhiệt Chỉ Huy Cho Bệnh Nhân Hôn Mê Sau Nth
Các Nghiên Cứu Về Hạ Thân Nhiệt Chỉ Huy Cho Bệnh Nhân Hôn Mê Sau Nth -
![Màn Hình Điều Khiển Của Máy Hạ Thân Nhiệt Thermogard Xp [99].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Màn Hình Điều Khiển Của Máy Hạ Thân Nhiệt Thermogard Xp [99].
Màn Hình Điều Khiển Của Máy Hạ Thân Nhiệt Thermogard Xp [99].
Xem toàn bộ 207 trang tài liệu này.
a. Kết cục của bệnh nhân sau ngừng tuần hoàn
Mặc dù đã có nhiều tiến bộ về kiến thức và kỹ năng cấp cứu NTH, kết cục của các bệnh nhân NTH là rất tồi tệ. Trên những bệnh nhân may mắn được cấp cứu và phục hồi tuần hoàn tự nhiên tiếp tục hứng chịu những rối loạn sinh lý của hội chứng sau NTH (PCAS). Theo Hội tim mạch Hoa Kỳ 2018, tỉ lệ sống ra viện trung bình của bệnh nhân NTH ngoại viện là 10,4% [42]. Trung Quốc mỗi năm có khoảng 555.000 bệnh nhân NTH, tỉ lệ sống ra viện trong nhóm NTH ngoại viện còn rất thấp, dưới 1% [43].
Tại Việt Nam, nghiên cứu của Đặng Thành Khẩn [44] năm 2014 về NTH ngoại viện tại Hà Nội. Trong 520 bệnh nhân NTH ngoại viện chỉ có 22 bệnh nhân có tái lập tuần hoàn tại hiện trường (7,6%), 13 bệnh nhân còn sống khi đến khoa cấp cứu bệnh viện Bạch Mai (4,5%). Theo Phùng Nam Lâm [45] nghiên cứu 250 bệnh nhân NTH ngoại viện tại KCC bệnh viện Bạch Mai (2002 – 2006) 10,6% bệnh nhân tim đập trở lại và không có bệnh nhân nào sống sót đến khi ra viện. Đặng Đức Hoàn [46] nghiên cứu 118 bệnh nhân NTH ngoại viện tại bệnh viện Thanh Nhàn (2010 – 2012). Trong 118 bệnh nhân đến viện được hồi sinh tim phổi, có 14 bệnh nhân có tái lập tuần hoàn, 2 bệnh nhân sống ra viện, tỉ lệ tử vong của các bệnh nhân hôn mê sau NTH sau khi có tái lập tuần hoàn tự nhiên là 85,71%. Trong nghiên cứu Đỗ Quốc Huy [47] tại bệnh viện Trưng Vương trên 101 bệnh nhân NTH, tỉ lệ bệnh nhân sống sót ra viện chiếm 5%.
Nghiên cứu của Đỗ Ngọc Sơn và cộng sự, là nghiên cứu đa trung tâm, tại ba trung tâm lớn tại Việt Nam (Hà Nội, Huế, Thành phố Hồ Chí Minh) từ năm 2014 – 2018, gồm 590 bệnh nhân NTH ngoại viện không do chấn thương (nghiên cứu PAROS tại Việt Nam). Tỉ lệ bệnh nhân sống tới khi nhập viện là 24,2%, sống ra viện là 14,1% [3].
Nghiên cứu của Hoàng Bùi Hải với 239 bệnh nhân NTH ngoại viện trên 5 bệnh viện lớn tại Hà Nội, cho thấy có 33,1% bệnh nhân có tái lập tuần hoàn tự nhiên khi nhập viện với 3,8% bệnh nhân sống ra viện [48].
b. Điều trị bệnh nhân sau ngừng tuần hoàn
Theo hướng dẫn của Hội tim mạch Hoa kỳ 2015 [49] các hướng dẫn điều trị bao gồm:
- Khuyến cáo chụp và can thiệp động mạch vành thì đầu cấp cứu đối với bệnh nhân NTH ngoại viện do nhồi máu cơ tim ST chênh lên (khuyến cáo IB), việc can thiệp là độc lập do không thể tiên lượng phục hồi thần kinh tại thời điểm nhập viện. Đối với nhồi máu cơ tim ST không chênh lên phụ thuộc từng cá thể, nhiều yếu tố khác như tình trạng huyết động, bệnh lý kèm theo, với mức khuyến cáo thấp hơn (khuyến cáo IIa).
- Mục tiêu huyết động: không để tụt huyết áp với huyết áp tâm thu < 90 mmHg, huyết áp trung bình < 65 mmHg (khuyến cáo IIb).
- Mục tiêu hô hấp: duy trì PaCO2 trong giới hạn bình thường (khuyến cáo IIb), duy trì FiO2 thấp nhất để duy trì độ bão hòa oxy máu (SaO2 ≥ 94%) (khuyến cáo IIa).
- Quản lý co giật: không khuyến cáo điều trị dự phòng thuốc chống co giật cho tất cả các bệnh nhân. Khuyến cáo theo dõi điện não ngắt quãng hoặc điện não liên tục để phát hiện động kinh (khuyến cáo Ic).
- Quản lý đường máu: không có khuyến cáo cụ thể về đích đường máu duy trì cho bệnh nhân hôn mê sau NTH. Kiểm soát đường máu ở mức trung bình 4
– 10 mmEq/L (bằng chứng IIb). Không khuyến cáo quản lý đường máu chặt chẽ ở mức 4 – 6 mmEq/L.
- Điều trị hạ thân nhiệt chỉ huy, duy trì nhiệt độ đích 32 - 36°C, kéo dài ít nhất trong 24 giờ với NTH ngoại viện do rung thất/ nhịp nhanh thất (khuyến cáo IB), vô tâm thu và NTH trong viện (khuyến cáo IC).
1.2. Thân nhiệt và điều hòa thân nhiệt
- Thân nhiệt là một chỉ số sinh lý vô cùng quan trọng, đóng vai trò ảnh hưởng quyết định tới sự trao đổi chất, chuyển hóa trong cơ thể, ảnh hưởng trực tiếp đến chức năng các cơ quan [50], bao gồm:
o Thân nhiệt trung tâm là nhiệt độ của máu, não, khoang ổ bụng và khoang ngực. Là nhiệt độ lõi của cơ thể, không bị ảnh hưởng bởi nhiệt độ môi trường. Được đo bằng sensor nhiệt độ đặt vào mạch máu hoặc sensor nhiệt đặt vào thực quản hoặc bàng quang [50].
o Thân nhiệt ngoại vi hay nhiệt độ bề mặt thường thấp hơn nhiệt độ trung tâm 2 – 4°C, thay đổi theo nhiệt độ môi trường. Đo ở màng nhĩ, nách, miệng [50].
- Dải nhiệt độ trên lâm sàng
o Nhiệt độ sinh lý của cơ thể: nhiệt độ trung tâm cơ thể trong giới hạn từ 36,5 – 37,2ºC.
o Hạ thân nhiệt nặng: nhiệt độ trung tâm cơ thể dưới 28ºC.
o Hạ thân nhiệt trung bình: nhiệt độ trung tâm từ 28 - 32ºC.
o Hạ thân nhiệt nhẹ: nhiệt độ trung tâm từ 32 - 36ºC.
o Sốt trung bình: nhiệt độ trung tâm từ 37,8 – 38,5ºC.
o Sốt cao: nhiệt độ trung tâm trên 39ºC.
o Sốt rất cao: nhiệt độ trung tâm từ 40 - 42ºC.
o Sốt ác tính gây trụy tim mạch, biến đổi protein và enzyme: nhiệt độ trung tâm trên 42ºC [50].
- Điều hòa thân nhiệt theo cơ chế phản hồi ngược với trung tâm điều nhiệt ở vùng dưới đồi. Khi nhiệt độ trung tâm của cơ thể giảm, các receptor điều nhiệt nằm ở dưới da và tạng sâu trong cơ thể sẽ truyền tín hiệu kích thích lên trung tâm điều nhiệt ở vùng dưới đồi, đáp ứng theo cơ chế thần kinh và thể dịch làm run cơ, giảm tiết các tuyến mồ hôi, co mạch dưới da, làm cho cơ thể mất ít nhiệt và giữ lại nhiệt, mục đích làm nhiệt độ trung tâm trở về bình thường [50].
1.3. Hạ thân nhiệt chỉ huy
Hạ thân nhiệt chỉ huy là phương pháp dùng các biện pháp cơ học đưa nhiệt độ trung tâm cơ thể xuống dưới mức nhiệt độ sinh lý (< 36,5o).
1.3.1. Cơ chế bảo vệ não của hạ thân nhiệt chỉ huy sau ngừng tuần hoàn
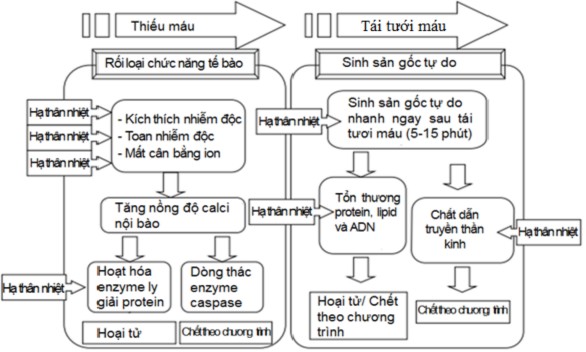
Hình 1.4. Cơ chế bảo vệ não khi hạ thân nhiệt chỉ huy [51].
Nhiều nghiên cứu trên động vật cho thấy hiệu quả bảo vệ não khi tiến hành hạ thân nhiệt chỉ huy thông qua nhiều cơ chế [16],[51].
- Giảm chuyển hóa ở não
Khi thân nhiệt giảm xuống làm giảm chuyển hóa chung trong cơ thể trong đó có não, làm giảm nhu cầu tiêu thụ oxy và glucose. Chuyển hóa ở não giảm 6 - 10% khi thân nhiệt giảm 1°C. Khi thân nhiệt ở mức 33°C làm giảm chuyển hóa ở não tới 40%, điều này đặc biệt có ý nghĩa trong bối cảnh não không được cung cấp oxy và glucose.
- Ngăn chặn con đường chết theo chương trình của tế bào não.
Sau giai đoạn thiếu máu và tái tưới máu, các tế bào có thể hoại tử, hồi phục hoàn toàn hoặc một phần, hoặc chết theo chương trình. Quá trình chết
theo chương trình được cho là do rối loạn chức năng ty thể, các rối loạn trong chuyển hóa năng lượng tế bào và giải phóng nhiều enzyme ly giải protein phụ thuộc calci. Hạ thân nhiệt được cho là ngăn chặn con đường tế bào chết theo chương trình, giúp bảo vệ được tế bào thần kinh thông qua việc ức chế sự hoạt hóa các enzyme phụ thuộc calci, phòng ngừa rối loạn chức năng ty thể, giảm quá tải các chất dẫn truyền thần kinh kích thích và điều chỉnh nồng độ ion trong tế bào.
- Ngăn chặn dòng thác kích thích thần kinh có hại cho não
Thiếu máu và tái tưới máu dẫn tới sự phá vỡ cân bằng mong manh giữa sự vận chuyển và hấp thụ canxi ở mức độ tế bào. Nhiều thí nghiệm trên động vật đã chứng minh rõ ràng quá trình phá hủy chính của dòng thác kích thích thần kinh có hại cho não (như dòng canxi, tích lũy của glutamate) có thể được ngăn chặn, bị gián đoạn, hoặc giảm nhẹ bằng cách hạ thân nhiệt. Ngay cả khi giảm một lượng nhỏ nhiệt độ có thể cải thiện đáng kể tình trạng cân bằng các ion nội môi, trong khi sốt có thể kích hoạt và kích thích các quá trình gây phá hủy.
Sự phá vỡ cân bằng ion Ca2+ nội môi bắt đầu ngay những phút đầu sau tổn thương nhưng có thể tiếp tục trong nhiều giờ (thậm chí vài ngày). Hơn nữa, cơ chế có thể được khởi động bởi lần thiếu máu cục bộ tiếp theo. Như vậy, trên lý thuyết cơ chế này có thể dễ bị can thiệp bằng các điều trị bắt đầu vài giờ sau tổn thương. Một số thử nghiệm trên động vật cho rằng tình trạng kích thích thần kinh nhiễm độc có thể bị chặn hoặc đảo ngược lại nếu được bắt đầu điều trị vào các giai đoạn rất sớm của dòng thác kích thích thần kinh. Các nghiên cứu khác đã báo cáo thời gian cửa sổ hơi rộng hơn, dao động từ 30 phút để lên đến 6 giờ.
- Ức chế phản ứng viêm có hại
Trong phần lớn các tổn thương não, phản ứng viêm bắt đầu khoảng 1 giờ sau giai đoạn thiếu máu - tái tưới máu. Chất trung gian tiền viêm như yếu tố hoại tử khối u và interleukin-1 được giải phóng với số lượng lớn bởi
tế bào hình sao, tế bào vi hạch, và các tế bào nội mô; sự tăng này bắt đầu 1 giờ sau tổn thương và vẫn cao cho tới 5 ngày. Điều này kích thích hoạt động dịch chuyển của bạch cầu lympho qua hàng rào máu - não, dẫn đến sự tích tụ của các tế bào viêm trong não bị tổn thương, cũng như sự xuất hiện của các phân tử bám dính vào bạch cầu và tế bào nội mô. Đồng thời, có sự kích hoạt của hệ thống bổ thể sau khi não bị tổn thương và tiếp tục kích thích sự di chuyển của bạch cầu trung tính (trong giai đoạn sau) và đại thực bào mono. Đáp ứng viêm và phản ứng miễn dịch xảy ra đặc biệt trong quá trình tái tưới máu và kèm theo sự sản xuất các gốc tự do. Điều này gây ra tổn thương đáng kể cho tế bào não.
Nhiều thí nghiệm trên động vật và các nghiên cứu lâm sàng chỉ ra rằng hạ thân nhiệt ức chế phản ứng viêm và giải phóng các chất tiền viêm gây ra do thiếu máu. Hạ thân nhiệt cũng ngăn ngừa hoặc giảm nhẹ tổn thương ADN, sự peroxy hóa lipid, và sản xuất leukotriene có liên quan tới tái tưới máu, và nó làm giảm sản xuất của oxit nitric, là một tác nhân quan trọng trong việc làm tăng tổn thương não sau thiếu máu.
- Giảm sản xuất các gốc oxy tự do
Một quá trình phá hủy tế bào thần kinh khác là việc giải phóng các gốc oxy tự do sau giai đoạn thiếu máu - tái tưới máu. Các chất trung gian như superoxide (O2-), Peroxynitrite (NO2-), Hydrogen peroxide (H2O2), và các gốc hydroxyl (OH-) đóng một vai trò quan trọng trong việc xác định tế bào bị thương sẽ phục hồi hoặc chết. Các gốc tự do có thể oxy hóa và gây tổn hại rất nhiều thành phần tế bào. Mặc dù tế bào não có nhiều cơ chế chống oxy hóa giúp ngăn chặn tổn thương do các gốc oxy hóa, việc giải phóng của các gốc oxy tự do sau tái tưới máu là rất lớn nên các cơ chế phòng thủ có khả năng bị quá tải, dẫn đến peroxy hóa của lipid, protein và axit nucleic.
Khi hạ nhiệt độ số lượng các gốc tự do được tạo ra được giảm đáng kể. Điều này cho phép các tế bào tự sửa chữa và phục hồi, thay vì chịu tổn thương vĩnh viễn và chết.
- Giảm tổn thương hàng rào máu não, giảm phù não
Khi thiếu máu - tái tưới máu có thể dẫn đến phá vỡ đáng kể hàng rào máu não, từ đó có thể gây phù não. Hạ thân nhiệt làm giảm đáng kể tổn thương hàng rào máu não, và cũng làm giảm tính thấm thành mạch sau thiếu máu - tái tưới máu, do đó giảm phù não.
- Ức chế hoạt động động kinh.
Trạng thái động kinh không co giật thường xảy ra ở những bệnh nhân sau NTH. Nhiều bằng chứng cho thấy não tổn thương tăng lên đáng kể khi tình trạng động kinh xảy ra trong giai đoạn cấp tính của tổn thương não.
Bằng chứng từ các nguồn khác nhau cho thấy hạ thân nhiệt có thể ức chế hoạt động động kinh.
1.3.2. Những thay đổi của cơ thể khi hạ thân nhiệt chỉ huy
Trong khi nhiệt độ dưới 32˚C gây ra các biến chứng lớn, hạ thân nhiệt ở mức độ nhẹ với nhiệt độ đích là 32 - 34 ˚C được dung nạp tốt [16]. Một số những thay đổi về mặt sinh lý thường gặp như:
a. Rét run (Shivering)
- Rét run là phản ứng sinh lý bình thường của cơ thể theo cơ chế điều hòa thân nhiệt. Khi nhiệt độ trung tâm cơ thể giảm, các receptor nhận cảm nhiệt độ ở da, màng nhầy, nội tạng sẽ truyền tín hiệu lên trung tâm điều nhiệt ở vùng dưới đồi, theo cơ chế thần kinh – thể dịch gây co mạch và run cơ nhằm tránh mất nhiệt và tăng sinh nhiệt làm thân nhiệt trở về nhiệt độ sinh lý. Run cơ làm tăng sinh nhiệt tới 2 – 5 lần so với trạng thái bình thường [52]. Ngưỡng xuất hiện rét run (shivering threshold) thay đổi theo từng cá thể. Ngưỡng rét run thường từ 34 - 37ºC. Ngưỡng rét run ở người lớn tuổi (> 80 tuổi) thường thấp hơn người trẻ [53].



![Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].](https://tailieuthamkhao.com/uploads/2024/03/20/danh-gia-hieu-qua-bao-ve-nao-o-benh-nhan-hon-me-sau-ngung-tuan-hoan-bang-5-1-120x90.jpg)

![Màn Hình Điều Khiển Của Máy Hạ Thân Nhiệt Thermogard Xp [99].](https://tailieuthamkhao.com/uploads/2024/03/20/danh-gia-hieu-qua-bao-ve-nao-o-benh-nhan-hon-me-sau-ngung-tuan-hoan-bang-7-1-120x90.jpg)