3.3.5. Rối loạn đông máu 87
3.3.6. Các biến chứng khác trong quá trình điều trị 88
CHƯƠNG 4. BÀN LUẬN 89
4.1. ĐẶC ĐIỂM CHUNG 89
4.1.1. Đặc điểm chung hai nhóm bệnh nhân nghiên cứu 89
4.1.2. Đặc điểm nhóm bệnh nhân hạ thân nhiệt 99
4.2. ĐÁNH GIÁ KẾT QUẢ CỦA ĐIỀU TRỊ HẠ THÂN NHIỆT ĐÍCH 33°C CHO BỆNH NHÂN HÔN MÊ SAU NGỪNG TUẦN HOÀN 109
4.2.1. Tỷ lệ sống sót 109
4.2.2. Kết quả phục hồi chức năng thần kinh khi điều trị hạ thân nhiệt chỉ huy đích 33°C 112
4.2.3. Một số yếu tố ảnh hưởng đến tử vong sau 30 ngày trong nhóm điều trị hạ thân nhiệt 115
Có thể bạn quan tâm!
-
 Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 1
Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy - 1 -
 Hội Chứng Sau Ngừng Tuần Hoàn (Post-Cardiac Arrest Syndrome - Pcas).
Hội Chứng Sau Ngừng Tuần Hoàn (Post-Cardiac Arrest Syndrome - Pcas). -
 Cơ Chế Bảo Vệ Não Của Hạ Thân Nhiệt Chỉ Huy Sau Ngừng Tuần Hoàn
Cơ Chế Bảo Vệ Não Của Hạ Thân Nhiệt Chỉ Huy Sau Ngừng Tuần Hoàn -
![Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].
Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].
Xem toàn bộ 207 trang tài liệu này.
4.2.4. Các kết quả điều trị khác ở nhóm điều trị hạ thân nhiệt 121
4.3. BIẾN CHỨNG TRONG QUÁ TRÌNH ĐIỀU TRỊ HẠ THÂN NHIỆT 122 4.3.1. Rét run 122

4.3.2. Rối loạn nhịp tim 123
4.3.3. Rối loạn nồng độ kali máu 124
4.3.4. Tăng đường máu 125
4.3.5. Rối loạn đông máu 126
4.3.6. Các biến chứng khác trong quá trình điều trị 127
KẾT LUẬN 133
KIẾN NGHỊ 135
HẠN CHẾ CỦA ĐỀ TÀI 136
DANH MỤC CÁC CÔNG TRÌNH LIÊN QUAN ĐẾN LUẬN ÁN TÀI LIỆU THAM KHẢO
PHỤ LỤC
DANH MỤC BẢNG
Bảng 1.1. Thang điểm đánh giá rét run tại giường 20
Bảng 1.2. Kết cục lâm sàng hạ thân nhiệt nhẹ sau hồi sinh tim phổi ở chó 25
Bảng 1.3. Kết quả thử nghiệm hạ thân nhiệt của Williams GR Jr 26
Bảng 1.4. Các nghiên cứu về hạ thân nhiệt chỉ huy cho bệnh nhân hôn mê sau NTH 29
Bảng 1.5. Đặc điểm các loại catheter làm lạnh ThermoGuard 37
Bảng 2.1. Đánh giá điểm hiệu suất não CPC 49
Bảng 2.2. Các giai đoạn tổn thương thận cấp 52
Bảng 2.3. Các biến số nghiên cứu 54
Bảng 3.1. Đặc điểm tuổi, giới của bệnh nhân nghiên cứu 59
Bảng 3.2. Đặc điểm tiền sử bệnh nhân 60
Bảng 3.3. Nơi xảy ra ngừng tuần hoàn 61
Bảng 3.4. Đặc điểm ngừng tuần hoàn 61
Bảng 3.5. Nguyên nhân ngừng tuần hoàn 62
Bảng 3.6. Một số đặc điểm lâm sàng lúc nhập viện 63
Bảng 3.7. Các chỉ số cận lâm sàng lúc nhập viện 64
Bảng 3.8. Thời gian cấp cứu ngừng tuần hoàn ở nhóm can thiệp 65
Bảng 3.9. Thời gian thực hiện hạ thân nhiệt 66
Bảng 3.10. Tốc độ hạ nhiệt độ của các loại catheter hạ thân nhiệt 67
Bảng 3.11. Ảnh hưởng của loại catheter hạ thân nhiệt đến tử vong sau 30 ngày 67 Bảng 3.12. Nồng độ magie máu (mmol/L) 72
Bảng 3.13. Diễn biến men gan trong các giai đoạn hạ thân nhiệt 72
Bảng 3.14. Diễn biến chức năng thận trong các giai đoạn hạ thân nhiệt 73
Bảng 3.15. Điểm Glasgow tại thời điểm nhập viện 76
Bảng 3.16. Điểm Glasgow vào ngày điều trị thứ 3 77
Bảng 3.17. Điểm Glasgow trước và sau khi điều trị hạ thân nhiệt chỉ huy đích 33°C 77
Bảng 3.18. Đặc điểm điện não đồ liên quan đến kết cục bệnh nhân 79
Bảng 3.19. Hình ảnh cộng hưởng từ liên quan đến kết cục bệnh nhân 80
Bảng 3.20. Phân tích đơn biến các yếu tố ảnh hưởng đến tử vong sau 30 ngày.. 80 Bảng 3.21. Phân tích đa biến các yếu tố ảnh hưởng đến tử vong sau 30 ngày 81
Bảng 3.22. Thủ thuật can thiệp trên bệnh nhân NTH do căn nguyên tim mạch.. 82 Bảng 3.23. Một số kết quả điều trị khác 82
Bảng 3.24. Liều thuốc an thần, giảm đau, giãn cơ 83
Bảng 3.25. Rối loạn nhịp tim 83
Bảng 3.26. Nồng độ Kali máu khi vào viện 84
Bảng 3.27. Thay đổi Kali máu ở các giai đoạn hạ thân nhiệt đích 33ºC 84
Bảng 3.28. Đường máu tại thời điểm nhập viện 85
Bảng 3.29. Thay đổi đường máu trong các giai đoạn hạ thân nhiệt đích 33ºC.. 86 Bảng 3.30. Sử dụng insulin trong kiểm soát đường máu 86
Bảng 3.31. Thay đổi trên đông máu trong nghiên cứu 87
Bảng 3.32. Biến chứng khác trong quá trình điều trị 88
Bảng 3.33. Ảnh hưởng của viêm phổi liên quan thở máy 88
Biểu đồ 3.1. Diễn biến nhịp tim trong quá trình điều trị hạ thân nhiệt 68
Biểu đồ 3.2. Diễn biến huyết áp động mạch trung bình trong quá trình điều trị hạ thân nhiệt 69
Biểu đồ 3.3. Diễn biến lactat trong các giai đoạn hạ thân nhiệt đích 33ºC. 70 Biểu đồ 3.4. Diễn biến toan kiềm trong các giai đoạn hạ thân nhiệt đích 33ºC .. 71 Biểu đồ 3.5. Tỉ lệ sống tại thời điểm ra viện ở hai nhóm bệnh nhân 74
Biểu đồ 3.6. Tỉ lệ sống tại thời điểm 30 ngày 75
Biểu đồ 3.7. Tỉ lệ sống tại thời điểm 6 tháng 75
Biểu đồ 3.8. Thời gian sống còn trong 1 năm 76
Biểu đồ 3.9. Kết quả phục hồi thần kinh tại thời điểm 30 ngày 78
Biểu đồ 3.10. Kết quả phục hồi thần kinh tại thời điểm 6 tháng 78
Hình 1.1. Sơ đồ minh họa hậu quả bệnh lý vi mạch và tế bào xảy ra trong tổn thương não nguyên phát sau NTH 6
Hình 1.2. Hình ảnh cộng hưởng từ tổn thương não do thiếu oxy ở hồi hải mã và nhân xám hai bên 7
Hình 1.3. Tổn thương tái tưới máu sản sinh gốc oxy tự do 8
Hình 1.4. Cơ chế bảo vệ não khi hạ thân nhiệt chỉ huy 16
Hình 1.5. Ngưỡng rét run theo tuổi 20
Hình 1.6. Đồ thị sống còn trong nhiên cứu HACA 28
Hình 1.7. Hệ thống làm lạnh Arctic Sun bằng miếng dán 34
Hình 1.8. Hệ thống Blanketrol 34
Hình 1.9. Hệ thống chăn lạnh InnerCool STx 34
Hình 1.10. Catheter làm lạnh InnerCool RTx 35
Hình 1.11. Catheter làm lạnh ThermoGuard của ZOLL 35
Hình 1.12. Cấu tạo máy hạ thân nhiệt Thermogard XP 36
Hình 1.13. Màn hình điều khiển của máy hạ thân nhiệt Thermogard XP. 36
Hình 1.14. Cấu tạo catheter hạ thân nhiệt của ZOLL 37
Hình 1.15. Mô tả cách thức kết nối hệ thống Thermoguard XP 38
Hình 1.16. Cách làm lạnh (hoặc làm ấm) dòng máu trong cơ thể qua catheter . 38 Hình 2.1. Các giai đoạn trong điều trị hạ thân nhiệt chỉ huy đích 33°C 44
Hình 2.2. Quy trình điều trị bệnh nhân hạ thân nhiệt chỉ huy đích 33°C ... 47 Hình 2.3. Sơ đồ nghiên cứu 56
ĐẶT VẤN ĐỀ
Ngừng tuần hoàn (NTH) là tình trạng đột ngột mất chức năng co bóp hiệu quả của cơ tim, thường gặp ở cả trong và ngoài bệnh viện, với tỉ lệ tử vong cao. Theo báo cáo của hội tim mạch Hoa Kỳ 2016 [1], hàng năm có khoảng 350.000 bệnh nhân NTH ngoại viện, và khoảng 200.000 bệnh nhân NTH trong bệnh viện, và con số này còn có xu hướng tăng [1]. Mặc dù có những tiến bộ về hồi sinh tim phổi, kết cục của các bệnh nhân NTH vẫn rất tồi với khoảng 10% bệnh nhân sống sót đến thời điểm nhập viện và khoảng 5% là hồi phục tốt về thần kinh [1],[2]. Trong nghiên cứu PAROS tại Việt Nam, tỉ lệ bệnh nhân sống ra viện là 14,1% [3].
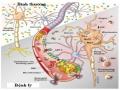
Các bệnh nhân sau khi được hồi sinh tim phổi thành công, có tái lập tuần hoàn tự nhiên (ROSC) hầu hết đều bị tổn thương não do thiếu máu - thiếu oxy trong giai đoạn ngừng tim và tổn thương trong giai đoạn tái tưới máu [4], làm chết tế bào não. Các tổn thương não là nguyên nhân chính dẫn đến tử vong và để lại di chứng cao cho bệnh nhân sau này [5]. Các bệnh nhân sống sót ra viện với tỉ lệ cao bị hôn mê hoặc trong trạng thái thực vật, là gánh nặng cho gia đình và xã hội [4],[5]. Các phương pháp điều trị bệnh nhân sau NTH nhằm làm giảm thiểu các tổn thương này đến mức tối thiểu.
Cho đến nay nhiều thử nghiệm về thuốc, và các phương pháp điều trị tuy nhiên chưa có nghiên cứu nào cho thấy có cải thiện về chức năng thần kinh cũng như kết cục của bệnh nhân [6],[7],[8],[9],[10]. Trong khi đó hạ thân nhiệt bằng nhiều cơ chế khác nhau cho thấy có thể bảo vệ được não khỏi các tổn thương sau NTH. Nhiều nghiên cứu về hạ thân nhiệt nhẹ (đưa nhiệt độ trung tâm cơ thể về mức 32°C - 34°C) tiến hành cho bệnh nhân hôn mê sau NTH cho thấy nhiều tín hiệu khả quan, làm cải thiện kết cục thần kinh và tăng tỉ lệ sống sót, đặc biệt là nghiên cứu HACA tại Châu Âu [11] và nghiên cứu của Bernard tại Úc [12]. Đây là hai nghiên cứu ngẫu nhiên có nhóm đối chứng mang tính
đột phá, đưa nhiệt độ cơ thể bệnh nhân xuống đích 32 - 34°C trong 12 – 24 giờ. Kết quả nghiên cứu cho thấy bệnh nhân hôn mê sau NTH được hạ thân nhiệt đích 32 – 34°C có tỉ lệ hồi phục chức năng thần kinh và sống sót cao hơn hẳn nhóm chứng.
Một số thử nghiệm lâm sàng sau này đã so sánh hạ thân nhiệt đích 33°C so với hạ thân nhiệt đích 36°C cho thấy hiệu quả tương đương nhau về tỉ lệ tử vong và kết cục thần kinh ở 2 mức nhiệt độ đích này [13].
Trong hướng dẫn năm 2015, hội tim mạch Hoa Kỳ khuyến cáo sử dụng hạ thân nhiệt đích 32°C - 36°C cho bệnh nhân hôn mê sau NTH ở mức IB đối với bệnh nhân NTH ngoại viện do rung thất, và mức IC với các loạn nhịp khác và NTH trong viện [14]. Năm 2020 Hội tim mạch Hoa Kỳ tiếp tục nâng mức khuyến cáo lên mức IB cho tất cả nhóm bệnh nhân NTH với bất kể loại nhịp nào [15].
Hiện nay rất nhiều nước trên thế giới, coi điều trị hạ thân nhiệt cho bệnh nhân hôn mê sau NTH là một phương thức điều trị chuẩn, thường quy. Tại Việt Nam hiện chưa có cơ sở y tế nào nghiên cứu về vấn đề này vì vậy chúng tôi tiến hành nghiên cứu “Đánh giá hiệu quả bảo vệ não ở bệnh nhân hôn mê sau ngừng tuần hoàn bằng phương pháp hạ thân nhiệt chỉ huy” Chúng tôi lựa chọn mức nhiệt độ đích 33°C trong nghiên cứu dựa trên cơ sở sinh lý tác dụng bảo vệ não tốt hơn khi hạ nhiệt độ thấp hơn [16], biến chứng không đáng kể [16], cũng như những bằng chứng của kết quả nghiên cứu HACA và của Bernard [11], [12]. Nghiên cứu với hai mục tiêu:
1. Đánh giá kết quả điều trị và hiệu quả bảo vệ não của phương pháp hạ thân nhiệt chỉ huy với đích 33°C trong điều trị bệnh nhân hôn mê sau ngừng tuần hoàn.
2. Nhận xét các biến chứng của phương pháp hạ thân nhiệt chỉ huy với đích 33°C.
CHƯƠNG 1. TỔNG QUAN TÀI LIỆU
1.1. Ngừng tuần hoàn
1.1.1. Khái niệm ngừng tuần hoàn
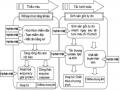
Ngừng tuần hoàn hay còn gọi là ngừng tim là tình trạng đột ngột mất chức năng co bóp hiệu quả của cơ tim [17]. Hai nhóm nguyên nhân chính là do tim (khoảng 65%) và các nguyên nhân khác không do tim (khoảng 35%) [17]. Theo thời gian, NTH diễn biến qua 3 giai đoạn [18] (mặc dù ranh giới thời gian giữa các giai đoạn chỉ mang tính chất tương đối):
Giai đoạn điện (the electrical phase): được tính từ thời điểm NTH xảy ra đến khoảng 4 phút sau khi NTH [18]. Đây là giai đoạn khử rung tim rất hiệu quả, làm tăng tỉ lệ sống sốt lên tới gần 50% [18].
Giai đoạn tuần hoàn (the circulatory phase): thời gian được tính từ khoảng 4 phút đến 10 phút sau NTH, trong khi bệnh nhân vần còn trong tình trạng rung thất [18]. Liệu pháp cứu sinh quan trọng nhất trong giai đoạn này là các kỹ thuật cung cấp oxy (ép tim ngoài lồng ngực/ thổi ngạt) kết hợp với epinephrine được tiến hành trước, tiếp theo là khử rung tim (trì hoãn khử rung tim 1 – 3 phút) [18],[19].
Giai đoạn chuyển hóa (the The metabolic phase): được tính từ thời điểm 10 phút sau NTH trở đi [18]. Trong giai đoạn này, hiệu quả của cả hai phương thức khử rung tim ngay lập tức và hồi sinh tim phổi rồi khử rung tim giảm nhanh chóng và tỉ lệ sống sót rất thấp [18].
Các mốc thời gian quan trọng trong cấp cứu ngừng tuần hoàn.
- Thời gian No-flow: là thời gian từ khi NTH đến khi được hồi sinh tim phổi (ép tim ngoài lồng ngực). Thời gian này càng dài, tiên lượng tổn thương não càng nặng nề.


![Kết Cục Lâm Sàng Hạ Thân Nhiệt Nhẹ Sau Hồi Sinh Tim Phổi Ở Chó [73].](https://tailieuthamkhao.com/uploads/2024/03/20/danh-gia-hieu-qua-bao-ve-nao-o-benh-nhan-hon-me-sau-ngung-tuan-hoan-bang-5-1-120x90.jpg)