rằng mặc dù dấu dự trữ tính co bóp đáp ứng với chất tăng co đặc hiệu, dấu này chỉ có độ nhạy trung bình trong dự đoán khả năng hồi phục tính co bóp vùng [77]. Giảm độ nhạy trong MRI tim với dobutamine có thể do sự phát triển của thiếu máu cục bộ thậm chí ở liều thấp dobutamine ở những đoạn được cấp máu bởi nhánh mạch vành bị hẹp khít hoặc thiếu hụt trong thời gian dài sợi filament co bóp ở vùng cơ tim ngủ đông. Duy trì truyền dobutamine liều thấp có thể cho phép xây dựng dần hiệu ứng tăng co và hiệu quả là hình ảnh tăng dần của dày thành đoạn cơ tim, tăng cường độ nhạy cho phát hiện tính sống còn của đoạn đó. Một phân tích tổng hợp của 24 nghiên cứu về MRI tim lập luận rằng phối hợp các kĩ thuật này có thể cải thiện tính chính xác chung của đánh giá sống còn. Trong báo cáo này, dấu hiệu ngấm thuốc muộn có độ nhạy cao nhất là 95% với dự đoán hồi phục chức năng vùng sau tưới máu, với độ chuyên được tăng cường cao đến 91% nhờ phối hợp đánh giá dự trữ tính co bóp đáp ứng với dobutamine [108].
1.4.5. Chụp cắt lớp vi tính tim
Khái niệm tăng cường tín hiệu cơ tim để chỉ rõ giãn nở khoang ngoại bào trên chẩn doán hình ảnh bắt đầu với kĩ thuật trên CT [57], [69]. Có vài sự khác biệt đặc trưng tính tăng tín hiệu trên CT có tương phản so với MRI tim. Sự khác biệt cơ bản là với CT, kích cỡ thể tích khoang ngoại bào được biểu thị qua tương quan trực tiếp giữa thuốc tăng tương phản và chùm tia X, trong khi với MRI tim, cơ chế ghi nhận hình ảnh là gián tiếp. Một sự khác biệt nữa giữa hai phương pháp có ý nghĩa lớn trên lâm sàng đó là thuốc tương phản dựa trên iode được dùng trong CT có kích thước phân tử nhỏ hơn thuốc tương phản từ Gadolinium được dùng trong MRI tim. Điều này dẫn đến thời gian ghi hình tối ưu ngắn hơn là khoảng 5 phút đối với CT, so với 10 đến 15 phút đối với MRI tim.
Sự phát triển của hệ thống chụp CT đa lát cắt đã tạo ra những cơ hội mới cho việc ghi nhận hình ảnh tăng tín hiệu muộn như là một phương pháp để ghi nhận hình ảnh thay thế mô sợi và do đó chỉ ra được tính sống còn cơ tim [71]. Độ phân giải lớn hơn và dải đánh giá mô rộng hơn nhờ vào CT đa lát cắt được kết hợp để cải thiện khảo sát đặc tính mô với sự mô tả chính xác hoại tử cơ tim với cấu trúc vi mạch được bảo tồn so với vùng nhồi máu bên trong, phản ánh sự tắc vi mạch thứ phát sau hoại tử nội mô sớm và sự sụp đổ hệ vi mạch gây ra do TMCB nghiêm trọng và kéo dài ở trung tâm vùng nhồi máu. Những dấu hiệu hình ảnh mô cơ tim trên CT có tương phản đã được đánh giá hiệu quả khi so sánh với MRI tim có tương phản và phân tích mô học [85]. Mặc dù vậy, tỉ lệ tương phản với tín hiệu nhiễu thấp so với MRI tim là hạn chế chính của phương pháp này trên lâm sàng. Khả năng thu nhận hình ảnh chính xác hơn với những hệ thống CT đa mức năng lượng mới được phát triển gần đây có thể vượt qua được điểm giới hạn này, tuy nhiên vẫn còn cần nhiều nghiên cứu đánh giá hiệu quả sâu hơn.
1.5. Các hướng dẫn thực hành lâm sàng
1.5.1. Hiệp hội Tim Châu Âu
Bảng 1.4: Hướng dẫn của hội tim mạch châu Âu (ESC 2013) xử trí bệnh mạch vành ổn định về sử dụng nghiệm pháp gắng sức bằng thể lực hoặc bằng thuốc kết hợp với chẩn đoán hình ảnh để chẩn đoán bệnh mạch vành.
Khuyến cáo Mức độ khuyến cáo – bằng chứng | |
Khuyến cáo là nghiệm pháp chẩn đoán đầu tay để chẩn đoán nếu xác xuất tiền nhiệm trong khoảng 66 – 85% hoặc nếu I-B LVEF < 50% ở bệnh nhân không có đau thắt ngực điển hình Nên xem xét ở bệnh nhân có triệu chứng và tiền căn đã được tái thông (can thiệp mạch vành hoặc phẫu thuật bắc cầu) IIa-B |
Có thể bạn quan tâm!
-
 Hậu Quả Của Thiếu Máu Cục Bộ Trên Hoạt Động Cơ Tim
Hậu Quả Của Thiếu Máu Cục Bộ Trên Hoạt Động Cơ Tim -
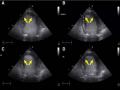
 Siêu Âm Tim Gắng Sức Với Dobutamine Có Chất Tương Phản. Hình Ảnh Cuối Thì Tâm Thu Khi Nghỉ: (A) Liều Thấp, (B) Liều Cao, (C) Và
Siêu Âm Tim Gắng Sức Với Dobutamine Có Chất Tương Phản. Hình Ảnh Cuối Thì Tâm Thu Khi Nghỉ: (A) Liều Thấp, (B) Liều Cao, (C) Và -
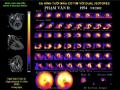
 Xạ Hình Tưới Máu Cơ Tim Kết Hợp 2 Đồng Vị: Nghỉ Tĩnh Với 201Tl Và Gắng Sức Với 99Mtc-Mibi
Xạ Hình Tưới Máu Cơ Tim Kết Hợp 2 Đồng Vị: Nghỉ Tĩnh Với 201Tl Và Gắng Sức Với 99Mtc-Mibi -
 Sơ Đồ Qui Trình Xạ Hình Tưới Máu Cơ Tim
Sơ Đồ Qui Trình Xạ Hình Tưới Máu Cơ Tim -
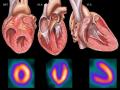
 Hình Ảnh Minh Họa Tái Tạo Các Lát Cắt Theo Trục Giải Phẫu Tim
Hình Ảnh Minh Họa Tái Tạo Các Lát Cắt Theo Trục Giải Phẫu Tim -
![Hẹp Động Mạch Vành Có Ý Nghĩa Theo Đường Kính [133], [95], [135]](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Hẹp Động Mạch Vành Có Ý Nghĩa Theo Đường Kính [133], [95], [135]
Hẹp Động Mạch Vành Có Ý Nghĩa Theo Đường Kính [133], [95], [135]
Xem toàn bộ 154 trang tài liệu này.

Sử dụng nghiệm pháp gắng sức kết hợp với chẩn đoán hình ảnh để phân tầng nguy cơ:
Được ưa chuộng hơn tuỳ vào điều kiện hệ thống và chuyên môn lâm sàng của cơ sở và được khuyến cáo với bệnh nhân có bệnh mạch vành ổn định có thay đổi mức độ triệu chứng I-B đáng kể Được khuyến cáo ở bệnh nhân có bệnh mạch vành ổn định đã biết và triệu chứng lâm sàng diễn tiến tệ hơn và nếu vị trí và mức độ lan rộng của tình trạng thiếu máu cục bộ có thể I-B ảnh hưởng lên quyết định điều trị trên lâm sàng |
“Nguồn: ESC guidelines on the management of stable coronary artery
disease, 2013”[92].
Cụ thể bệnh nhân có nguy cơ cao (diện tích thiếu máu > 10% trên SPECT) nên chỉ định chụp mạch vành và xét chỉ định tái tưới máu nếu có
Bảng 1.5: Hướng dẫn của ESC 2016 về chẩn đoán và điều trị suy tim cấp và mạn. Sử dụng nghiệm pháp gắng sức kết hợp với chẩn đoán hình ảnh:
MRI tim, siêu âm, SPECT hoặc PET nên được xem xét để đánh giá tình trạng thiếu máu cục bộ và tính sống còn cơ tim IIb-B ở bệnh nhân suy tim có bệnh mạch vành (mà phù hợp với chỉ định tái thông mạch vành) trước khi quyết định tái thông |
“Nguồn: ESC guidelines for the diagnosis and treatment of acute and chronic heart failure, 2016” [101].
Bảng 1.6: Hướng dẫn của ESC 2019 về chẩn đoán và xử trí hội chứng vành mạn.
Sử dụng xét nghiệm chẩn đoán hình ảnh để chẩn đoán trong xử trí ban đầu ở bệnh nhân nghi ngờ bệnh mạch vành.
Xét nghiệm chẩn đoán hình ảnh chức năng không xâm lấn (siêu âm tim gắng sức, MRI tim gắng sức, SPECT, PET) cho bệnh tim thiếu máu cục bộ hoặc chụp CT ĐMV được I-B khuyến cáo là xét nghiệm đầu tay để chẩn đoán bệnh mạch vành ở bệnh nhân có triệu chứng mà bệnh mạch vành gây tắc nghẽn không thể được loại trừ chỉ qua đánh giá lâm sàng |
Đánh giá nguy cơ:
Phân tầng nguy cơ, nên lựa chọn nghiệm pháp gắng sức trên chẩn đoán hình ảnh hoặc CT ĐMV (tùy vào chuyên môn và tính sẵn có tại cơ sở), hoặc thay thế bằng điện tâm đồ gắng sức (nếu bệnh nhân có thể gắng sức nhiều và điện tâm đồ cho kết I-B quả rõ ràng để diễn giải các thay đổi gợi ý thiếu máu cục bộ) được khuyến cáo ở bệnh nhân có nghi ngờ hoặc mới được chẩn đoán bệnh mạch vành |
“Nguồn: ESC guidelines for the diagnosis and management of chronic coronary syndromes, 2019” [84].
1.5.2. Trường môn Tim Hoa Kỳ
Bảng 1.7: Hướng dẫn của ACC/AHA 2012 về chẩn đoán và điều trị bệnh tim thiếu máu cục bộ ổn định
Sử dụng nghiệm pháp gắng sức kết hợp với chẩn đoán hình ảnh để chẩn đoán bệnh mạch vành:
Được khuyến cáo ở bệnh nhân có nguy cơ bệnh tim thiếu máu cục bộ trung bình – cao và điện tâm đồ không thể diễn I-B giải kết quả chính xác hoặc không có khả năng gắng sức Được khuyến cáo ở bệnh nhân có nguy cơ bệnh tim thiếu IIa-B máu cục bộ trung bình – cao |
Sử dụng nghiệm pháp gắng sức kết hợp với chẩn đoán hình ảnh để đánh giá nguy cơ:
Được khuyến cáo ở bệnh nhân có nguy cơ bệnh tim thiếu máu cục bộ trung bình – cao và điện tâm đồ không thể diễn I-B giải kết quả chính xác hoặc không có khả năng gắng sức Được khuyến cáo ở bệnh nhân có nguy cơ bệnh tim thiếu IIa-B máu cục bộ trung bình – cao Được khuyến cáo ở bệnh nhân đang được xét chỉ định tái thông mạch vành và có hẹp mạch vành chưa xác định được I-B mức độ ảnh hưởng về sinh lý |
“Nguồn: ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guidelines for the diagnosis and management of patients with stable ischemic heart disease,
2012” [49]
Bảng 1.8: Hướng dẫn của ACC/AHA 2013 về xử trí suy tim Sử dụng chẩn đoán hình ảnh tim không xâm lấn:
Để phát hiện tình trạng thiếu máu cục bộ / tính sống còn ở IIa-C bệnh nhân suy tim có bệnh mạch vành Đánh giá tính sống còn là hợp lý trước khi tái tưới máu ở IIa-B bệnh nhân suy tim có bệnh mạch vành |
“Nguồn: ACCF/AHA Guideline for the management of heart failure, 2013” [134].
1.5.3. Hiệp hội Tim Hạt Nhân Hoa Kỳ
Bảng 1.9: Hướng dẫn của ASNC 2009 về tiêu chuẩn sử dụng phù hợp của các biện pháp chẩn đoán hình ảnh hạt nhân trên tim
Để đánh giá tính sống còn / thiếu máu cục bộ:
Điểm | phù | hợp | |
Đánh giá tính sống còn ở bệnh nhân bệnh tim thiếu máu cục bộ và giảm LVEF mà phù hợp với chỉ định tái thông | 9 | ||
“Nguồn: ACCF/ASNC/ACR/AHA/ASE/SCCT/SCMR/SNM 2009
approriate use criteria for cardiac radionuclide imaging, 2009”[64]
1.6. Tình hình nghiên cứu trong nước và thế giới
1.6.1. Tình hình nghiên cứu trong nước
Nghiên cứu của tác giả Huỳnh Kim Phượng ghi nhận ưu điểm trong chẩn đoán bệnh mạch vành hẹp ≥ 50% có độ nhạy 94,59% và độ đặc hiệu 70%, giá trị tiên đoán dương và giá trị tiên đoán âm 91,3% [8]. Tuy nhiên nghiên cứu này chưa đề cập đến vấn đề đánh giá tính sống còn cơ tim.
Trong báo cáo của tác giả Trần Song Toàn và cs. tại đại hội Tim Mạch toàn quốc 2014, kết quả nghiên cứu ghi nhận 65 bệnh nhân nhồi máu cơ tim cấp có diện tích vùng cơ tim còn sống trung bình là 76,7% và có 7 trường hợp không ghi nhận có sẹo (10,8%) [12]. Tuy nhiên đây là nghiên cứu trên đối tượng hội chứng vành cấp.
Trong báo cáo luận án tiến sĩ Y học của tác giả Lê Mạnh Hà, bệnh viện Trung ương Quân đội 108 về đề tài: “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và hình ảnh xạ hình SPECT tưới máu cơ tim ở bệnh nhân sau tái tưới máu động mạch vành” ngày 07/10/2020, tác giả đã nghiên cứu 106 bệnh nhân sau tái tưới máu đông mạch vành gồm 85 bệnh nhân sau can thiệp mạch vành qua da và 21 bệnh nhân sau phẫu thuật bắt cầu nối chủ vành và đã cho thấy 13,2% số bệnh nhân có kết quả XHTMCT trở về bình thường, không còn biểu hiện các tổn thương thiếu máu cơ tim, 70,8% số bệnh nhân chỉ có tổn thương thiếu máu ở vị trí tương ứng so với trước tái tưới máu động mạch vành và 14,2% số bệnh nhân xuất hiện thêm tổn thương tưới máu mới so với trước khi can thiệp tái tưới máu động mạch vành. Độ rộng thiếu máu cơ tim trên XHTMCT pha gắng sức sau can thiệp tái tưới máu động mạch vành giảm có ý nghĩa thống kê so với trước khi can thiệp tái tưới máu động mạch vành (p < 0,01). Sau can thiệp tái tưới máu động mạch vành, trung bình % tổng khác biệt chỉ số hấp thu phóng xạ (SDS) tương đương biểu hiện thiếu máu là 5,5 ± 6,0, giảm có ý nghĩa thống kê so với trước tái tưới máu động mạch vành là 8,7 ± 6,8 (p <0,001). Tác giả đã khuyến nghị những bệnh nhân sau tái tưới máu động mạch vành có biểu hiện nghi ngờ thiếu máu cục bộ cơ tim (đau ngực, mệt mỏi, thở nông, biến đổi điện tim nghi ngờ thiếu máu cơ tim) nên được XHTMCT để phân tầng nguy cơ, định hướng điều trị và những bệnh nhân sau tái tưới máu động mạch vành có độ rộng thiếu máu khi gắng sức ≥ 10% cơ tim thất trái và hiệu số độ rộng SDS sau và trước tái tưới máu động
mạch vành ≥ 5% biểu hiện nguy cơ biến cố tim mạch cao nên được theo dõi chặt chẽ, điều trị tích cực[2].
1.6.2. Tình hình nghiên cứu thế giới
Đã có nhiều nghiên cứu đánh giá sống còn cơ tim bằng các kỹ thuật ghi hình trong Y học hạt nhân trên thế giới. Nghiên cứu của Hachamovitch và cs. công bố trên tạp chí tim mạch Châu Âu 2011 về ảnh hưởng của thiếu máu cơ tim và sẹo cơ tim về lợi ích điều trị từ tái tưới máu cơ tim so với điều trị nội khoa. Nghiên cứu đã có 13.969 bệnh nhân được thực hiện XHTMCT 2 pha. Trong XHTMCT nghỉ tĩnh, bệnh nhân được tiêm thuốc phóng xạ 201Tl (3-4,5 mCi tùy theo cân nặng) và xạ hình sau tiêm 15-20 phút. Trong XHTMCT gắng sức, bệnh nhân được gắng sức thể lực theo qui trình Bruce hoặc dùng thuốc Adenosine và được tiêm 25-40 mCi 99mTc-MIBI. Thời gian theo dõi trung bình 7 năm. Kết quả cho thấy, bệnh nhân có thiếu máu cơ tim đáng kể và không có sẹo cơ tim lớn thì can thiệp tái tưới máu mang lại ích lợi sống còn. Ngược lại, nếu vùng thiếu máu cơ tim nhỏ thì điều trị nội khoa mang lại ích lợi hơn so với can thiệp tái tưới máu sớm [63].
Nghiên cứu của Angelidis năm 2017 tổng hợp về vai trò của XHTMCT ở bệnh nhân suy tim, trong đó khảo sát tử suất và bệnh suất chung thì bệnh tim thiếu máu cục bộ là nguyên nhân hàng đầu gây suy tim và sử dụng kỹ thuật y học hạt nhân để khảo sát chiếm vai trò quan trọng trong đánh giá suy tim. SPECT bằng 201Tl hoặc 99mTc có giá trị trong đánh giá tưới máu cơ tim, đánh giá sống còn, cho chất lượng hình ảnh cao và khả năng phân tích định lượng chính xác [18].
Nghiên cứu của tác giả Sharir và cs năm 2021 đánh giá ảnh hưởng tiên lượng của can thiệp mạch vành ở bệnh nhân bệnh mạch vành ổn định đã xạ hình SPECT tưới máu cơ tim. Nghiên cứu này tổng hợp 47.894 bệnh nhân có thời gian theo dõi trung bình 4 năm, kết quả cho thấy 7.973 bệnh nhân có tỉ lệ



![Hẹp Động Mạch Vành Có Ý Nghĩa Theo Đường Kính [133], [95], [135]](https://tailieuthamkhao.com/uploads/2024/05/12/vai-tro-cua-xa-hinh-tuoi-mau-co-tim-bang-ky-thuat-spect-ct-trong-danh-gia-tinh-9-120x90.jpg)