KẾT LUẬN
Qua kết quả nghiên cứu lâm sàng trên 66 BN bị chấn thương CSC thấp do cơ chế cúi - căng - xoay được điều trị bằng phẫu thuật Bohlman cải tiến, theo dõi trung bình 30 tháng, đồng thời với kết quả thử nghiệm la-bô chúng tôi rút ra kết luận như sau:
1. XÁC ĐỊNH CỠ CHỈ THÉP PHÙ HỢP CSC THẤP, ĐỘ VỮNG CỦA PHẪU THUẬT BOHLMAN CẢI TIẾN.
Kết quả lâm sàng và kết quả thử nghiệm la-bô:
Chỉ thép cỡ 0,6mm và 0,7mm là chỉ phù hợp để KHX cột sống cổ thấp nhất, vì loại chỉ này bền chắc chịu nổi lực căng trên 17 kgf (lực căng tối thiểu gây di lệch thứ phát), và lực mỏi 23 400 – 43000 lần, đồng thời mềm mại, dễ thao tác.
Chỉ 0,4mm và 0,5mm không bền, không chịu nổi lực căng đến 17kgf, không thích hợp để KHX cột sống cổ thấp.
Kết quả nghiên cứu lâm sàng với 66 trường hợp KHX bằng chỉ cỡ 0,6mm và 0,7mm thì không có trường hợp nào đứt chỉ hay giãn chỉ. Trái lại, với 38 trường hợp KHX bằng cỡ chỉ 0,4mm và 0,6mm của V.V.Sĩ (2000), có 1 BN đứt chỉ và 2 BN giãn chỉ gây di lệch thứ phát.
Kết quả thực nghiệm trên xác, độ vững của phẫu thuật Bohlman cải tiến là tốt so với KHX mỏm khớp và KHX thân đốt. Khi tác động lực gập 18kg lên CSC thấp làm toác khoảng liên bản sống 5mm (đối với KHX mỏm khớp là 3mm và KHX thân đốt là 9mm).
Có thể bạn quan tâm!
-
![Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”
Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương” -
 Diễn Biến Phục Hồi Thần Kinh Chi Trên Ở Lần Khám Cuối Cùng.
Diễn Biến Phục Hồi Thần Kinh Chi Trên Ở Lần Khám Cuối Cùng. -
 Thời Gian Mổ (Tính Từ Lúc Rạch Da Đến Khâu Da Xong).
Thời Gian Mổ (Tính Từ Lúc Rạch Da Đến Khâu Da Xong). -
 Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 21
Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 21 -
 Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 22
Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 22 -
 Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 23
Điều trị chấn thương cột sống thấp cơ chế cúi - căng - xoay bằng phẫu thuật Bohlman cải tiến - 23
Xem toàn bộ 201 trang tài liệu này.
2. ĐẶC ĐIỂM TỔN THƯƠNG DO CƠ CHẾ CÚI - CĂNG - XOAY VÀ KẾT QUẢ ĐIỀU TRỊ BẰNG PHẪU THUẬT BOHLMAN CẢI TIẾN
![]() Cơ chế cúi - căng - xoay chủ yếu gây tổn thương cột sau làm mất vững cột sống, các thương tổn gồm:
Cơ chế cúi - căng - xoay chủ yếu gây tổn thương cột sau làm mất vững cột sống, các thương tổn gồm:

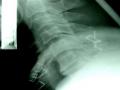
Cột sau: 100% tổn thương D/C trên gai, liên gai; 87,8% tổn thương D/C vàng; 90,3% tổn thương bao khớp. Gãy mỏm khớp, mỏm gai, bản sống 2% - 3%.
Cột trước ít bị tổn thương hơn, không có BN nào gãy thân đốt.
Từ các tổn thương giải phẫu này tạo 4 loại thương tổn sau: trật và gãy trật 2 mỏm khớp 50% (27/66). Trật và gãy trật 1 mỏm khớp 26% (17/66). Bán trật 2 mỏm khớp 12% (8/66). Bong gân nặng CSC thấp 21% (14/66).
![]() Do đặc điểm tổn thương, chủ yếu là tổn thương các dây chằng phía sau làm mất vững cột sống. Phẫu thuật Bohlman cải tiến sử dụng đường mổ phía sau để tái tạo sự vững chắc cột sau cho 66 BN, với thời gian theo dõi trung bình là 30 tháng, thu được kết quả sau:
Do đặc điểm tổn thương, chủ yếu là tổn thương các dây chằng phía sau làm mất vững cột sống. Phẫu thuật Bohlman cải tiến sử dụng đường mổ phía sau để tái tạo sự vững chắc cột sau cho 66 BN, với thời gian theo dõi trung bình là 30 tháng, thu được kết quả sau:
Về phương pháp mổ đơn giản với thời gian mổ trung bình là 92,7 phút, ngắn nhất so với các phương pháp khác. Lượng máu mất cũng ít nhất, trung bình 170ml.
Phương pháp mổ an toàn, do không có mạch máu, thần kinh quan trọng nào nằm trên phẫu trường. Với 29 trường hợp không liệt, sau mổ vẫn không liệt. Không trường hợp nào bị tổn thương mạch máu hay màng cứng, không có biến chứng quan trọng. Chỉ có 1 BN liệt nặng hơn sau mổ (1,5%), nhưng sau đó phục hồi như cũ.
Kết quả nghiên cứu lâm sàng cũng chứng tỏ tính hiệu quả của phương pháp mổ:
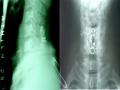
- Di lệch trước mổ trung bình từ 5mm, sau mổ còn 0,3mm, và duy trì rất tốt suốt thời gian theo dõi chỉ tăng thêm 0,1mm.
- Độ gập góc cũng được sửa tốt, trung bình 14,7 0 còn -1,6 0 sau mổ, khả năng
duy trì cũng tốt, suốt thời gian theo dõi chỉ tăng thêm 1,10. Tức là vẫn duy trì được độ ưỡn CSC thấp.
- Sự cố định vững chắc tạo điều kiện liền xương tốt, tỷ lệ liền xương 100%, và chống đau cổ mãn tính với VAS là 0,1 ± 0,4 (p < 0,01).
- Phẫu thuật đã giúp hạ được tỉ lệ tử vong và tăng tỉ lệ phục hồi thần kinh lên 89%.
Đặc biệt, phẫu thuật Bohlman cải tiến là 1 phương pháp tiết kiệm. Giảm trên
15.000.000 VNĐ cho mỗi trường hợp mổ.
KIẾN NGHỊ
Xây dựng tiêu chuẩn đánh giá kết quả điều trị
Qua nghiên cứu và tham khảo nhiều y văn trong và ngoài nước, chúng tôi chưa thấy một bảng đánh giá tổng quát nào khả dĩ để làm chuẩn đánh giá kết quả điều trị và tiện so sánh giữa các nghiên cứu. Do đó, chúng tôi kiến nghị một bảng đánh giá kết quả như sau:
![]()
Rất tốt:
Liền xương ghép độ I. Không biến chứng.
Phục hồi thần kinh ≥ 2 độ Frankel, hoặc Fr D lên E.
Tốt:
Liền xương ghép độ II.
Phục hồi thần kinh 1 độ Frankel. Tồn tại 1 biến chứng nhẹ.
Thỉnh thoảng mỏi cổ.
![]()
Trung bình:
Liền xương ghép độ III. Không phục hồi thần kinh.
Di lệch trước sau < 3,5mm hoặc/và gập góc thứ phát < 110.
Tồn tại vài biến chứng nhẹ.
![]()
Xấu:
Không liền xương, hoặc biến chứng nặng.
Di lệch trước sau ≥ 3,5mm hoặc/và gập góc thứ phát ≥ 110
Tổn thương thần kinh nặng thêm.
Tinh thần sa sút trầm trọng / ý định tự tử.
![]() Tiêu chuẩn xếp loại đánh giá
Tiêu chuẩn xếp loại đánh giá
Khi có ≥ 2 tiêu chuẩn, hoặc cộng tỷ lệ % từng mục rồi chia cho số mục ta có tỷ lệ của từng loại.
Về liền xương: đánh giá sau 3 – 6 tháng.
Về phục hồi thần kinh đánh giá từ 6 tháng trở lên.
Thời gian theo dõi trung bình 12 tháng trở lên
THEO TIÊU CHUẨN ĐÁNH GIÁ NÀY, KẾT QUẢ LÔ NGHIÊN CỨU CỦA CHÚNG TÔI NHƯ SAU:
![]()
Rất tốt: 63,25%
Liền xương ghép độ I (82%). Không biến chứng.
Phục hồi thần kinh ≥ 2 độ Frankel, hoặc Fr D lên E (44,5%).
![]()
Tốt: 24%
Liền xương ghép độ II (18%).
Phục hồi thần kinh 1 độ Frankel (44,5%). Tồn tại 1 biến chứng nhẹ (19,5%).
Thỉnh thoảng mỏi cổ (14%).
![]()
Trung bình: 10,6%
Liền xương ghép độ III (0%).
Di lệch trước sau < 3,5mm hoặc/và gập góc thứ phát < 110. Không phục hồi thần kinh (11%).
Tồn tại ≥ 2 biến chứng (9%).
![]()
Xấu: 1,5%
Không liền xương, biến chứng nặng (0%).
Di lệch trước sau > 3,5mm hoặc/và gập góc thứ phát ≥ 110 (0%) Tổn thương thần kinh nặng thêm (1,5%).
Tinh thần sa sút trầm trọng / ý định tự tử (0%).
NHỮNG CÔNG TRÌNH NGHIÊN CỨU LIÊN QUAN ĐẾN LUẬN ÁN ĐÃ ĐƯỢC CÔNG BỐ
1. Võ Văn Sĩ (2011), “Nghiên cứu độ bền chỉ hợp kim 316L để điều trị trật và gãy trật cột sống cổ thấp” Tạp chí Y Học Thực Hành, (11), tr.32-34.
2. Võ Văn Sĩ (2012), “Tái tạo sự vững chắc phía sau của cột sống cổ thấp bằng phẫu thuật Bohlman cải tiến” Tạp chí Y Học Thực Hành, (12), (855), tr.28-32.
3. Võ Văn Sĩ (2000), “Điều trị gãy trật cột sống cổ thấp C3-C7 bằng phương pháp mổ nắn-néo ép-hàn xương lối sau” Tạp chí Y học TP. Hồ Chí Minh, Tập 4(4), tr. 75-81.
TÀI LIỆU THAM KHẢO
TIẾNG VIỆT
1.Hoàng Đình Cầu (1976), Từ điển Y Dược Pháp-Việt. Nhà xuất bản Y Học. 2.Nguyễn Văn Cự (1989), "Điều trị 100 trường hợp tổn thương cột sống cổ". Kỉ yếu
công trình nghiên cứu khoa học trong chuyên khoa phẫu thuật thần kinh về tổn thương cột sống, tr. 5-13.
3.Cao Minh Châu (2002), "Phục hồi chức năng cho bệnh nhân chấn thương tủy sống", Vật lý trị liệu phục hồi chức năng. NXB Y Học Hà Nội, tr. 615-649.
4.Đỗ Văn Dũng (2008), "Cách tính cỡ mẫu", Phương pháp nghiên cứu khoa học và phân tích thống kê với phần mềm Stata 10.0, tr. 79-84.
5.Lê Ngọc Dũng (1998), "Chấn thương tủy sống tại Bệnh viện Đà Nẵng". Tạp chí y học VN, Phẫu thuật thần kinh, 6,7,8, tr. 53-57.
6.Trương Thiết Dũng (2005), "Điều trị gãy trật cột sống cổ thấp bằng phẫu thuật", Luận văn chuyên khoa II ngoại thần kinh. Đại học Y Dược thành phố Hồ Chí Minh, tr. 53-77.
7.Vũ Hùng Liên (2004), "Phẫu thuật cắt thân đốt sống cổ giữa và thấp bị vỡ chèn ép tủy và ghép xương tự thân có dùng nẹp vít". Kỉ yếu hội nghị ngoại Thần Kinh toàn quốc, tr. 18-25.
8.Nguyễn Quang Long (1976), Kỹ thuật điều trị gãy xương theo Boehler, Tập I, tr.
195-301.
9.Lê Phúc (1983), "Nghiên cứu tai biến và biến chứng trong phẫu thuật điều trị bệnh lao xương sống", Luận văn tốt nghiệp BS chuyên khoa cấp I, tr. 21-28.
10.Nguyễn Quang Quyền (1986), "Các xương và khớp của thân", Bài giảng giải phẫu học. Nhà xuất bản Y Học. Tập 2, tr. 22-36
11.Nguyễn Quang Quyền (1997), Atlas Giải phẫu người theo Frank H Netter. Nhà xuất bản Y học, tr. 162.
12.Võ Văn Sĩ (2011), "Tái tạo sự vững chắc phía sau của cột sống cổ thấp bằng phẫu thuật Bohlman cải tiến". Y học thực hành số 12 (Bộ Y Tế), tr. 68-71.
13.Võ Văn Sĩ (2000), "Điều trị gãy trật cột sống C3-C7 bằng phương pháp mổ "nắn-néo ép-hàn xương" lối sau", Luận văn chuyên khoa II. Đại học Y Dược TP. Hồ Chí Minh, tr. 65-81.
14.Võ Văn Sĩ (2000), "Điều trị gãy trật cột sống cổ C3 -C7 bằng phương pháp mổ nắn, néo ép, hàn xương lối sau". Y học thành phố Hồ Chí Minh, (4), tr. 75- 87.
15.Võ Văn Thành (1984), "Chẩn đoán và điều trị hội chứng phong bế giao cảm cổ trong chấn thương cột sống cổ kèm liệt", Sinh hoạt khoa học kỹ thuật BV Bình Dân. Tập 4, tr. 65-71.
16.Võ Văn Thành (1994), Phân loại chấn thương cột sống cổ C3 -C7 mới theo Argenson,1, tr. 5-45.
17.Võ Văn Thành (1985), "Điều trị gãy và gãy trật cột sống cổ kín do chấn thương trong 10 năm tại BV Bình Dân", Sinh hoạt khoa học Kỹ thuật BV Bình Dân. Tập 4, tr. 74-87.
18.Võ Văn Thành (1997), "Vài thông tin dịch tễ học trong chấn thương cột sống cổ", Công trình nghiên cứu khoa học, Trường Đại học Y Dược TP HCM,tr. 65-78.
19.Võ Văn Thành (2011), "Một chặng đường phát triển của ngành cột sống (1970- 1988)", Lịch sử hình thành và phát triển ngành cột sống TP. Hồ Chí Minh, Việt Nam, tr. 7-19.
20.Võ Văn Thành (2003), "Chấn thương cột sống cổ và tủy sống cổ", Bệnh học Phẫu Thuật Thần Kinh, Nhà xuất bản Y Học, tr. 284-330.
21.Hà Kim Trung (1998), "Điều trị chấn thương CSC dưới bằng phẫu thuật qua đường cổ trước". Tạp chí y học VN, Phẫu thuật thần kinh, 6,7,8, tr. 58-61.
22.Lê Xuân Trung (1997), "Chấn thương và vết thương sọ não ở trẻ em và người trưởng thành", Bệnh học ngoại thần kinh. Tập I, tr. 167-170.
TIẾNG ANH
23.AEBI M. and Nazarian S. (1987), "Classification of injuries of the cervical spine". Orthopaede. (16), pp. 27-36.
24.Allen B. J., et al. (1982), "A mechanistic classification of closed, indirect fractures and dislocation of the lower cervical spine". Spine. (7), pp. 1-27.
25.Allen S. E (1987), "Spinal anatomy and surgical approaches". Campbell operative orthopaedics. (4), pp. 3091 -3097
26.Anderson A. P (1998), "Lower cervical spine", Skeletal trauma. 1, pp. 908. 27.Anderson A. P (1998), "Spinal cord injury and lower cervical spine injuries",
Spine. 16, pp. 295-330
28.Anderson A. P. and Bradford M. H (1991), "Posterior cervical arthrodesis with
A.O reconstruction plates and bone graft". The Spine. 16(3), pp. 71-80 29.Apfelbaum L. R (1994), "Ventral and Upper cervical spine fixation techniques",
Spinal instrumentation. pp. 63-94.
30.Bailey R.W. and Badgley C.E. (1960), "Stabilization of cervical spine by anterior fusion". JBJS. (5), pp. 565-599.
31.Ball A. P (1994), "Dorsal cervical spine fixation technique", Spinal instrumentation. pp. 97- 107.
32.Bennett G (1964), "History", Injuries of the spine. 1, pp. 1-56.
33.Benzel C. E (1994), "History of spinal Instrumentation", Spinal instrument. pp.
3-18.
34.Benzel C. E (1995), "Stability and instability of the spine", Biomechanics of spine stabilization. 3, pp. 25-38.
35.Benzel C. E (1995), "Physical principles and Kinematics", Biomechanics of spine stabilization. 2, pp. 17-23.

![Diễn Biến Góc Gù Của Phẫu Thuật Lối Trước Và Nẹp Vít Khối Bên Lối Sau Nguồn: Trương Thiết Dũng [6], Góc Gù Sau Mổ “Dương”](https://tailieuthamkhao.com/uploads/2024/04/01/dieu-tri-chan-thuong-cot-song-thap-co-che-cui-cang-xoay-bang-phau-17-120x90.jpg)