xuất kháng thể tại chỗ và toàn thân kém, chưa có hệ thống miễn dịch đặc hiệu làm cho trẻ dễ bị mắc nhiễm trùng đường hô hấp.
1.1.3. Cơ chế miễn dịch bảo vệ đường hô hấp
Vi sinh vật gây bệnh xâm nhập vào cơ thể qua đường hô hấp, chúng gặp phải hệ thống bảo vệ đường hô hấp gồm:
1.1.3.1. Hàng rào niêm mạc:
Lớp màng nhầy của niêm mạc đường hô hấp ngăn cản vi sinh vật bám và xâm nhập.
Các vi nhung mao đường hô hấp luôn luôn rung động, tạo ra những lớp sóng từ dưới lên trên, đẩy vi sinh vật ra ngoài nhờ phản xạ ho và hắt hơi, ngăn cản một phần vi sinh vật xâm nhập vào đường hô hấp dưới.
Sự cạnh tranh giữa các vi sinh vật sống cộng sinh ở đường hô hấp trên và các vi sinh vật gây bệnh xâm nhập. Vi sinh vật sống cộng sinh, chiếm mất vị trí bám (receptor) của vi sinh vật gây bệnh, nên vi sinh vật gây bệnh không bám được vào các receptor đặc hiệu.
IgA có ở niêm mạc của đường hô hấp trên, sẽ kết hợp đặc hiệu với các kháng nguyên của vi sinh vật gây bệnh, làm cho chúng không xâm nhập được vào tế bào đường hô hấp để nhân lên và gây bệnh.
1.1.3.2. Các tế bào thực bào:
Đại thực bào, hệ thống võng nội mô bắt và tiêu diệt các vi sinh vật xâm nhập vào cơ thể qua con đường hô hấp.
Tế bào NK (natural killer) là tế bào lympho ngoại vi, có tác dụng tiêu diệt các tế bào đích.
Các tế bào lympho TC có tác dụng tiêu diệt tế bào đích như tế bào nhiễm virut, TCD8 ức chế hoạt động của các tế bào lympho khác ở dạng biệt hóa.
Ngoài ra, các tế bào lympho khác như T hỗ trợ hay TCD4 với chức năng điều hòa miễn dịch, nên có vai trò rất quan trọng trong cơ thể chống lại các bệnh nhiễm trùng.
1.1.3.3. Các yếu tố thể dịch:
Kháng thể tham gia bảo vệ, chống lại vi sinh vật gây bệnh, xâm nhập vào cơ thể qua con đường hô hấp, theo cơ chế bảo vệ đặc hiệu.
Bổ thể được hoạt hóa theo con đường cổ điển (phức hợp miễn dịch) hoặc theo con đường tắt (không cần phức hợp miễn dịch), có tác dụng chống lại các bệnh nhiễm trùng.
Interferon "IFN" là yếu tố chống nhiễm trùng không đặc hiệu; có tác dụng ngăn cản sự nhân lên của virut như IFN alpha và beta.
Khi nắp thanh quản đóng lại là ranh giới giữa đường hô hấp trên và đường hô hấp dưới.
1.2. Các căn nguyên gây nhiễm trùng hô hấp cấp tính ở trẻ em [8],[2].
1.2.1. Các căn nguyên gây nhiễm trùng hô hấp cấp tính ở trẻ em
Căn nguyên gây nhiễm trùng hô hấp cấp tính ở trẻ em có tới 300 loài vi khuẩn,virus khác nhau có khả năng gây bệnh.
* Tác nhân virus: Đa số các trường hợpnhiễm trùng hô hấp cấp tính ở trẻ em là do virus (60-70%) vì: Phần lớn các virus có ái lực với đường hô hấp, khả năng lây lan của virus dễ dàng, tỉ lệ người lành mang virus cao, khả năng miễn dịch của trẻ với virus có thể chưa có hoặc yếu.
Các tác nhân virus thường gặp là: Cúm A, cúm B, Virus hô hấp hợp bào (RSV- Respiratory syncytial virus), các Adenovirus....
* Tác nhân vi khuẩn: nhiễm trùng hô hấp cấp tính do vi khuẩn phụ thuộc vào địa dư, lứa tuổi, trình độ văn hóa và kinh tế.
+ Các loại vi khuẩn thường gặp trong nhiễm trùng cộng đồng: Heamophilus influenzae, Streptococcus pneumoniae, Moracellacatarrhalis, Staphylococcus aureus, Klebsiella pneumoniae.
+ Các loại vi khuẩn thường gặp trong nhiễm trùng bệnh viện: S. aureus, P. aeruginosa, Các trực khuẩn Gram âm dễ mọc khác, Klebsiella pneumoniae, các Enterobacteriaceae khác.
1.2.2. Klebsiella trong NKHHCT
Chi Klebsiella thuộc bộ Klebsiellae, là thành viên của họ vi khuẩn đường ruột Enterobacteriaceae do nhà vi sinh học người Đức - Edwin Klebs tìm ra năm 1980. Chi Klebsiella gồm các loài: K. pneumoniae, K. oytoca, K. oaenae, K. panticola, K.onithicrocytica, K.rhinosclersmatis, K.terrigena
K. pneumoniae là loài quan trọng thường gặp trong nhiễm khuẩn bệnh viện.
Là loài vi khuẩn thường gặp nhất gây bệnh ở những bệnh nhân nằm viện kéo dài, là căn nguyên vi khuẩn gây nhiễm khuẩn đường hô hấp dưới ở những bệnh nhân nằm viện có thiếu hụt miễn dịch như trẻ nhỏ, người có tuổi, những người bị bệnh đường hô hấp. Nhiễm khuẩn do Klebsiella spp. trong cộng đồng thường liên quan tới những người miễn dịch kém gặp trong nhiễm khuẩn hô hấp cấp tính (NKHHCT), nhiễm khuẩn tiết niệu, nhiễm khuẩn huyết… Những báo cáo về bùng phát nhiễm khuẩn bệnh viện do nhiễm khuẩn Klebsiella spp. kháng với nhiều kháng sinh ở trẻ nhỏ và là nguyên nhân lan truyền kháng thuốc qua plasmid [7],[40],[64],[118].
Đặc điểm sinh học
- Hình thể: Klebsiella spp. là trực khuẩn gram âm to, hoặc cầu trực khuẩn, dài 1 - 2 m, rộng 0,5 - 1,5 m có thể bắt màu đậm hai đầu, có vỏ, không di động. Ở dạng khuẩn lạc R, có thể có hình trực khuẩn to, dài từ 3 - 5 m.
- Nuôi cấy: Klebsiella spp. mọc dễ dàng trên môi trường nuôi cấy thông thường, lên men các loại đường, không tạo Indol không hủy gelatin, phân hủy urê chậm, tạo hơi và không tạo H2S.
- Đề kháng: giống như các vi khuẩn đường ruột khác, chúng dễ bị các hoá chất
khử trùng diệt nhưng có khả năng tồn tại lâu ở ngoại cảnh (nước, đất).
- Kháng nguyên và phân loại: Klebsiella spp. ngoài kháng nguyên O còn có kháng nguyên K. Tính đặc hiệu kháng nguyên vỏ này do bản chất polisacarit của vỏ quyết định. Kháng nguyên K mang tính chất đặc hiệu týp (77 týp). Týp 1 và 2 hay gặp nhất, kháng nguyên O có 9 týp và ít được dùng để phân loại.
Khả năng gây bệnh:
Klebsiella spp. có thể gây tổn thương ở hầu hết các cơ quan của cơ thể : viêm xoang ,viêm họng , viêm màng não, viêm phúc mạc,...đáng chú ý là trẻ em có thể bị viêm ruột do loài vi khuẩn này. Nó là căn nguyên quan trọng gây nhiễm khuẩn hô hấp, nhiễm khuẩn tiết niệu, nhiễm khuẩn huyết và nhiễm khuẩn mô mềm ở nhiễm khuẩn bệnh viện. Klebsiella spp. lan rộng và nhanh trong môi trường bệnh viện qua tay nhân viên y tế và đường tiêu hoá [19], [30],[ 92],[101].
Dịch tễ học [30],[96]
Klebsiella spp. tồn tại trong tự nhiên và trong cơ thể người như hầu họng, đường tiêu hóa, các mô mềm..., gây bệnh khi có cơ hội (gây bệnh ở những người suy giảm miễn dịch, có can thiệp thủ thuật y tế như đặt nội khí quản thở máy hay dùng kháng sinh kéo dài)
Nhiễm khuẩn do K.pneumoniae và K. oxytoka thường gặp nhất ở người. Chúng thường lan truyền qua chăm sóc y tế và qua đường tiêu hóa, có thể lan truyền nhanh chóng và gây bùng phát dịch trong bệnh viện.
Nhiễm khuẩn hô hấp do Klebsiella gây viêm, hoại tử và xuất huyết trong nhu mô. Thường gặp ở những người nghiện rượu, tiểu đường, bệnh phổi mãn tính và đặc biệt là trẻ sơ sinh và sơ sinh non yếu.
Sử dụng kháng sinh rộng rãi trong các bệnh nhân nằm viện đã dẫn đến khả năng gia tăng các chủng Klebsiella mang gen kháng kháng sinh đặc biệt là các chủng có men β-lactamase phổ rộng đề kháng cao với nhiều loại kháng sinh. Hầu hết dịch bùng phát do lan truyền gen kháng ở những chủng Klebsiella gây nhiễm khuẩn hô hấp, tiết niệu và mô mềm, ngoài ra các can thiệp thủ thuật và chăm sóc ở các khoa hồi sức cấp cứu làm gia tăng và lây lan các chủng Klebsiella kháng thuốc [115], [117].
-Tần xuất gây bệnh: Klebsiella có vai trò lớn trong nhiễm trùng ở trẻ em. Chiếm 8% các nhiễm trùng của bệnh viện. 14% nhiễm khuẩn huyết nguyên phát do Klebsiella là nguyên nhân đứng thứ 2 sau E.coli. Nhiễm trùng đường hô hấp và tiết niệu chiếm ưu thế.
Trong số 145 báo cáo bùng phát nhiễm trùng bệnh viện từ 1983- 1991 có 13 báo cáo được quy kết là do Klesiella. Các trung tâm kiểm soát dịch bệnh và phòng chống chủng Klesiella cho thấy có 3% nguyên nhân bùng phát dịch bệnh do Klesiella.
Một cuộc điều tra Klesiella pneumoniae carbamenemase (KPC) ở những bệnh nhân nhiễm khuẩn đường ruột trong năm 2011 thấy sự lan truyền rộng rãi KPC trong 4 huyện liền kề ở Ấn Độ trong 1 năm. Hướng dẫn kiểm soát chăm sóc trong bệnh viện và giáo dục vô khuẩn trong các thiết bị chăm sóc sức khỏe là rất quan trọng trong kiểm soát KPC [30], [42].
+ Ở quốc tế:
Bùng phát nhiễm khuẩn huyết ở trẻ sơ sinh trên khắp thế giới, nhiễm trùng khác do Klesiella. cũng gặp trên toàn thế giới. Thường gặp ở các khu vực Đông Âu, Nam Á, Trung Phi và châu Mỹ la tinh.
- Tuổi:+ Nhiễm khuẩn Klesiella. mắc phải ở cộng đồng là người già, trung niên với bệnh mãn tính, người nghiện rượu.
+ Nhiễm khuẩn bệnh viện với cả trẻ em và người lớn, xuất hiện nhiều hơn ở trẻ đẻ non và những bệnh sơ sinh nằm hồi sức cấp cứu, bệnh nhân suy giảm miễn dịch....
1.3. Phương pháp chẩn đoán vi sinh trong nhiễm khuẩn hô hấp cấp tính
1.3.1. Phương pháp thông thường[ 2]
Bệnh phẩm : đờm, dịch nội khí quản,dịch rửa phế quản, dịch hút đờm trên khí quản qua đường mũi
Xác định căn nguyên vi khuẩn:
Bảng 1.1. Thang điểm bartlett dùng đánh giá mẫu bệnh phẩm đường hô hấp
Điểm | |
Mẫu đờm | |
10 - 25 bạch cầu | +1 |
> 25 bạch cầu | +2 |
nhầy, mủ, mủ nhầy | +1 |
10 - 25 tế bào vẩy | -1 |
Có thể bạn quan tâm!
-
 Tỷ lệ nhiễm và mang gen kháng Cephalosporin thế hệ 3 và Quinolon của các chủng Klebsiella gây nhiễm khuẩn hô hấp phân lập tại Bệnh viện Nhi Trung ương, 2009 - 2010 - 1
Tỷ lệ nhiễm và mang gen kháng Cephalosporin thế hệ 3 và Quinolon của các chủng Klebsiella gây nhiễm khuẩn hô hấp phân lập tại Bệnh viện Nhi Trung ương, 2009 - 2010 - 1 -
 Các Yếu Tố Làm Cho Vi Khuẩn Không Chịu Tác Dụng Của Thuốc Kháng Sinh
Các Yếu Tố Làm Cho Vi Khuẩn Không Chịu Tác Dụng Của Thuốc Kháng Sinh -
 Đề Kháng Thu Được Không Do Sinh Ra Enzym -Lactamase
Đề Kháng Thu Được Không Do Sinh Ra Enzym -Lactamase -
 Phát Hiện Các Đột Biến 158Delag, 5382Insc Và 6174Delt Bằng Real-Time Pcr (Scort Và Cs, 2006).
Phát Hiện Các Đột Biến 158Delag, 5382Insc Và 6174Delt Bằng Real-Time Pcr (Scort Và Cs, 2006).
Xem toàn bộ 134 trang tài liệu này.
-2 | |
Mẫu đờm hút qua mũi, nội soi phế quản | |
10 - 25 bạch cầu | +1 |
> 25 bạch cầu | +2 |
tế bào trụ | +1 |
10 - 25 tế bào vẩy | -1 |
> 25 tế bào vẩy | -2 |
Nhuộm Gram
Rửa đờm lẫn nhiều nước bọt với 5ml nước muối sinh lý
Đờm không rửa nếu không có nước bọt
Ly tâm lấy cặn từ dịch nội khí quản,dịch rửa phế quản, dịch hút đờm trên khí quản qua đường mũi
Đờm
Cấy: thạch máu, sôcôla, Maconkey và môi trường chọn lọc nếu có
Yêu cầu lấy lại mẫu không nuôi cấy
![]()
![]()
Điểm bartlett>2
Điểm bartlett≥0
Quan sát Kính hiển vi x 100 đánh giá mẫu = thang điểm Bartllett
D0
Điểm bartlett=1
Định danh sơ bộ
Chọn vi khuẩn đích trên môi trường cấy
Cấy tăng sinh (18- 24)
Định danh
Kháng sinh đồ
D1
D2
Kết quả trung cuộc
*Sơ đồ 1.1. Sơ đồ nuôi cấy, phân lập và xác định căn nguyên vi khuẩn theo phương pháp thông thường
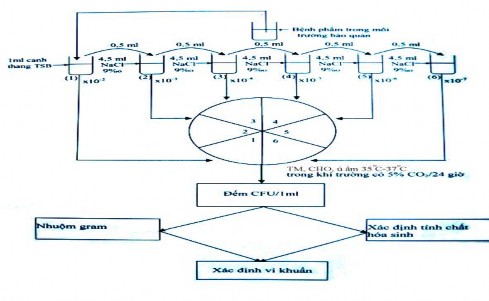
1.3.2. Phương pháp cấy đếm
Bệnh phẩm
Mẫu bệnh phẩm để xác định căn nguyên gây NTHHCT ở trẻ em được lấy là bệnh phẩm họng hoặc dịch tỵ hầu cho đường hô hấp trên; Là đờm, dịch phế quản cho đường hô hấp dưới. Cách lấy và vận chuyển mẫu bệnh phẩm được thực hiện theo thường quy của Tổ chức Y tế thế giới (WHO).
Xác định căn nguyên vi khuẩn
Nuôi cấy, phân lập, xác định căn nguyên vi khuẩn:
Thực hiện theo thường quy của WHO và Viện Y học Nhiệt đới thuộc đại học Nagasaki- Nhật Bản[7], [17], [59], [79], [93], [116].
* Sơ đồ nuôi cấy, phân lập và xác định căn nguyên vi khuẩn theo phương pháp cấy đếm.
1.4. Một số kỹ thuật xác định độ nhạy cảm của vi khuẩn gây bệnh với kháng sinh
1.4.1. Kháng sinh và cơ chế kháng kháng sinh
1.4.1.1. Kháng sinh
Định nghĩa
Kháng sinh là những chất do vi nấm hoặc vi khuẩn tạo ra, hoặc do bán tổng hợp, có khi là chất hóa học tổng hợp, mà ngay ở nồng độ thấp đã có khả năng ức chế hoặc tiêu diệt vi sinh vật một cách đặc hiệu nhưng ít độc hoặc không độc cho cơ thể [18],[31], [72], [99].
Mỗi thuốc kháng sinh chỉ gây rối loạn một phản ứng sinh học nhất định trong tế bào vi khuẩn. Nhìn vào sơ đồ cấu tạo tế bào vi khuẩn, thuốc kháng sinh có thể tác động vào các vị trí sau: vách, màng nguyên tương, ribosom trong nguyên tương và bộ máy di truyền (hình 1).
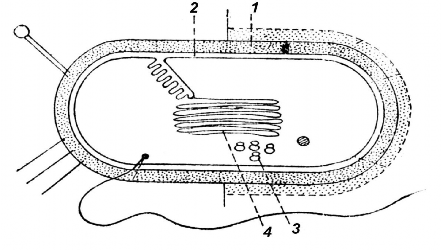
Hình 1.1. Vị trí tác động của thuốc kháng sinh lên tế bào vi khuẩn [18]
1. Vách; 2. Màng tế bào vi khuẩn; 3. Ribosom trong nguyên tương;
4. Bộ máy di truyền.
1.4.1.2. Cơ chế tác động của thuốc kháng sinh lên tế bào vi khuẩn [18]
Kháng sinh ức chế quá trình tổng hợp vách
Các kháng sinh với cơ chế tác động này có thể làm gẫy các cầu ngang peptid của khung glycopeptid, hoặc tác động vào giai đoạn đầu hay giai đoạn cuối của quá trình sinh tổng hợp khung glycopeptid, làm cho vi khuẩn không có vách do đó dễ bị hệ thống miễn dịch của cơ thể tiêu diệt. Các kháng sinh với cơ chế tác động này thuộc nhóm -lactam và các kháng sinh fosfomycin, vancomycin, teicoplanin cũng tác động vào giai đoạn cuối cùng của quá trình sinh tổng hợp khung glycopetid.