1.3.2 Test biến thiên huyết áp và nhịp tim khi thay đổi tư thế
Bình thường khi bệnh nhân đứng dậy, máu dồn từ khoang ngực xuống khoang bụng và hai chân, nên huyết áp sẽ hạ xuống, trương lực của dây X đối với nút xoang sẽ bị mất dẫn đến tăng nhịp tim. Sau đó, các thụ thể áp lực động mạch tiếp nhận thông tin, trương lực giao cảm tăng lên, ngăn sự giảm huyết áp, đồng thời làm tăng nhịp tim do kích hoạt tủy thượng thận [2].
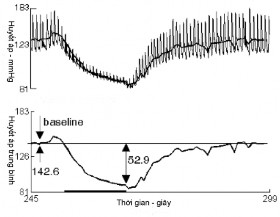
Kỹ thuật: Cho bệnh nhân nằm ngửa và nghỉ 5 – 10 phút cho nhịp tim ổn định, sau đó yêu cầu bệnh nhân tự đứng dậy hoặc sử dụng giường nghiêng để tạo góc 60o [96]. Tìm chênh lệch huyết áp khi nằm so với khi đứng. Ngay khi đứng lên, nhịp tim sẽ nhanh và đạt mức tối đa ở vào khoảng nhịp thứ 15. Sau đó là nhịp tim chậm dần và đạt mức ổn định ở quanh nhịp thứ 30. Lấy khoảng R – R của nhịp tim thứ 30, chia cho khoảng R – R của nhịp tim thứ 15, ta có chỉ số 30: 15 [2], [51].
(b) |
Có thể bạn quan tâm!
-
 Đánh giá mức độ rối loạn thần kinh tự chủ trên bệnh Parkinson và teo đa hệ thống - 2
Đánh giá mức độ rối loạn thần kinh tự chủ trên bệnh Parkinson và teo đa hệ thống - 2 -
 Bệnh Học Các Giai Đoạn Tổn Thương Não Của Bệnh Parkinson
Bệnh Học Các Giai Đoạn Tổn Thương Não Của Bệnh Parkinson -
 Cơ Chế Sinh Bệnh Học Rối Loạn Thần Kinh Tự Chủ Trong Bệnh Parkinson Và Teo Đa Hệ Thống
Cơ Chế Sinh Bệnh Học Rối Loạn Thần Kinh Tự Chủ Trong Bệnh Parkinson Và Teo Đa Hệ Thống -
 Các Thang Điểm Đánh Giá Rối Loạn Chức Năng Thần Kinh Tự Chủ
Các Thang Điểm Đánh Giá Rối Loạn Chức Năng Thần Kinh Tự Chủ -
 Phân Độ Ewing Trong Đánh Giá Mức Độ Rối Loạn Thần Kinh Tự Chủ
Phân Độ Ewing Trong Đánh Giá Mức Độ Rối Loạn Thần Kinh Tự Chủ -
 Kỹ Thuật Thực Hiện Các Test Đánh Giá Chức Năng Thần Kinh Tự Chủ
Kỹ Thuật Thực Hiện Các Test Đánh Giá Chức Năng Thần Kinh Tự Chủ
Xem toàn bộ 217 trang tài liệu này.
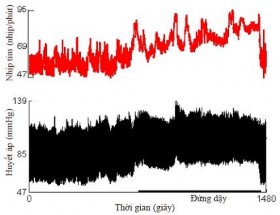
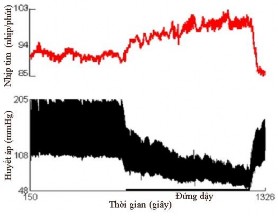
Hình 1.12 Test biến thiên nhịp tim và huyết áp khi thay đổi tư thế
(a) Đáp ứng nhịp tim và huyết áp bình thường
(b) Hạ huyết áp tư thế nặng trong suốt quá trình đứng
(Nguồn: Novak P, 2011 [95])
1.3.3 Test biến thiên nhịp tim với nghiệm pháp Valsalva
Cho bệnh nhân thở ra gắng sức và tạo sức cản nhằm có được áp lực tăng cao trong lồng ngực, rồi bỏ lực cản cho thở ra bình thường. Giao động nhịp tim và huyết áp trong và sau thao tác Valsalva phản ánh biến đổi hoạt tính của dây X (đối giao cảm) và hoạt tính giao cảm vận mạch, là hậu quả của kích thích xoang cảnh cùng các thụ cảm thể áp lực của quai động mạch chủ và các thụ cảm thể với sức căng ở trong lồng ngực [2].
Kỹ thuật: Cho bệnh nhân thở gắng sức, bằng cách kẹp mũi lại và thổi mạnh vào một cái ống có lực cản (nối với máy đo huyết áp thủy ngân), sao cho tạo được và duy trì áp lực 40mmHg trong 15 giây. Sau đó bỏ ống thở ra, cho hít thở bình thường và không nói chuyện.
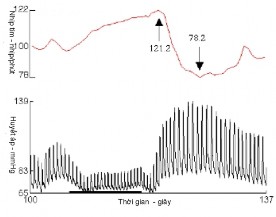
Đáp ứng bình thưởng chia làm 4 giai đoạn. Khi cố gắng thở ra chống lại lực cản, áp lực trong trung thất sẽ tăng lên, dòng máu tĩnh mạch về tim bị giảm xuống, làm huyết áp giảm và nhịp tim tăng (pha 2), khoảng R-R sẽ trở nên ngắn nhất. Khi bỏ lực cản để thở ra bình thường, áp lực trong trung thất giảm làm cho huyết áp tiếp tục giảm xuống (pha 3). Sau đó sẽ có hiện tượng bật ngược: huyết áp sẽ tăng vọt quá lên so với ban đầu (pha 4) do hoạt tính giao cảm vẫn còn tăng cường cùng lúc với công suất tống máu của tim tăng lên (do lượng máu tĩnh mạch về tim tăng lên). Do huyết áp tăng quá mức nên có hoạt động đối giao cảm (dây X) bù trừ, làm cho nhịp tim chậm lại, xuống dưới mức bình thường của bệnh nhân, và khoảng R-R sẽ trở nên dài nhất. Chỉ số Valsalva là tỷ số nhịp tim của pha 2 chia cho pha 4 [1], [2].
(b) |
Hình 1.13 Test đáp ứng nhịp tim với nghiệm pháp Valsalva
(a) Đáp ứng nhịp tim và huyết áp bình thường, chỉ số Valsalva = 121,2 / 78,2
= 1,55
(b) Đáp ứng huyết áp bất thường, không có hiện tượng bật ngược ở pha 4
(Nguồn: Novak, 2011 [95])
1.3.4 Test đáp ứng huyết áp với vận động thể lực đẳng trường
Cho bệnh nhân nắm giữ máy đo huyết áp trong 3 phút (tối đa là 5 phút) sao cho duy trì áp lực bằng 30% áp lực bóp tay tối đa của chính bệnh nhân. Tìm chênh lệch huyết áp khi gắng sức đẳng trường so với khi nghỉ ngơi [51], [86].
1.3.5 Test ghi đáp ứng giao cảm da
Test ghi đáp ứng giao cảm da (sympathetic skin response, SSR) là một test khảo sát chức năng giao cảm, chức năng vận tiết mồ hôi. Test giúp khảo sát tốc độ dẫn truyền trên các sợi C của dây thần kinh ngoại biên (tốc độ thường chỉ 1m/s) và đường dẫn truyền dài nhiều neuron của hệ giao cảm. Ngoài ra, test còn giúp khảo sát hoạt tính giao cảm của dây thần kinh ngoại biên. Bản chất là khi có một kích thích rất khó chịu, thì điện trở da giảm xuống do tăng hoạt tính vận tiết mồ hôi, máy điện cơ sẽ ghi lại các dao động về điện trở của da [2].
Test ghi đáp ứng giao cảm da được ứng dụng rộng rãi trên lâm sàng, chẩn đoán rối loạn thần kinh tự chủ trong bệnh thần kinh ngoại biên, hầu hết là chẩn
đoán tổn thương sợi nhỏ không myelin trong bệnh thần kinh đái tháo đường. Bất thường SSR cũng gặp trong bệnh đa dây thần kinh dạng tinh bột gia đình, bệnh đa dây thần kinh do rượu, bệnh thần kinh vận động và cảm giác di truyền. Trong bệnh lý thần kinh trung ương, bất thường SSR gặp trong hơn 50% xơ cứng rải rác, 40% xơ cứng cột bên teo cơ. Thời gian tiềm kéo dài và giảm biên độ SSR cũng gặp trong bệnh Parkinson, hội chứng Parkinson, bệnh lý tủy cổ, bệnh Wilson, bệnh Huntington, loạn dưỡng cơ Duchenne và các loạn dưỡng cơ khác [76].
Hình 1.14 Sóng đáp ứng giao cảm da điển hình, ghi từ điện cực đặt ở lòng
bàn tay và bàn chân, sau kích thích điện vào dây thần kinh giữa
(Nguồn: Chroni E, 2006 [42])
Kỹ thuật: Đặt các cặp điện cực ghi ở bàn tay và bàn chân, trong đó điện cực hoạt động ở gan bàn tay và gan bàn chân, điện cực đối chiếu đặt ở mu bàn tay và mu bàn chân [2], [76]. Giữ nhiệt độ phòng khoảng 22 – 24oC và nhiệt độ da khoảng 33± 0,5oC [42]. Kích thích có thể bằng sinh lý học (cho bệnh nhân ho, hít thở mạnh, âm thanh gây giật mình) hoặc bằng dòng điện (kích thích vào dây thần kinh giữa) [86]. Kích thích điện thường thực hiện ở cổ chân (mắt cá) và cổ tay bệnh nhân [40].
Đáp ứng giao cảm da là một sóng 2 pha, với pha đầu có thể dương hoặc âm. Thời gian tiềm được tính từ lúc kích thích đến lúc bắt đầu xuất hiện điện thế đáp ứng, biên độ được tính là khoảng cách giữa 2 đỉnh của sóng đáp ứng [40], [42]. Thực chất, ghi đáp ứng giao cảm da là một test định tính, nhiều tác giả quan điểm SSR là bất thường nếu không có [33], [41]. Một số tác giả khác xem SSR suy giảm biên độ rất nặng hoặc thời gian tiềm kéo dài là bất thường [40], [76].
1.3.6 Test phản xạ sợi trục tiết mồ hôi định lượng
Test phản xạ sợi trục tiết mồ hôi định lượng (Quantitative sudomotor axon reflex test, QSART) đánh giá chức năng sợi trục tiết mồ hôi giao cảm hậu hạch. Kiểu kích thích điển hình là dòng điện 2mA trong 5 phút. Xung động truyền qua sợi trục tiết mồ hôi hậu hạch, phóng thích acetylcholine ở các đầu tận thần kinh, hoạt hóa thụ cảm thể muscarinic trên tuyến mồ hôi [81].

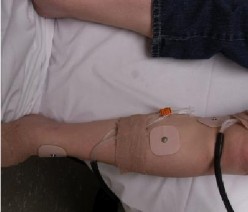
Hình 1.15 Vỏ bao chuyên biệt, gắn kèm ống để tiêm acetylcholine
(Nguồn: Novak, 2011[95])
Kỹ thuật: Có 4 vùng ghi: (1) vùng giữa cẳng tay (75% khoảng cách từ mỏm lồi cầu xương trụ đến xương đậu), (2) vùng cẳng chân trên (5cm dưới đầu ngoài xương mác), (3) vùng cẳng chân dưới (5cm trên mắt cá ngoài), (4) vùng bàn chân (phía trên cơ duỗi các ngón ngắn) [95].
(b) | |
Hình 1.16 Đáp ứng tiết mồ hôi với test QSART (a) Đáp ứng bình thường, thể tích mồ hôi tương ứng ở 4 vị trí là 0,448 – 0,493 – 0,798 – 0,906 cm3 (b) Đáp ứng bất thường, giảm thể tích mồ hôi ở cả 4 vị trí, tương ứng là 0,134 – 0,037 – 0,032 – 0,031 cm3 (Nguồn: Novak, 2011 [95]) |
Gắn chặt các vỏ bao (capsule) chuyên biệt của máy Q-Sweat vào 4 vùng ghi trên (hình 1.15). Tiêm acetylcholine 10% đã pha loãng với nước cất vào các ống đã gắn với các vỏ bao. Xác định vị trí kích thích (cách các vỏ bao 5cm). Kích thích dòng điện 2mA trong 5 phút và ghi nhận tiết mồ hôi qua máy Q- Sweat (WR Medical Electronic). Đánh giá kết quả dựa vào thời gian tiềm sóng, thể tích mồ hôi tại mỗi vị trí và so sánh với giá trị bình thường [95].
1.3.7 Test đánh giá phân bố giao cảm tim sử dụng kỹ thuật đánh dấu sự hấp thu MIBG tại cơ tim
MIBG (MetaIodoBenzyl Guanidin) là chất kích thích giao cảm, được gắn với chất dẫn truyền norepinephrine. MIBG chứa trong các túi ở đầu tận cùng dây thần kinh giao cảm hậu hạch và khi kích thích sẽ được phóng thích vào trong xinap. Trong khi norepinephrine bị phân rã sau khi phóng thích bởi monoamine hoặc catachol-O-methyltransferas, MIBG không bị ảnh hưởng gì, chính vì vậy có thể đánh giá chức năng thần kinh giao cảm. Giảm hấp thu MIBG phản ánh suy giảm chức năng thần kinh giao cảm hậu hạch [112].

Hình 1.17 Vùng quan tâm của tim (hình tròn) và trung thất (hình vuông) theo mặt cắt chuẩn từ phía trước
(Nguồn: Nakajima, 2016 [93])
Kỹ thuật: Tiêm tĩnh mạch 111 MBq chất phóng xạ 123I-MIBG trong 60 giây. Sau đó, ghi nhận hình ảnh hấp thu 123I-MIBG tại tim bằng kỹ thuật chụp cắt lớp điện toán phát xạ photon đơn (SPECT). Hình ảnh ở pha sớm ghi nhận sau 15-30 phút và hình ảnh ở pha muộn ghi nhận sau 3-4 giờ. Vùng quan tâm (regions of interest – ROI) là vùng tâm thất trái của tim (hình tròn) và vùng trung thất trên (hình vuông) theo mặt cắt chuẩn từ phía trước (anterior), được đánh dấu tự động bằng phần mềm MIBG. Tỷ lệ H/M (heart/ mediastinum) là tỷ lệ lượng hấp thu 123I-MIBG trung bình giữa tim và trung thất [93].
Tỷ lệ H/M bình thường trên 2 – 2,4 trên hình ảnh ở pha sớm (sau tiêm MIBG 15-20 phút) và 2,1 – 2,6 trên hình ảnh ở pha muộn (sau 3 – 4 giờ) [115]. Ngưỡng tỷ lệ H/M dùng để chẩn đoán phân biệt bệnh thể Lewy là 2 – 2,1 [93].
Hình 1.18 MIBG trên nhóm chứng và các hội chứng parkinson
(1) Nhóm hấp thu MIBG bình thường: tỷ lệ H/M trên đối tượng bình thường (control), bệnh Alzheimer (AD), teo đa hệ thống (MSA) tương ứng là 2,9 – 3,7
– 3,0.
(2) Nhóm giảm hấp thu MIBG: tỷ lệ H/M trên bệnh sa sút trí tuệ thể Lewy (DLB), bệnh Parkinson (PD), suy giảm thần kinh tự chủ nguyên phát (PAF) tương ứng là 1,2 – 1,7 – 1,2.
(Nguồn: Nakajima, 2016 [93])
Bệnh teo đa thệ thống chủ yếu ảnh hưởng đến nơrôn tiền hạch của hệ thần kinh giao cảm, do đó hấp thu MIBG không bị suy giảm. Trong khi đó, bệnh Parkinson ảnh hưởng chủ yếu nơrôn giao cảm hậu hạch, gây ra giảm hấp thu MIBG tại các sợi thần kinh giao cảm hậu hạch của tim. Chính vì vậy, nhiều nghiên cứu đã sử dụng phương pháp này để chẩn đoán phân biệt bệnh Parkinson với các hội chứng Parkinson không điển hình khác, đặc biệt là bệnh teo đa hệ thống, với độ đặc hiệu dao động từ 0,8 đến 0,95 [73], [112], [126].