màng có lỗ lọc 0,22 µm. Dịch lọc vô khuẩn được đóng ngay vào ống (lọ) vô khuẩn và hàn kín.
- Đóng thuốc tiêm: phải kiểm tra thường xuyên thể tích thuốc đã đóng vào ống (chai) để điều chỉnh kịp thời trong qua trình đóng ống thuốc, đảm bảo đủ thể tích quy định (xem trong phần yêu cầu chất lượng thuốc tiêm).
Tiệt khuẩn bằng nhiệt (áp dụng cho các thuốc tiêm bền với nhiệt): thuốc tiêm sau khi đóng chai, lọ và được hàn hay đậy nắp kín sẽ chuyển sang phòng tiệt khuẩn. Tùy theo thuốc tiêm mà áp dụng.
- Tiệt khuẩn dung dịch thuốc tiêm dầu bằng nhiệt khô ở 180oC trong 30 phút.
- Tiệt khuẩn các dung dịch thuốc tiêm nước bằng nhiệt ẩm ở nhiệt độ và thời gian như ghi ở bảng 4.4.
Các công đoạn tiếp theo là ghi nhãn, đóng gói, kiểm nghiệm thành phẩm và nhập kho (chỉ nhập kho thành phẩm khi kiểm nghiệm đạt tiêu chuẩn chất lượng).
Thuốc tiêm hỗn dịch:
Thuốc tiêm hỗn dịch là một trong những dạng thuốc tiêm khó sản xuất thể hiện ở hai khía cạnh: phải duy trì được mức độ phân tán của dược chất trong chế phẩm đồng thời phải đảm bảo yêu cầu vô khuẩn của chế phẩm thuốc tiêm nhưng lại không được tiệt khuẩn sản phẩm thuốc tiêm hỗn dịch bằng nhiệt sau khi đóng ống (lọ), vì:
- Nếu tiệt khuẩn thuốc tiêm hỗn dịch bằng nhiệt, nhiệt độ cao sẽ làm tăng độ tan của dược chất trong môi trường phân tán, các tiểu phân dược chất bị hoà tan một phần hay hoàn toàn nhưng khi thuốc nguội, dược chất sẽ kết tinh lại thành các tinh thể có hình dạng, kích thước và dạng thù hình rất khác nhau mà nhà sản xuất không thể kiểm soát được, làm thay đổi sinh khả dụng của thuốc.
- Nhiệt độ cao cũng có thể gây những biến đổi trong thuốc, nhất là khi hỗn dịch có thành phần không bền với nhiệt.
Chính vì vậy, thuốc tiêm hỗn dịch phải được pha chế trong điều kiện môi trường, thiết bị vô khuẩn và phải áp dụng những phương pháp tiệt khuẩn thích hợp đối với từng giai đoạn sản xuất cụ thể. Có thể pha chế thuốc tiêm hỗn dịch theo hai phương pháp sau:
1) Phân tán dược chất rắn vô khuẩn vào dẫn chất vô khuẩn trong điều kiện môi trường và thiết bị vô khuẩn qua các bước:
- Chuẩn bị dược chất rắn vô khuẩn có kích thước tiểu phân như đã định. Bột dược chất vô khuẩn có thể thu được bằng cách kết tinh vô khuẩn hay tiệt khuẩn bằng bức xạ sau đó phân chia mịn bằng máy xay thích hợp trong điều kiện vô khuẩn.
- Hoà tan các thành phần khác vào dung môi thành một dung dịch hay từng dung dịch riêng rẽ, lọc trong nếu cần, tiệt khuẩn các dung dịch này (bằng cách lọc hoặc nhiệt ẩm hoặc nhiệt khô tuỳ thuộc vào bản chất của dung dịch).
- Tạo khối bột nhão giữa bột dược chất vô khuẩn với một lượng vừa đủ dung dịch vô khuẩn đã chuẩn bị trên (thường dùng dung dịch chất gây thấm).
- Phân tán bột nhão dược chất vào dung dịch vô khuẩn còn lại và cho hỗn dịch qua thiết bị đồng nhất hoá để thu được hỗn dịch đồng nhất.
2) Ngưng kết do thay đổi dung môi:
Ví dụ pha hỗn dịch tiêm testosteron: pha dung dịch chất dẫn và tiệt khuẩn. Hoà tan testosteron trong aceton và tiệt khuẩn dung dịch này bằng cách lọc qua màng lọc có lỗ lọc 0,22 µm (dùng màng lọc chịu được dung môi hữu cơ). Thêm dung dịch testosteron đã vô khuẩn vào dung dịch chất dẫn vô khuẩn, testosteron sẽ kết tinh lại. Pha loãng hỗn dịch với chất dẫn, trộn đều, để cho tinh thể lắng xuống, hút loại dịch trong. Thêm chất dẫn và lại làm như vậy vài lần tới khi loại hết aceton. Pha loãng hỗn dịch đến thể tích đã định và đóng lọ trong điều kiện vô khuẩn.
Thuốc tiêm nhũ tương
Thuốc tiêm nhũ tương là một hệ phân tán cơ học vi dị thể gồm hai pha chất lỏng không đồng tan với nhau gọi quy ước là pha dầu và pha nước, trong đó một pha được phân tán vào pha kia dưới dạng các giọt có đường kính 0,1 – 0,5 µm nhờ có chất nhũ hoá thích hợp như lecitin, phosphor lipid, polysorbat.
Để đản bảo kích thước giọt của pha phân tán sau khi thực hiện phân tán pha dầu vào pha nước để tạo thành nhũ tương, cần lọc nhũ tương qua màng lọc có lỗ lọc 0,5 µm.
Trong quá trình bảo quản chế phẩm thuốc, kích thước giọt của pha phân tán có thể tăng lên do các giọt tự đông kết tập lại với nhau tạo ra các giọt có kích thước lớn hơn, do vậy rất dễ gây tai biến khi tiêm, đặc biệt là các nhũ tương D/N dùng tiêm tĩnh mạch.
Nói chung, nhũ tương tiêm là một loại thuốc khó về mặt bào chế. Trong thực tế có một vài nhũ tương dầu béo kiểu D/N dùng tiêm tĩnh mạch để cung cấp năng lượng cho người bệnh.
Thuốc tiêm dạng bột khô
Quy trình điều chế với bột pha tiêm có thể như sau:
Thao tác kỹ thuật | Nội dung kiểm soát | |
Công thức | → Tính toán số lượng | Kiểm tra công thức |
Dược chất, Tá dược | → Cân, nghiền, tán, xử lý vô trùng | Kiểm tra cân, kiểm tra |
↓ | điều kiện | |
Bột đơn | → Phối hợp, trộn | Hàm lượng, độ đồng |
↓ | nhất | |
Bột kép | →Phân phối | |
↓ | Trọng lượng | |
Chai chứa dược chất | → Đóng nắp | |
↓ | ||
Dán nhãn | ||
↓ | ||
→Đóng hộp | ||
↓ | ||
Thành phẩm | → Biệt trữ | Kiểm nghiệm theo tiêu |
↓ | chuẩn | |
Nhập kho |
Có thể bạn quan tâm!
-
 Trình Bày Được Định Nghĩa, Cách Phân Loại, Ưu Nhược Điểm Và Thành Phần Thuốc Tiêm, Thuốc Tiêm Truyền
Trình Bày Được Định Nghĩa, Cách Phân Loại, Ưu Nhược Điểm Và Thành Phần Thuốc Tiêm, Thuốc Tiêm Truyền -
 Một Số Hệ Đệm Hay Dùng Trong Pha Chế Thuốc Tiêm
Một Số Hệ Đệm Hay Dùng Trong Pha Chế Thuốc Tiêm -
 Cơ Sở, Thiết Bị Dùng Pha Chế - Sản Xuất Thuốc Tiêm
Cơ Sở, Thiết Bị Dùng Pha Chế - Sản Xuất Thuốc Tiêm -
 Các Dung Dịch Tiêm Truyền Cung Cấp Chất Điện Giải
Các Dung Dịch Tiêm Truyền Cung Cấp Chất Điện Giải -
 Trình Bày Được Đặc Điểm Của Thành Phần Thuốc Nhỏ Mắt (Dược Chất, Tá Dược Dung Môi Và Bao Bì).
Trình Bày Được Đặc Điểm Của Thành Phần Thuốc Nhỏ Mắt (Dược Chất, Tá Dược Dung Môi Và Bao Bì). -
 Một Số Mẫu Thuốc Nhỏ Mắt Đóng Trong Các Loại Bao Bì Khác Nhau
Một Số Mẫu Thuốc Nhỏ Mắt Đóng Trong Các Loại Bao Bì Khác Nhau
Xem toàn bộ 298 trang tài liệu này.
Nhiều dược chất rắn không ổn định về tính chất vật lý và hoá học khi hòa tan hay phân tán trong môi trường nước ở dạng dung dịch hay hỗn dịch. Đối với những thuốc tiêm có thành phần dược chất như vậy thường được bào chế dưới dạng bột khô và chỉ
được pha lại thành dung dịch hay hỗn dịch ngay trước khi tiêm. Các thuốc tiêm dạng bột khô có thể có thể bào chế bằng phương pháp đông khô hay sấy phun.
- Đông khô:
Đông khô là một quá trình làm khô dung dịch nước đã được đông lạnh ở nhiệt độ thấp hơn nhiệt độ ơtecti của dung dịch, dung môi được loại trực tiếp từ pha rắn không qua pha lỏng dưới áp suất giảm (thường dưới 100 µm Hg), cho ra sản phẩm khô.
- Sấy phun:
Nguyên tắc: trước hết, pha dung dịch thuốc (theo công thức đã xây dựng), tiệt khuẩn dung dịch này bằng cách lọc qua màng có lỗ lọc 0,22 µm, dịch lọc vô khuẩn được bơm vào máy sấy phun và được phun vào buồng sấy của máy qua một đầu vòi phun dưới áp suất phun thích hợp (tạo ra từ một máy nén khí), áp lực phun cao sẽ chuyển thành dạng khí dung, dòng khí dung này được tiếp xúc trực tiếp với luồng không khí nóng vô khuẩn thổi cùng chiều, dung môi từ các giọt khí dung sẽ bay hơi rất nhanh do có tiếp xúc lớn và để lại bột thuốc khô. Bột thuốc sau đó được đóng lọ bằng máy đóng bột thích hợp. Toàn bộ quá trình phải được thực hiện trong điều kiện vô khuẩn.
Sấy phun kinh tế hơn so với đông khô, nhưng đây cũng là kỹ thuật sản xuất thuốc tiêm dạng bột vô khuẩn rất khó thực hiện do kỹ thuật này đòi hỏi phải lọc loại vô khuẩn một lượng rất lớn không khí và việc đảm bảo yêu cầu vô khuẩn của toàn bộ thiết bị phun sấy cũng như khối bột sau khi phun sấy từ máy sấy phun sang máy đóng bột không hề đơn giản.
3.3. Một số trang thiết bị trong sản xuất thuốc tiêm
- Máy cất nước
- Hệ thống đóng ống và rửa ống bằng chân không
- Máy đóng thuốc và hàn ống
- Nồi hấp
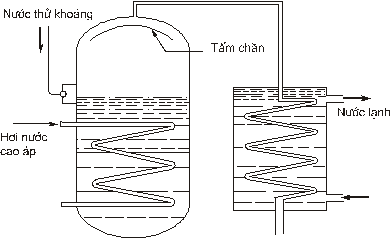
Hình 4.7. Sơ đồ máy cất nước
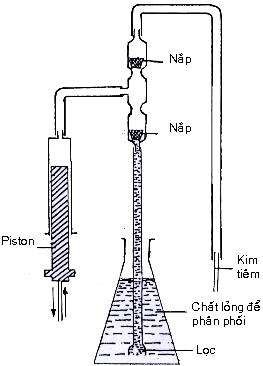
Hình 4.8 Nguyên tắc đóng từng ống
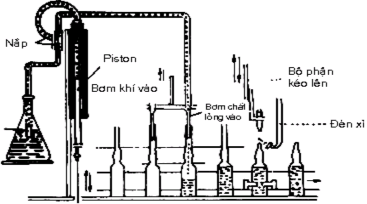
Hình 4.9. Sơ đồ máy đóng ống tiêm từng ống
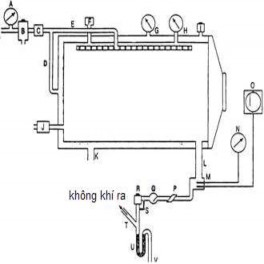
Hình 4.10 Sơ đồ máy tiệt trùng bằng hơi nước
(a) Áp kế chính; b) Bộ phận tách rời, c) Van giảm áp, d) Ống cung cấp khí cho vỏ ngoài, e) Ống cung cấp khí cho buồng tiệt trùng; f) Bộ lọc khí, g) Áp kế để đo áp suất trong lớp vỏ, h) Áp kế đo áp suất buồng tiệt trùng, i) Lỗ thông khí cho lớp vỏ, j) Bơm chân không, k) Ống xả thông với lớp vỏ, l) Ống xả cho buồng tiệt trùng, m) Lỗ chứa nhiệt kế, n) Nhiệt kế đọc trực tiếp, o) Bộ phận ghi nhiệt độ, p) Bộ lọc, q) Van kiểm tra, r) Bộ điều chỉnh nhiệt độ, s) Ống nhánh, t) Ống thoát hơi nước, u) Van đóng bằng nước).
4. Yêu cầu chất lượng của thuốc tiêm
Thuốc tiêm là một trong những dạng thuốc bào chế vô khuẩn có yêu cầu chất lượng rất cao. Để đảm bảo chất lượng toàn diện của 1 chế phẩm thuốc tiêm, ngoài việc phải kiểm soát chặt chẽ tất cả các công đoạn trong quá trình kỹ thuật sản xuất thuốc tiêm, chế phẩm thuốc tiêm còn phải đạt các yêu cầu kiểm tra chất lượng sau đây và phải duy trì được chất lượng đó tới khi thuốc được sử dụng.
4.1. Chỉ tiêu cảm quan
- Không màu hoặc có màu của dược chất
- Thuốc tiêm là hỗn dịch có thể lắng cặn nhưng phải phân tán ngay khi lắc nhẹ và phải giữ được sự phân tán đồng nhất đó trong thời gian đủ để lấy đúng liều thuốc vào bơm tiêm. Thuốc tiêm hỗn dịch chứa các tiểu phân phân tán có kích thước nhỏ hơn 15µm, không quá 10% số tiểu phân kích thước 15µm đến 20µm và hầu như không có tiểu phân kích thước 20µm đến 50µm.
- Thuốc tiêm nhũ tương phải không có bất kỳ dấu hiệu nào của sự tách lớp.
4.2. Độ trong
- Thuốc tiêm dạng dung dịch phải trong suốt và không có các tiểu phân không tan khi kiểm tra bằng mắt thường ở điều kiện quy định. DĐVN IV (phụ lục 11.8, mục B).
4.3. Thể tích hoặc khối lượng
- Nếu không có chỉ dẫn khác, Thuốc tiêm đơn liều phải đáp ứng yêu cầu sau:
+ Thuốc tiêm có thể tích không lớn hơn 5ml đáp ứng yêu cầu thử phương pháp 1.
+ Thuốc tiêm có thể tích lớn hơn 5ml đáp ứng yêu cầu thử của phương pháp 2. Hai phương pháp thử được ghi rõ trong DĐVN IV (phụ lục 1, trang PL – 28).
- Thuốc tiêm đa liều có giới hạn quy định về thể tích là:
+ Thể tích ghi trên nhãn không lớn hơn 50ml, giới hạn cho phép là 10%.
+ Thể tích ghi trên nhãn lớn hơn 50ml, giới hạn cho phép là 5%.
- Độ đồng đều khối lượng (áp dụng đối với thuốc bột đơn): với thuốc bột có khối lượng lớn hơn 40 mg thì chênh lệch nồng độ là 10%. Khi khối lượng trung bình bằng hay nhỏ hơn 40 mg, chế phẩm không phải thử về độ đồng đều khối lượng, nhưng phải thử về độ đồng đều hàm lượng.
4.4. Vô khuẩn
Thuốc tiêm phải vô khuẩn, nếu thuốc tiêm không vô khuẩn sẽ gây ra những hậu quả rất nghiêm trọng như nhiễm khuẩn tại chỗ tiêm, nhiễm khuẩn máu…
Để thử độ vô khuẩn thuốc tiêm chúng ta thường có hai phép thử thường dùng là phương pháp lọc hoặc phương pháp cấy trực tiếp. Hai phương pháp này được ghi rõ trong DĐVN IV (phụ lục 13, trang PL – 266).
4.5. Chất gây sốt
Thuốc tiêm không được có chất gây sốt. Phép thử chất gây sốt được thực hiện trong những trường hợp sau:
- Với các thuốc tiêm đóng liều đơn có thể tích 15ml hoặc hơn và không có quy định thử nội độc tố, trừ những chỉ dẫn khác.
- Với thuốc tiêm đóng liều đơn có thể tích nhỏ hơn 15ml nếu trên nhãn có ghi “không có chất gây sốt” và không có quy định thử nội độc tố.
Chi tiết về phương pháp thử xem trong DĐVN IV (phụ lục 13, trang PL – 256).
4.6. Nội độc tố vi khuẩn
Phép thử nội độc tố vi khuẩn thực hiện trong những trường hợp có qui định trong chuyên luận hoặc theo yêu cầu quy định riêng để phát hiện hoặc định lượng nội độc tố vi khuẩn trong thuốc tiêm. Chi tiết của phép thử được ghi trong DĐVN IV (phụ lục 13, trang PL – 250).
Khi có qui định thử nội độc tố vi khuẩn thì không phải thử chất gây sốt, trừ khi có qui định khác.
5. Một số công thức thuốc tiêm
5.1. Alteplase, thuốc tiêm bột đông khô đóng lọ có 3 hàm lượng (Genentech):
Alteplase 20mg 50mg 100mg
L-Arginin 0,7g 1,7g 3,5g
Acid phosphoric 0,2g 0,5g 1g Polysorbat 80 < 1,6mg < 1,4mg < 11g
Thuốc được pha với dung dịch tiêm natri clorid 0,9% hoặc glucose 5% theo tỷ lệ 1mg/ml và tiêm truyền ngay sau khi pha.
5.2. Amikacin sulfat 50mg/ml, lọ 2ml (Elkins – Sinn, USP 24):
Amikacin sulfat 100ng
Natri bisulfit 0,13%
Natri citrate 0,5%
Acid sulfuric vđ điều chỉnh pH = 3,5 – 5,5 (tốt nhất là 4,5) Nước cất pha tiêm vđ 2ml
5.3. Digoxin 0,25mg/ml, ống 2ml (Glaxo Wellcome):
Digoxin 0,50mg
Propylen glycol 40%
Ethanol 10%
Natri phosphate 0,17%
Acid citric 0,08%
Nước cất pha tiêm vđ 2ml Dung dich có pH = 6,8 – 7,2.
5.4. Ergonovin maleat, ống tiêm 1ml (Lilly):
Ergonovin maleat 0,2mg
Ethyl lactate 0,1%
Acid lactic 0,1%
Phenol 0,25%
Nước cất pha tiêm vđ 1ml Thuốc tiêm có pH = 2,7 – 3,5.
II. THUỐC TIÊM TRUYỀN
1. Định nghĩa
Thuốc tiêm truyền là dung dịch nước hoặc nhũ tương dầu trong nước vô khuẩn, không có chất gây sốt, không có nội độc tố vi khuẩn, không chứa chất sát khuẩn, thương đẳng trương với máu, dùng để tiêm truyền tĩnh mạch với thể tích lớn và tốc độ chậm.
Hình 4.11. Một số dạng thuốc tiêm truyền
2. Đặc tính của thuốc tiêm truyền
Thuốc tiêm truyền là 1 dạng thuốc tiêm nên trước hết chế phẩm phải đạt các chỉ tiêu chất lượng chung của thuốc tiêm. Nhưng thuốc tiêm truyền được dùng với liều lượng lớn (hàng trăm ml cho một lần truyền) nên thuốc tiêm truyền có 1 số đặc tính khác với thuốc tiêm nói chung.
- Thuốc tiêm truyền không chứa dược chất có hoạt lực mạnh.
- Thuốc tiêm truyền là thuốc nước với dung môi là nước cất để pha thuốc tiêm, trong đó dược chất được hoà tan hoàn toàn thành dung dịch thật, dung dịch keo hoặc phân tán trong nước tạo nhũ tương D/N.
- Thuốc tiêm truyền thường là các dịch đẳng trương với máu và dịch cơ thể. Nếu là dung dịch ưu trương phải tiêm truyền với tốc độ cực chậm.
- Thuốc tiêm truyền không được có nội độc tố vi khuẩn và không được có chất gây sốt. Để đảm bảo yêu cầu chất lượng này thuốc phải được tiệt khuẩn bằng nhiệt trong nồi hấp ngay sau khi pha chế.
- Các dung dịch thuốc tiêm truyền không được chứa các tiểu phân phát hiện được bằng mắt thường và chỉ cho phép có 1 số lượng nhất định các tiểu phân không nhìn thấy (Dược điển từng nước có qui định riêng), được xác định bằng máy đếm tiểu phân tự động hoặc lọc và đếm bằng kính hiển vi.
3. Áp dụng lâm sàng
Thuốc tiêm truyền được dùng trong điều trị với nhiều mục đích khác nhau:
- Cung cấp nước và các chất điện giải khi cơ thể bị mất nước và mất chất điện giải.
- Cung cấp các nhu cầu về dinh dưỡng cho cơ thể khi người bệnh không ăn uống được. Trong những trường hợp này có thể truyền các dung dịch đường glucose, fructose,
các dung dịch acid amin, nhũ tương dầu béo kiểu D/N kết hợp với các vitamin, các chất khoáng và các nguyên tố vi lượng
- Trung hoà và thiết lập lại cân bằng acid - kiềm của khi bị nhiễm acid hay nhiễm kiềm lo rối loạn chuyển hoá hay rối loạn chức năng.
- Lợi niệu khi cơ thể ở trạng thái giữ nước.
- Chống đông và bảo quản máu dùng trong lưu giữ máu tươi.
- Dùng như là môi trường trung gian hay “chất mang” đối với nhiều thuốc tiêm khác, khi đó thuốc tiêm sẽ được phối hợp với một dung dịch thuốc tiêm truyền thích hợp ngay trước khi truyền cho bệnh nhân. Việc phối hợp các thuốc tiêm với các thuốc tiêm truyền được áp dụng khá phổ biến trong điều trị do rất thuận tiện, đặc biệt là khi cần duy trì nồng độ dược chất trong máu hằng định ở mức độ có hiệu lực điều trị trong khoảng thời gian dài. Nhưng nếu sự phối hợp thuốc không tương hợp với nhau thì có thể gây ra những tai biến nguy hiểm trong điều trị.
Sự không tương hợp khi phối hợp thuốc tiêm với thuốc tiêm truyền có thể do thay đổi pH của dung dịch, độ tan của dược chất hoặc tương tác hoá học.
Sự không tương hợp khi phối hợp thuốc tiêm với thuốc tiêm truyền nào đó có thể nhận biết được do xuất hiện kết tủa, vẩn đục, sinh khí hay biến màu dung dịch; nhưng cũng có khi không nhìn thấy được như sự thay đổi pH hoặc nồng độ dược chất trong dung dịch do quá trình thuỷ phân, oxy hoá hay tạo phức, mà chỉ có thể phát hiện được nhờ các phương pháp phân tích thích hợp; ngoài ra còn có thể có sự không tương hợp về mặt tác dụng dược lý.
Trong một trường hợp chừng mực nào đó có thể dự đoán được tương kỵ dựa vào tính chất hoá học của dược chất có liên quan. Ví dụ: Natri Phenobarbital sẽ kết tủa dưới dạng acid tự do nếu phối hợp thuốc tiêm Phenobarbital với một dung dịch tiêm truyền có pH acid. Thuốc tiêm truyền Calci clorid sẽ kết tủa khi phối hợp với dung dịch tiêm truyền Natri hydrocarbonat.
Để giảm thiểu sự không tương hợp khi sử dụng thuốc tiêm truyền làm môi trường trung gian đưa thuốc vào cơ thể cần tuân theo một số nguyên tắc:
- Chỉ phối hợp ngay trước khi tiêm truyền và chỉ truyền khi không phát hiện khi thấy bất kỳ sự thay đổi nào về mặt cảm quan của thuốc.
- Không nên phối hợp nhiều thuốc tiêm khác nhau trong cùng một dung dịch thuốc tiêm truyền.
- Tuyệt đối không phối hợp thuốc có tương kỵ đã được chỉ ra trong các tài liệu chuyên luận.
- Tốt nhất chỉ nên phối hợp khi có kết quả nghiên cứu về sự tương hợp.
4. Tiêu chuẩn chất lượng
4.1. Độ trong
Các dung dịch tiêm truyền phải đạt quy định về độ trong của thuốc tiêm khi kiểm tra bằng mắt thường (phụ lục 11.8, mục B) và phải đáp ứng các yêu cầu về số lượng và giới hạn kích thước các tiểu phân không quan sát được bằng mắt thường (phụ lục 11.8, mục A).






