Nhận xét: Tải lượng HIV trung bình tại thời điểm bắt đầu điều trị ARV là
371.535 bản sao/ml. PKNT tại Hải Dương có tải lượng HIV trung bình cao nhất (537.032 bản sao/ml). Hầu hết các bệnh nhân đều có mức tải lượng HIV trên 5.000 bản sao/ml (96,8%) khi bắt đầu điều trị ARV.
3.2.2. Đặc tính lâm sàng, miễn dịch tại thời điểm kết thúc nghiên cứu – 12
tháng sau khi điều trị ARV phác đồ bậc 1 (T2)
3.2.2.1. Diễn biến theo dõi bệnh nhân sau 12 tháng bắt đầu điều trị ARV
Diễn biến quá trình theo dõi bệnh nhân tham gia nghiên cứu tại thời điểm T1 và T2 được trình bày trong Sơ đồ 3.1.
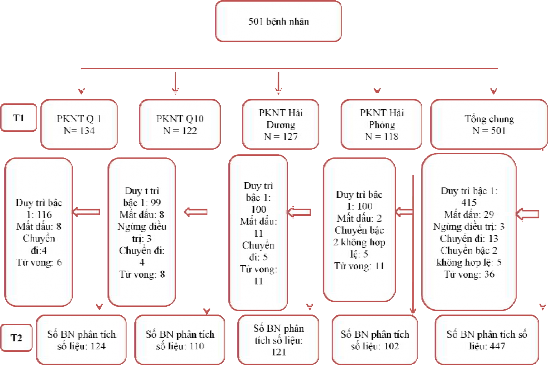
Sơ đồ 3.1. Sơ đồ nghiên cứu theo dõi HIV kháng thuốc
Nhận xét: Tại thời điểm T2, có 415 BN duy trì phác đồ bậc 1, không có BN nào chuyển sang phác đồ bậc 2 hợp lệ (do thất bại với phác đồ ARV bậc 1). Tỷ lệ duy trì phác đồ ARV bậc 1 cao nhất tại PKNT Quận 1 TP Hồ Chí Minh(86,6%) và thấp nhất tại PKNTTTPC HIV/AIDS Hải Dương (78,7%). Các bệnh nhân tại từng
phòng khám tại T2 đáp ứng được quy định của WHO trong việc phân tích số liệu
(tại T2, mỗi phòng khám cần còn ít nhất 96 bệnh nhân).
3.2.2.2. Đặc điểm lâm sàng, miễn dịch của quần thể nghiên cứu tại T2
Theo quy định của WHO [104], BN chuyển đi, tử vong và chuyển phác đồ bậc 2 không hợp lệ không đưa vào phân tích. Kết quả còn 447 BN tại 4 PK được phân tích số liệu. Thông tin về giai đoạn lâm sàng, miễn dịch của 447 BN tại thời điểm T2 được trình bày trong bảng 3.15 và bảng 3.16.
Bảng 3.15. Giai đoạn lâm sàngtại thời điểm T2
Q1-Tp, HCM (n = 124) | Q10-Tp, HCM (n = 110) | Hải Dương (n= 121) | Hải Phòng (n=102) | Tổng cộng (n= 447) | |
Giai đoạn lâm sàng (số lượng,%) | |||||
1 | 63 (50,8) | 50 (45,5) | 96 (86,5) | 54 (52,9) | 263 (58,8) |
2 | 30 (24,2) | 8 (7,3) | 6 (5,5) | 12 (11,8) | 56 (12,6) |
3 | 18 (14,5) | 28 (25,5) | 6 (5,4) | 13 (12,8) | 65 (14,5) |
4 | 13 (10,5) | 24 (21,8) | 3 (2,7) | 23 (22,6) | 63 (14,1) |
Điều trị lao giữa T1 và T2, (số lượng,%) | |||||
Không | 82 (66,1) | 65 (59,1) | 64 (57,7) | 86 (84,3) | 297 (66,4) |
Có | 42 (33,9) | 45 (40,9) | 47 (42,3) | 16 (15,7) | 150 (33,6) |
Có thể bạn quan tâm!
-
 Các Kết Quả Của Hiv Kháng Thuốc Áp Dụng Trong Nghiên Cứu
Các Kết Quả Của Hiv Kháng Thuốc Áp Dụng Trong Nghiên Cứu -
 Mô Tả Thực Trạng Cảnh Báo Sớm Hiv Kháng Thuốc Tại 42 Cơ Sở Điều
Mô Tả Thực Trạng Cảnh Báo Sớm Hiv Kháng Thuốc Tại 42 Cơ Sở Điều -
 Tổng Hợp Các Phòng Khám Có Ít Nhất Một Chỉ Số Cảnh Báo Sớm Hiv
Tổng Hợp Các Phòng Khám Có Ít Nhất Một Chỉ Số Cảnh Báo Sớm Hiv -
 Phân Bố Đột Biến Trên Bệnh Nhân Có Đột Biến Hiv Kháng
Phân Bố Đột Biến Trên Bệnh Nhân Có Đột Biến Hiv Kháng -
 Mức Độ Kháng Dự Báo Với Các Thuốc Arv Của Các Đột Biến Được Phát Hiện Tại T2
Mức Độ Kháng Dự Báo Với Các Thuốc Arv Của Các Đột Biến Được Phát Hiện Tại T2 -
 Tỷ Lệ Bệnh Nhân Bỏ Điều Trị Trong 12 Tháng Sau Điều Trị (Ewi 2)
Tỷ Lệ Bệnh Nhân Bỏ Điều Trị Trong 12 Tháng Sau Điều Trị (Ewi 2)
Xem toàn bộ 193 trang tài liệu này.
Nhận xét: Có sự thay đổi rõ rệt về tình trạng lâm sàng tại T2. Tỷ lệ bệnh nhân ở giai đoạn lâm sàng 1 và lâm sàng 2 chiếm 71,4%. Ghi nhận có 33,6% bệnh nhân điều trị lao trong khoảng thời gian thực hiện nghiên cứu.
Bảng 3.16. Phân loại mức tế bào CD4 tại thời điểm T2
Q1-Tp, HCM (n = 124) | Q10-Tp, HCM (n= 110) | Hải Dương (n= 121) | Hải Phòng (n=102) | Tổng cộng (n= 447) | |
CD4 (số lượng,%) | |||||
Số bệnh nhân có kết quả CD4 | 122 | 105 | 98 | 99 | 424 |
CD4 trung vị | 267 | 304 | 207 | 223 | 252 |
Khoảng dao động | 6 – 1094 | 54 – 876 | 36- 778 | 7 – 719 | 6 – 1094 |
CD4 theo phân mức (n,%) | |||||
≤100 | 7 (5,7) | 2 (1,9) | 9 (9,1) | 10 (10,1) | 28 (6,6) |
101 – 350 | 75 (61,5) | 65 (61,9) | 71 (72,5) | 62 (62,7) | 273 (64,4) |
>350 | 40 (32,8) | 38 (36,2) | 18 (18,4) | 27 (27,2) | 123 (29,0) |
Nhận xét: CD4 trung vị đã tăng từ 106 tế bào/ml tại T1 lên 252 tế bào/ml tại T2. Tỷ lệ bệnh nhân có CD4 dưới 100 tế bào/ml giảm (còn 6,6%). Khoảng dao động của tế bào TCD4 rộng (6-1094 tế bào/ml). PKNT tại quận 1 TP Hồ Chí Minh và PKNT tại BV Việt Tiệp Hải Phòng có bệnh nhân có CD4 rất thấp.
Sự thay đổi của tế bào TCD4 giữa T1 và T2 mô tả trong biểu đồ 3.5.
70.0%
64.4%
60.0%
50.0%
40.0%
30.0%
20.0%
10.0%
0.0%
49.1%
48.5%
29.0%
T1
T2
6.6%
2.4%
≤ 100 tế bào/ml 101 - 350 tế bào/ml >350 tế bào/ml
Biểu đồ 3.5. Sự thay đổi của tế bào TCD4 giữa T1 và T2
Nhận xét: Có sự thay đổi rõ rệt về đáp ứng miễn dịch của các bệnh nhân tham gia nghiên cứu giữa T1 và T2. Tỷ lệ bệnh nhân có CD4 dưới 100 tế bào/ml đã giảm từ 49,1% xuống còn 6,6%. Tỷ lệ bệnh nhân có CD4 trên 350 tế bào/ml tăng từ 2,4% lên 29%.
3.2.2.3. Phân bố phác đồ điều trị ARV tại thời điểm kết thúc nghiên cứu
Chi tiết phân bố phác đồ tại T2 được trình bày trong bảng 3.20. Trong quá trình điều trị, một số bệnh nhân đã được chuyển đổi phác đồ nhưng vẫn nằm trong các phác đồ ARV bậc 1. Lý do chuyển đổi phác đồ là do bệnh nhân có tác dụng phụ của thuốc, mắc lao. 4 bệnh nhân tại phòng khám ngoại trú quận 1 và TTPC HIV/AIDS tỉnh Hải Dương đã chuyển phác đồ bậc 1 không nằm trong hướng dẫn của Bộ Y tế.
Chi tiết phân bố phác đồ điều trị tại T2 được trình bày trong bảng 3.17.
Bảng 3.17. Phân bố phác đồ ARV điều trị tại thời điểm T2
Q1-Tp, HCM (n = 124) | Q10-Tp, HCM (n = 110) | Hải Dương (n= 111) | Hải Phòng (n= 102) | Tổng cộng (n= 447) | |
Phân bổ phác đồ tại T2(số lượng,%) | |||||
d4T/3TC/NVP | 49 (39,5) | 61 (55,5) | 23 (20,7) | 17 (16,7) | 150 (33,6) |
d4T/3TC/EFV | 35 (28,2) | 46 (41,8) | 38 (34,2) | 29 (28,4) | 148 (33,1) |
ZDV/3TC/NVP | 25 (20,2) | 0 (0,0) | 20 (18,0) | 14 (13,7) | 59 (13,2) |
ZDV /3TC/EFV | 10 (8,1) | 3 (2,7) | 23 (20,7) | 31 (30,4) | 67 (15,0) |
TDF/3TC/EFV | 1 (0,8) | 0 (0,0) | 5 (4,5) | 10 (9,8) | 16 (3,6) |
TDF/3TC/ NVP | 2 (1,6) | 0 (0,0) | 0 (0,0) | 1 (1,0) | 3 (0,7) |
TDF/3TC/d4T | 1 (0,8) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (0,2) |
TDF/3TC/ZDV | 1 (0,8) | 0 (0,0) | 2 (1,8) | 0 (0,0) | 3 (0,7) |
Nhận xét: Các phác đồ ARV bậc 1 phổ biến nhất tại thời điểm T2 là d4T/3TC/NVP (33,6%), d4T/3TC/EFV (33,1%), ZDV/3TC/NVP (13,2%) và
ZDV/3TC/EFV (15%). Không có bệnh nhân nào điều trị thuốc ARV phác đồ bậc 2.
3.2.2.4. Tình hình tái khám và lĩnh thuốc giữa T1 và T2
Tình hình tái khám giữa T1 và T2được trình bày trong bảng 3.18.
Bảng 3.18. Tình hình tái khám giữa T1 và T2
Q1-Tp, HCM (n = 124) | Q10-Tp, HCM (n = 110) | Hải Dương (n= 111) | Hải Phòng (n= 102) | Tổng cộng (n= 447) | |
Tỷ lệ số lần tái khám đúng ngày hẹn | |||||
≥ 80% | 123 (99,2) | 110 (100) | 95 (85,6) | 97 (95,1) | 425 (95,1) |
<80% | 1 (0,8) | 0 (0,0) | 16 (14,4) | 5 (4,9) | 22 (4,9) |
Nhận xét: 95,1% bệnh nhân có trên 80% số lần tái khám đúng ngày hẹn.
3.2.2.5. Tình hình tuân thủ uống thuốc ARV theo hướng dẫn
418 bệnh nhân có thông tin về mức độ tuân thủ hướng dẫn về việc uống
thuốc ARV trong vòng 30 ngày trước thời điểm kết thúc nghiên cứu.
Bảng 3.19. Mức độ tuân thủ về tỷ lệ số viên thuốc ARV đã uống trong
vòng 30 ngày trước thời điểm kết thúc nghiên cứu tại các PKNT.
Q1-Tp, HCM (n = 116) | Q10-Tp, HCM (n = 98) | Hải Dương (n= 104) | Hải Phòng (n= 100) | Tổng cộng (n= 418) | |
Mức độ tuân thủ (số lượng,%) | |||||
<50% | 2 (1,7) | 0 (0,0) | 1 (1,0) | 0 (0,0) | 3 (0,7) |
50%-59% | 0 (0,0) | 0 (0,0) | 1 (1,0) | 1 (1,0) | 2 (0,5) |
60%-69% | 0 (0,0) | 0 (0,0) | 0 (0,0) | 2 (2,0) | 2 (0,5) |
70%-79% | 1 (0,9) | 1 (1,0) | 0 (0,0) | 1 (1,0) | 3 (0,7) |
80-89% | 0 (0,0) | 2 (2,0) | 0 (0,0) | 3 (3,0) | 5 (1,2) |
≥90% | 113 (97,4) | 95 (96,9) | 102 (98,1) | 93 (93,0) | 403 (96,4) |
Nhận xét: Phần đa bệnh nhân (96,4%) bệnh nhân tự báo cáo đã uống hết trên 90% số thuốc ARV được cấp.
3.2.2.6. Tải lượng HIV tại thời điểm T2
Trong 415 bệnh nhân duy trì phác đồ ARV bậc 1 tại T2, có 401 trường hợp được làm xét nghiệm tải lượng HIV, gồm 115 BN tại TTYT quận 1, 96 BN tại TTYT quận 10, 93 BN tại PKNT TTPC HIV Hải Dương và 97 BN tại PKNT BV Việt Tiệp, Hải Phòng. Kết quả mức tải lượng HIV tại từng phòng khám được trình bày trong biểu đồ 3.6.
120.0%
100.0%
80.0%
60.0%
40.0%
20.0%
0.0%
89.6%
100.0%
93.5%
95.9%
94.5%
7.8%
0.0%
5.4%
1.0%
3.7%
<1000
1.000 - 5.000
> 5.000
Q1-Tp, HCM
Q10- Tp, HCM
Hải Dương Hải Phòng Tổng chung
Biểu đồ 3.6. Phân bố mức tải lượng HIV theo từng phòng khám tại T2
Nhận xét: Phần đa bệnh nhân (94,5%) có tải lượng HIV đạt được ở ngưỡng ức chế (< 1.000 bản sao/ml). 22 bệnh nhân có tải lượng HIV ≥ 1000 bản sao/ml.
3.2.3. Đặc điểm HIV kháng thuốc tại thời điểm T1 và T2
3.2.3.1. Phân bố bệnh nhân có đột biến HIVKT tại thời điểm T1
Trong 501 BN được lựa chọn vào nghiên cứu, 491 trường hợp có tải lượng HIV ≥ 1000 bản sao/ml được giải trình tự gen để xác định các đột biến HIVKT. Trong số 491 mẫu giải trình tự gen, có 490 mẫu giải trình tự gen thành công (97,8%), trong đó có 17 bệnh nhân có đột biến HIV kháng thuốc. Có 6 bệnh nhân có đột biến HIV kháng thuốc tại PKNT quận 1, 2 bệnh nhân có đột biến HIV kháng thuốc tại PKNT quận 10, 4 bệnh nhân có đột biến HIV kháng thuốc tại TTPC HIV/AIDS tỉnh Hải dương và 5 bệnh nhân có đột biến HIV kháng thuốc tại PKNT Bệnh viện Việt – Tiệp Hải Phòng.
Phân bố bệnh nhân có đột biến HIV kháng thuốc tại thời điểm T1 được trình bày trong bảng 3.20.
Bảng 3.20. Phân bố bệnh nhân có đột biến HIV kháng thuốc tại T1
Q1-Tp, HCM (n = 134) | Q10-Tp, HCM (n = 122) | Hải Dương (n= 127) | Hải Phòng (n=118) | Tổng cộng (501) | |
Số BN có tải lượng HIV >1000 bản sao/ml và giải được trình tự gen | 129 | 121 | 126 | 114 | 490 |
Bất kỳ (số lượng,%) | 6 (4,7) | 2 (1,7) | 4 (3,2) | 5 (4,4) | 17 (3,5) |
NRTI | 4 (3,1) | 0 (0,0) | 1 (0,8) | 3 (2,6) | 8 (1,6) |
NNRTI | 3 (2,3) | 2 (1,7) | 1 (0,8) | 2 (1,8) | 8 (1,6) |
PI | 1 (0,8) | 0 (0,0) | 2 (1,6) | 1 (0,9) | 4 (0,8) |
Kháng NRTI và NNRTI | 2 (1,6) | 0 (0,0) | 0 (0,0) | 1 (0,9) | 3 (0,6) |
Nhận xét: Cả 4 PK đều có BN có đột biến HIV kháng thuốc tại T1, cao nhất tại PKNT Quận 1 và thấp nhất tại PKNT Quận 10. Đột biến HIV kháng thuốc tại T1 gặp cả ở 3 nhóm thuốc NRTI, NNRTI và PI. Có 3 BN đồng nhiễm cả NRTI và NNRTI.
3.2.3.2. Đặc điểm của bệnh nhân có đột biến HIV kháng thuốc tại (T1)
Bảng 3.21. Đặc điểm nhân khẩu, miễn dịch và tải lượng HIV trên bệnh nhân có đột biến HIV kháng thuốc tại T1
Một số đặc điểm lâm sàng và tải lượng HIV | Đột biến tại T1 | ||||||
Yếu tố nguy cơ | Tiền sử điều trị ARV | Phác đồ ARV tại T1/T2 | Tải lượng HIV tại T2 | NRTI | NNRTI | PI | |
Có đột biến HIV kháng thuốc tại T1 và ức chế tải lượng HIV tại T2 | |||||||
1 | TCMT | Không | d4T/3TC/NVP | <250 | V75MV | - | - |
2 | QHTD | Không | ZDV/3TC/EFV | <250 | - | - | M46I |
3 | QHTD | Không | d4T/3TC/EFV | 611 | - | Y181CY, G190AG | - |
4 | QHTD | Không | d4T/3TC/NVP | <250 | - | K103KN | - |
5 | TCMT | Không | d4T/3TC/NVP | <250 | T215ST | - | - |
6 | TCMT | Không | d4T/3TC/EFV | <250 | - | - | V82AV |
7 | TCMT | Không | ZDV/3TC/EFV | <250 | T69D | - | - |
8 | QHTD | Không | d4T/3TC/EFV | <250 | - | K103N | |
9 | QHTD | Có | ZDV/3TC/NVP | <250 | - | - | N88DN |
10 | TCMT | Không | d4T/3TC/EFV | <250 | V75AV | - | - |
11 | TCMT | Không | d4T/3TC/EFV | <250 | K219KN | Y181CY | - |
Có đột biến HIV kháng thuốc tại T1 và có HIV kháng thuốc tại T2 | |||||||
12 | QHTD | Không | d4T/3TC/NVP | 1.910 | K219N | K103KN, Y181CY. | - |
13 | Không rõ | Có | d4T/3TC/NVP | 1.980 | V75M, M184V | G190A | - |
(d4T/3TC/EFV) | |||||||
Có đột biến HIV kháng thuốc tại T1 và mất dấu tại T2 | |||||||
14 | TCMT | Không | d4T/3TC/NVP | Không có mẫu | - | Y188CY | - |
15 | TCMT | Không | TDF/3TC/NVP | Không có mẫu | Y181CY | ||
(ZDV/TDF/3TC) | |||||||
Có đột biến HIV kháng thuốc tại T1 và tử vong tại T2 | |||||||
16 | TCMT | Không | ZDV/3TC/EFV | Không có mẫu | M184MV. K219E | - | - |
17 | TCMT | Không | d4T/3TC/EFV | Không có mẫu | - | N83DN | |
Nhận xét: 11/17 (64,7%) bệnh nhân đạt ức chế tải lượng HIV tại T2, 2/17 bệnh nhân xuất hiện đột biến mới HIV kháng thuốc tại T2, 2 bệnh nhân tử vong và 2 bệnh nhân mất dấu (có khả năng có HIV kháng thuốc).
3.2.3.3. Đột biến HIV kháng thuốc trên bệnh nhân cóđột biến HIV kháng thuốc tại T1
Bảng 3.22. Các đột biến HIV kháng thuốc và mức độ nhạy với các thuốc
ARV trên bệnh nhân có đột biến HIV kháng thuốc tại thời điểm T1
Phác đồ ARV tại T1 | Đột biến tại T1 | Dự báo mức độ kháng với thuốc ARV sử dụng tại Việt Nam (Stanford’s HIVdb)a, b | ||||
Cao | Trung bình | Thấp | ||||
1 | ZDV/3TC/EFV | NRTI | T69D | – | ddI | d4T |
2 | d4T/3TC/EFV | V75A | – | ddI | d4T | |
3 | d4T/3TC/NVP | V75M | d4T | – | – | |
4 | ZDV/3TC/EFV | M184V, K219E | FTC, 3TC | ddI | ABC | |
5 | d4T/3TC/NVP | T215S | – | – | d4T, ZDV | |
6 | d4T/3TC/NVP | NNRTI | K103N | EFV, NVP | – | – |
7 | d4T/3TC/EFV | K103N | EFV, NVP | – | – | |
8 | TDF/3TC/NVP | Y181CY | NVP | EFV | – | |
9 | d4T/3TC/EFV | Y181CY, G190AG | EFV, NVP | – | – | |
10 | d4T/3TC/NVP | Y188C | NVP | – | EFV | |
11 | d4T/3TC/NVP | NRTI và NNRTI | V75M, M184V, G190A | FTC, 3TC, NVP | d4T, EFV | ABC, |
12 | d4T/3TC/NVP | K103N, Y181C, K219N | EFV, NVP | – | ||
13 | d4T/3TC/EFV | Y181C, K219KN | NVP | EFV, | – | |
14 | ZDV/3TC/EFV | PI | M46I | – | – | NFV |
15 | d4T/3TC/EFV | V82A | – | NFV | LPV | |
16 | d4T/3TC/EFV | N83DN | – | – | TPV | |
17 | ZDV/3TC/NVP | N88DN | – | NFV | – |
Nhận xét: Các đột biến HIV kháng thuốc được phát hiện trên 17 bệnh nhân được dự báo có kháng với các thuốc ARV bậc 1 hiện đang được sử dụng tại Việt






