Tiến hành thám sát các cấu trúc trong tim qua đường mở nhĩ phải trước, dùng dụng cụ vén lá trước và lá vách van ba lá để quan sát các cấu trúc giải phẫu của thất phải: lỗ thông liên thất, động mạch chủ cưỡi ngựa, các lá van ĐMC ngay dưới lỗ TLT, vách nón phì đại lệch ra trước và sang trái gây hẹp đường thoát thất phải, phần đường thoát thất phải còn lại, dải điều hòa (moderator band), giải phẫu van ba lá, đặc biệt là lá vách.
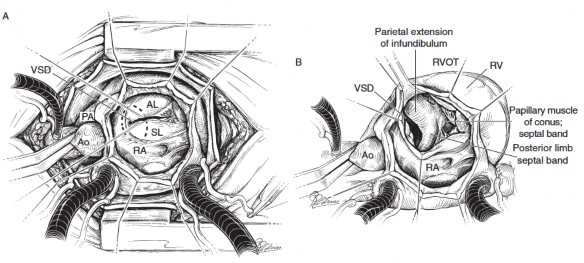
Hình 2.1. Giải phẫu đường thoát thất phải trong ToF tiếp cận qua van ba lá
"Nguồn: Constantine M., 2013" [67]
Mở rộng đường thoát thất phải qua đường tiếp cận từ van ba lá
Phần vách nón (conal septum) sau khi được xác định sẽ được tiến hành cắt bỏ phần mở rộng thành (parietal extension) từ chỗ xuất phát, cách bờ lỗ TLT 4-5 mm và ở phía trên, cách vòng van ĐMC 4-5 mm. Đường cắt kéo dài lên trên cho tới nếp phễu thất (ventriculo-infundibular fold) ở phía trên và phía xa cho đến sát vòng van ĐMP. Đây là thao tác phẫu thuật rất quan trọng, giải quyết cơ chế bệnh học của giải phẫu ToF là sự lệch hàng của phần vách nón phì đại.
Có thể bạn quan tâm!
-
 Phẫu Thuật Hoặc Can Thiệp Lại Sau Mổ Sửa Chữa Toàn Bộ Tứ Chứng Fallot
Phẫu Thuật Hoặc Can Thiệp Lại Sau Mổ Sửa Chữa Toàn Bộ Tứ Chứng Fallot -
 Nghiên cứu chỉ định và ảnh hưởng của xẻ võng van động mạch phổi trong phẫu thuật tứ chứng Fallot - 7
Nghiên cứu chỉ định và ảnh hưởng của xẻ võng van động mạch phổi trong phẫu thuật tứ chứng Fallot - 7 -
 Phương Pháp, Công Cụ Đo Lường, Thu Thập Số Liệu
Phương Pháp, Công Cụ Đo Lường, Thu Thập Số Liệu -
 Kĩ Thuật Bộc Lộ Lỗ Thông Liên Thất Bằng Miếng Vá Màng Ngoài Tim Tự Thân
Kĩ Thuật Bộc Lộ Lỗ Thông Liên Thất Bằng Miếng Vá Màng Ngoài Tim Tự Thân -
 Đặc Điểm Của Bệnh Nhân Trong Nghiên Cứu (N = 327)
Đặc Điểm Của Bệnh Nhân Trong Nghiên Cứu (N = 327) -
 Yếu Tố Liên Quan Đến Chỉ Định Xẻ Qua Vòng Van Động Mạch Phổi
Yếu Tố Liên Quan Đến Chỉ Định Xẻ Qua Vòng Van Động Mạch Phổi
Xem toàn bộ 192 trang tài liệu này.
Các bè cơ phì đại dọc theo bờ trái của đường thoát và các mô xơ phản ứng cũng được cắt bỏ tỉ mỉ, thao tác này sẽ giúp đường thoát rộng thêm đồng thời hạn chế việc ảnh hưởng đến chức năng tâm trương của thất phải sau mổ.
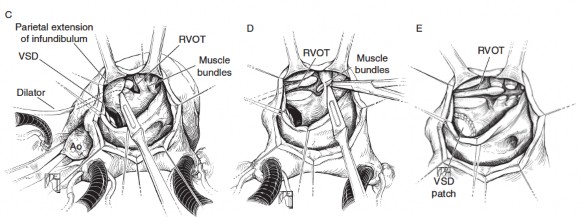
Hình 2.2. Kĩ thuật cắt hẹp đường thoát thất phải tiếp cận qua van ba lá
"Nguồn: Constantine M., 2013" [67]
Dải thành của vách nón (septal extension) thường không phì đại nhiều, ít cản trở thì không cần cắt bỏ. Tuy nhiên, nhiều trường hợp, đặc biệt khi mổ ở giai đoạn muộn, khi bệnh nhân lớn tuổi, dải này phì đại nhiều thì nên được cắt mỏng đi những phần phì đại giúp mở rộng thêm đường thoát. Tương tự như vậy, dải điều hòa (moderator band) thường cũng không cần cắt trừ khi phì đại gây hẹp nhiều thì có thể gọt bớt đi phần nào gây hẹp. Việc bảo tồn hợp lý các cấu trúc quan trọng của thất phải sẽ giúp bảo tồn được chức năng thất phải trong thời gian hậu phẫu sớm và cũng như theo dòi lâu dài sau mổ.
Tiếp cận đường thoát thất phải từ phía trên qua đường mở thân ĐMP
Qua đường mở dọc thân ĐMP đến sát vòng van, quan sát hình thái các lá van và đánh giá kích thước vòng van sau khi phần hẹp đường thoát thất phải ở dưới van đã được giải quyết phần lớn qua đường tiếp cận từ van ba lá.
Hình 2.3. Tiếp cận van ĐMP và vòng van qua đường mở thân ĐMP
Việc đánh giá kích thước của đường thoát thất phải, thân và hai nhánh ĐMP dựa theo qui chuẩn về kích thước chuẩn ước đoán của người bình thường có diện tích da tương ứng, theo bảng giá trị Z của Kirklin. Để biết được kích thước này có đủ như bình thường hay không, phẫu thuật viên dùng dụng cụ đo là các bộ nong Hegar có đường kính bằng mili mét tương ứng với số của nong Hegar từ 5 cho đến 24.
Sau khi đã mở rộng đường thoát thất phải từ van ba lá và từ đường mở thân ĐMP. Bộ nong Hegar có kích thước phù hợp với bình thường của bệnh nhân theo diện tích da tương ứng sẽ được đưa qua đường thoát cũng như ước lượng đường kính của vòng van ĐMP trên thực tế.
Việc đánh giá kích thước của vòng van, đánh giá cấu trúc van ĐMP mặc dù dựa vào kích thước bộ nong Hegar nhưng nhiều trường hợp quyết định bảo tồn vòng van còn phải dựa vào tay nghề và kinh nghiệm thực tế của từng phẫu thuật viên. Thông thường, cách xử trí thường rơi vào các trường hợp sau:
- Khi hẹp tại van ĐMP là vừa phải, các lá van thiểu sản ít: thao tác xẻ mép van cộng với cắt mô cơ phì đại dưới van thường sẽ đủ.
- Khi hẹp phổi vừa phải và các lá van ĐMP cũng thiểu sản mức độ trung bình: xẻ mép van, lóc lá van ra khỏi thành mạch và nội mạc thất phải làm tăng diện tích lá van (leaflet delamination), dùng nong Hegar nong dần lỗ van từ nhỏ đến khi đúng kích thước chuẩn (chỉ số Z + 0) hoặc trên 2 mm lớn hơn (chỉ số Z + 2).
- Khi hẹp phổi nặng và lá van thiểu sản nặng: lóc lá van (leaflet delamination), lấy tối đa mô lá van, thường tạo thành mô van hình vòm, xẻ vòm ở phía trước đến sát vòng van ĐMP rồi từ đó xẻ qua vòng van cho đến lúc đủ kích thước lỗ van theo kích thước chuẩn của chỉ số Z.
Kĩ thuật tạo hình lá van ĐMP
Các kỹ thuật tạo hình van ĐMP trong lô nghiên cứu của chúng tôi thay đổi theo giải phẫu thực tế của van và theo diễn tiến thời gian. Càng về sau này, việc áp dụng các kĩ thuật tạo hình lá van trở nên thường qui giúp bảo tồn nhiều mô lá van hơn.
Trong tất cả trường hợp, phẫu thuật viên sẽ bảo tồn tối đa mô lá van và chức năng lá van, đa số các bệnh nhân có van hai mảnh hoặc ba mảnh nhưng mép van dính nhau làm diện tích lỗ van nhỏ lại. Kĩ thuật xẻ mép van được thực hiện, đường xẻ mép van bị dính kéo dài cho đến tận điểm nối xoang ống (sinotubular junction), sẽ giúp mở rộng diện tích lỗ van ĐMP.
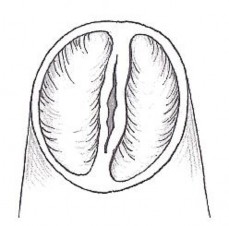
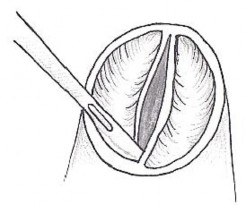
Hình 2.4. Kĩ thuật xẻ mép van động mạch phổi bị dính, làm rộng lỗ van
"Nguồn: Giovanni S., 2014" [103]
Lá van cũng thường thiểu sản mức độ ít nhiều và/ hoặc lá van dính vào thành ĐMP. Kĩ thuật có thể được áp dụng là bóc tách nhằm làm tăng chiều cao và diện tích của lá van (leaflet delamination), giúp tăng độ áp của các lá van với nhau, van sẽ hoạt động hiệu quả hơn. Khi lá van thiểu sản, quá ngắn, bóc tách có thể tiến hành đến lớp nội mạc của cơ thất phải để lấy lớp nội mạc này làm mô lá van.
Hình 2.5. Kĩ thuật bóc lá van động mạch phổi ra khỏi nội mạc (leaflet delamination)
"Nguồn: Giovanni S., 2014" [103]
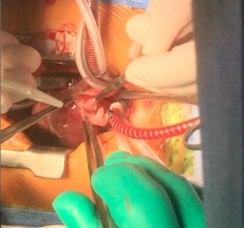
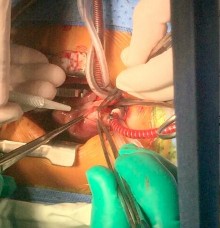
Hình 2.6. Kĩ thuật tạo hình lá van động mạch phổi
Một số trường hợp, mô lá van ĐMP dày, xơ hoá, phẫu thuật viên có thể dùng dao mổ nhỏ để gọt mỏng lá van, làm tăng tính di động của lá van.
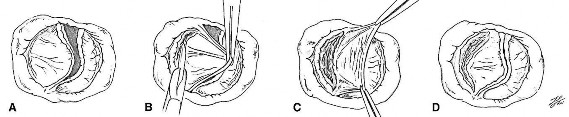
Hình 2.7. Kĩ thuật bóc lá van khỏi lớp nội mạc và gọt mỏng để tạo hình lá van ĐMP
"Nguồn: Giovanni S., 2014" [104]
Sau khi hòan thành các thao tác trên lá van ĐMP, tiếp cận vòng van và đánh giá kích thước thật sự của vòng van là rất quan trọng. Đánh giá này tuỳ thuộc một phần vào kinh nghiệm của phẫu thuật viên và vào việc đo đạc bằng cách dùng nong Hegar từ nhỏ đến lớn để ước lượng.
Lúc này, qua lỗ van ĐMP, thám sát thêm đường thoát thất phải từ phía trên, đánh giá mức độ rộng rãi, có thể cắt mỏng thêm dải vách (septal extension) và cắt các mô xơ ngay dưới van ĐMP mà khi tiếp cận qua van ba lá từ dưới lên không thấy rò.
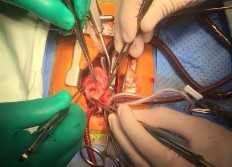
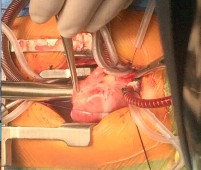
Hình 2.8. Đánh giá vòng van ĐMP bằng Hegar sau khi thao tác trên lá van
Nếu vòng van không quá nhỏ, ít nhất đưa lọt qua nong Hegar có kích thước tương đương chỉ số Z chuẩn theo diện tích da, kĩ thuật bảo tồn vòng van được thực hiện, một số trường hợp lỗ van còn giới hạn thì dùng kĩ thuật tách mép van trước sang hai bên nhằm làm cho diện tích lỗ van rộng ra thêm nữa sao cho đủ đưa nong Hegar với kích thước chuẩn đi qua dễ dàng.
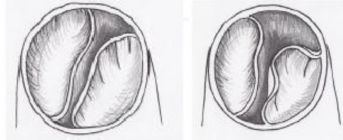
Hình 2.9. Kĩ thuật tách rộng mép van để làm tăng diện tích lỗ van ĐMP
"Nguồn: Vida V., 2019" [102]
Những trường hợp vòng van quá nhỏ, không đưa lọt được Hegar chuẩn qua, xẻ vòng van ĐMP được thực hiện. Mức độ xẻ qua vòng van cũng phụ thuộc rất nhiều vào giải phẫu và mức độ hẹp dưới van đã được giải phóng tối đa hay chưa và dĩ nhiên là phụ thuộc vào kích thước ban đầu của vòng van.
Trong thời gian đầu của nghiên cứu này, những trường hợp có xẻ qua vòng van ĐMP nhiều (> 5 mm), phẫu thuật viên dùng miếng vật liệu nhân tạo Polytetrafluoroethylene (PTFE) có chiều dày 0.1 mm, khâu đính vào vòng van ĐMP mới để tạo lá van một mảnh.
Hình 2.10. Kĩ thuật tạo van ĐMP một mảnh bằng vật liệu PTFE 0.1 mm
"Nguồn: Dabbagh Ali, 2017" [29]
Thời gian sau của nghiên cứu, với sự tiến bộ của các kĩ thuật thao tác trên lá van giúp bảo tồn tối đa mô lá van ĐMP tự nhiên và kĩ thuật xẻ qua vòng van ĐMP hạn chế nên mức độ xẻ qua vòng van vào vùng phễu thất phải thường ít, do đó kĩ thuật tạo hình lá van một mảnh bằng vật liệu nhân tạo ngày càng ít được áp dụng. Thay vào đó, cho dù bắt buộc phải xẻ qua vòng van thì việc giữ lại phần mô van ĐMP tự thân, đặc biệt giữ lại mép van sẽ giúp cho phần lá van ĐMP hoạt động được phần nào hạn chế mức độ hở phổi sau mổ.
Vá lỗ thông liên thất
Lỗ TLT được vá qua đường tiếp cận từ van ba lá, miếng vá là màng ngoài tim tự thân đã được xử lý bằng dung dịch Glutaraldehyde 0.6%.
Sau khi giải phóng hẹp đường thoát thất phải, bộc lộ bờ lỗ thông sẽ rò ràng hơn, giúp phẫu thuật viên thao tác thuận lợi. Lỗ thông thường được vá bằng mũi khâu liên tục bằng chỉ Prolene 5/0 hai đầu kim nếu bệnh nhân trên 10 kg và Prolene 6/0 nếu bệnh nhân dưới 10 kg. Lưu ý, phần nửa trên chu vi lỗ thông là phần tiếp giáp với vòng van, lá van ĐMC, đường khâu vừa phải đảm bảo độ chắc chắn, không xé mô mà vừa phải tránh làm tổn thương lá van, tốt nhất đường khâu nên đính vào vòng van ĐMC làm tăng độ chắc chắn, giữ chỉ khâu tốt hơn. Mũi khâu đầu tiên thường bắt đầu từ góc dưới, bên trái của lỗ TLT, đi dọc theo bờ trái chạy lên trên, theo ngược chiều kim đồng hồ, lên