van ĐMC nhân tạo cơ học với nhóm thay sinh học và VNTMNK xảy ra trong năm đầu tiên sau mổ với tỷ lệ gấp đôi so với các năm sau đó.148 Như vậy, có thể thấy VNTMNK sau mổ tái tạo van ĐMC bằng MNT theo phương pháp Ozaki chiếm tỷ lệ thấp. Điều này là do trong phẫu thuật tái tạo van ĐMC bằng MNT tự thân không sử dụng vật liệu nhân tạo (van cơ học) hoặc vật liệu sinh học khác loài (màng tim bò hoặc van ĐMC của lợn) do đó hạn chế tỷ lệ VNTMNK.
Biến chứng đặt máy tạo nhịp sau mổ van ĐMC: Trong nghiên cứu của chúng tôi không có bệnh nhân nào phải đặt máy tạo nhịp sau thời gian theo dòi trung bình 26,5 tháng (12 - 42 tháng), kết quả của chúng tôi tương đồng với tác giả Krane và cs, báo cáo phẫu thuật tái tạo van ĐMC trên 103 bệnh nhân và không có bệnh nhân nào phải đặt máy tạo nhịp vĩnh viễn sau mổ.63 Lida Y và cs, báo cáo kết quả có 02 bệnh nhân phải đặt máy tạo nhịp vĩnh viễn sau mổ tái tạo van ĐMC trong số 57 bệnh nhân được phẫu thuật.65 Trong phẫu thuật thay van ĐMC bằng van tim nhân tạo, Viktorsson và cs, báo cáo kết quả phẫu thuật thay van ĐMC trên 557 bệnh nhân, có 22 bệnh nhân (3,9%) phải đặt máy tạo nhịp sau 30 ngày, theo dòi trung và dài hạn thì tỷ lệ đặt máy tạo nhịp vĩnh viễn sau 5 năm và 10 năm là 9,2% và 12,3%.149Đối với các van ít khâu tỷ lệ phải đặt máy tạo nhịp cũng lên tới 9% theo báo cáo của Ensminger và cs,150 Andreas và cs.151Theo Mack và cs, tỷ lệ phải cấy máy tạo nhịp vĩnh viễn ở nhóm bệnh nhân thay van ĐMC qua da chiếm tới 6,5%.58Tỷ lệ phải cấy máy tạo nhịp thấp sau mổ tái tạo van ĐMC bằng MNT theo phương pháp Ozaki có thể giải thích do trong phẫu thuật này lá van được khâu trực tiếp vào vòng van, do không có vòng van cứng nên hạn chế chèn ép, phù nề có thể dẫn tới block nhĩ - thất sau mổ.
Các biến chứng liên quan đến van nhân tạo và điều trị thuốc chống đông kéo dài:
- Biến chứng xuất huyết nghiêm trọng, theo tác giả Bouhout và cs, theo dòi kết quả dài hạn thay van ĐMC nhân tạo cơ học trên 450 bệnh nhân, tỷ lệ xuất huyết nghiêm trọng là 8% (38/450 bệnh nhân), trong đó 15 bệnh nhân xuất huyết tiêu hoá, 7 bệnh nhân xuất huyết não, 5 bệnh nhân xuất huyết lồng ngực, 3 bệnh nhân xuất huyết trong cơ, 3 bệnh nhân xuất huyết hệ tiết niệu, 5 bệnh nhân xuất huyết vị trí khác.94
- Biến chứng huyết khối tắc mạch cũng gặp trong 9% số bệnh nhân (41 bệnh nhân) sau mổ trong nghiên cứu của Bouhout và cs. Trong số 450 bệnh nhân sau mổ thay van cơ học, 21 bệnh nhân nhồi máu não gây đột quỵ, 19 bệnh nhân có cơn thiếu máu não thoáng qua và 01 bệnh nhân có thiếu tắc mạch ngoại vi. Biến chứng huyết khối gây kẹt van tim nhân tạo gặp ở 03 bệnh nhân.94
Trong nghiên cứu của chúng tôi, thời gian theo dòi từ 12 tháng đến 42 tháng, không ghi nhận biến cố xuất huyết hoặc huyết khối, điều này có thể giải thích do thời gian theo dòi còn ngắn, tỷ lệ rung nhĩ trong nghiên cứu thấp dẫn tới chỉ có 02 bệnh nhân sử dụng chống đông kháng vitamin K kéo dài sau mổ do đó hạn chế biến chứng chảy máu.
KẾT LUẬN
Có thể bạn quan tâm!
-
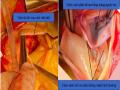
 Viêm Nội Tâm Mạc Nhiễm Khuẩn Cánh Vành Phải (Bên Phải), Cánh Vành Phải Sau Khi Tái Tạo (Bên Trái)
Viêm Nội Tâm Mạc Nhiễm Khuẩn Cánh Vành Phải (Bên Phải), Cánh Vành Phải Sau Khi Tái Tạo (Bên Trái) -
 Thời Gian Thở Máy Và Thời Gian Nằm Phòng Hồi Sức.
Thời Gian Thở Máy Và Thời Gian Nằm Phòng Hồi Sức. -
 Tỷ Lệ Hở Van Động Mạch Chủ Trong Thời Gian Theo Dòi Trung Hạn.
Tỷ Lệ Hở Van Động Mạch Chủ Trong Thời Gian Theo Dòi Trung Hạn. -
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 22
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 22 -
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 23
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 23 -
 Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 24
Đánh giá kết quả phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki điều trị bệnh van động mạch chủ đơn thuần tại Bệnh viện E - 24
Xem toàn bộ 201 trang tài liệu này.
Qua nghiên cứu 72 bệnh nhân có bệnh van động mạch chủ đơn thuần, được phẫu thuật tái tạo van động mạch chủ bằng MNT tự thân theo phương pháp Ozaki tại Trung tâm tim mạch, Bệnh viện E từ tháng 6 năm 2017 đến tháng 12 năm 2019, chúng tôi rút ra được một số kết luận như sau

1. Một số đặc điểm bệnh lý và kỹ thuật phẫu thuật tái tạo van ĐMC bằng MNT tự thân theo phương pháp Ozaki
Độ tuổi trung bình mắc bệnh là 52,9 tuổi, bệnh gặp ở các lứa tuổi khác nhau (19-79 tuổi), Bệnh thường gặp ở nam giới với tỷ lệ Nam/nữ là 3/1.
Nguyên nhân gây bệnh thường gặp là do thoái hoá/vôi hoá van ĐMC.
Các triệu chứng lâm sàng thường gặp gồm khó thở (95,8%), đau ngực (62,5%).
Thương tổn van ĐMC thường gặp là hẹp van ĐMC (41,7%), hẹp hở van ĐMC phối hợp (30,5%) và hở van ĐMC (27,8%).
Kỹ thuật tái tạo van theo phương pháp Ozaki đã được hệ thống hoá với dụng cụ đo kích thước các cánh van, đánh dấu các điểm khâu trên cánh van mới do đó tạo điều kiện thuận lợi cho các phẫu thuật viên.
2. Kết quả và chỉ định phẫu thuật tái tạo van ĐMC bằng MNT theo phương pháp Ozaki.
2.1. Kết quả sớm
Phẫu thuật tái tạo van theo phương pháp Ozaki có tính khả thi, tỷ lệ thành công cao (97,2%).
Kết quả sớm cho thấy phẫu thuật tái tạo van ĐMC theo phương pháp Ozaki là phương pháp an toàn, tỷ lệ các biến chứng thường gặp thấp (tử vong sớm 1,4%, mổ lại do chảy máu 1,4%, mổ lại do viêm xương ức 1,4%).
Phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki không làm gia tăng thời gian thở máy sau mổ (11,3 giờ), thời gian nằm hồi sức sau mổ (4,1 ngày) và thời gian nằm viện sau mổ (12,5 ngày) so với phương pháp thay van ĐMC bằng van tim nhân tạo.
Huyết động qua van tái tạo tốt: Chênh áp tối đa qua van ĐMC là 16,1 mmHg, diện tích van ĐMC là 2,5 cm², Vmax 1,8 m/s.
Các yếu tố ảnh hưởng đến thời gian thở máy, các biến chứng sớm gồm điểm EuroSCORE II, phân suất tống máu trước mổ, lượng máu mất sau mổ.
Chỉ định phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki với những trường hợp thương tổn van ĐMC khác nhau (Hẹp van, hở van hoặc hẹp hở van phối hợp), giải phẫu van ĐMC khác nhau (một cánh van, hai cánh van hoặc ba cánh van), nhất là với trường hợp vòng van nhỏ nên áp dụng phương pháp này.
2.2. Kết quả trung hạn: Thời gian theo dõi trung bình 26,5 tháng (12-42 tháng).
Phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki là hiệu quả và an toàn (Xác suất sống còn là 95,8%).
Xác suất phải môt lại do van sau tái tạo thấp (2,8%).
Van ĐMC sau tái tạo hoạt động tốt (Xác suất hở van mức độ vừa- nhiều là 4,2%).
Huyết động qua van ĐMC tái tạo tốt: Chênh áp tối đa < 20 mmHg, chênh áp trung bình < 10 mmHg, diện tích van 2,3 - 2,5 cm².
Phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki là phương pháp hiệu quả trong điều trị các bệnh lý van ĐMC: Cải thiện phân suất tống máu thất trái sau mổ nhất là với nhóm có phân suất tống máu sau mổ thấp. Các triệu chứng lâm sàng sau mổ cải thiện rò ràng so với trước mổ.
Đối với trường hợp bệnh nhân có vòng van ĐMC nhỏ, phẫu thuật tái tạo van ĐMC bằng phương pháp Ozaki tránh được hiện tượng mất tương xứng giữa bệnh nhân với van nhân tạo.
Sau mổ bệnh nhân không phải dùng các loại thuốc chống đông như van nhân tạo, do đó tránh được các biến chứng liên quan đến thuốc chống đông máu.
KIẾN NGHỊ
Từ kết quả của nghiên cứu này chúng tôi có một số kiến nghị sau
Phẫu thuật tái tạo van động mạch chủ bằng màng ngoài tim tự thân theo phương pháp Ozaki là một trong những phương pháp phẫu thuật điều trị bệnh van động mạch chủ hiệu quả và an toàn, có nhiều ưu điểm đặc biệt với nhóm bệnh nhân vòng van nhỏ trước mổ, do đó có thể xem xét chỉ định phương pháp này bên cạnh phương pháp thay van truyền thống để điều trị cho những bệnh nhân phù hợp, nhất là nhóm vòng van ĐMC nhỏ.
Với các cơ sở khi mới bắt đầu triển khai phẫu thuật tái tạo van động mạch chủ bằng phương pháp Ozaki lên lựa chọn những bệnh nhân có điểm nguy cơ phẫu thuật (EuroSCORE II) thấp-trung bình, phân suất tống máu thất trái tốt. Hạn chế nguy cơ chảy máu sau mổ.
Hạn chế của nghiên cứu là thiết kế nghiên cứu mô tả theo dòi dọc, không có so sánh với nhóm chứng, số lượng bệnh nhân còn hạn chế, thời gian theo dòi chưa đủ dài để đưa ra được kết quả dài hạn. Kiến nghị khắc phục các hạn chế:
Xây dựng nhóm chứng là các bệnh nhân phẫu thuật thay van động mạch chủ bằng van tim nhân tạo, nghiên cứu có so sánh đối chứng để đánh giá hiệu quả của phương pháp tái tạo van ĐMC bằng màng ngoài tim tự thân.
Tiếp tục theo dòi các bệnh nhân đã được phẫu thuật trong nghiên cứu để đánh giá kết quả dài hạn.
DANH MỤC CÁC CÔNG TRÌNH CÔNG BỐ LIÊN QUAN ĐẾN KẾT QUẢ CỦA ĐỀ TÀI
1. Hung T. Ngo, Tran-Thuy Nguyen, Huu C. Nguyen, Lionel Camilleri, Le Ngoc Thanh, Hung Q. Doan (2020). Bicuspid reconstruction surgery in a patient suffering from aortic valve infective endocarditis with annular abscess using ozaki’s procedure: a case report. International Journal of Surgery Case Reports 76 (2020) 266–269.
2. Hung Thanh Ngo, Huu Cong Nguyen, Thuy Tran Nguyen , Thanh Ngoc Le, Lionel Camilleri and Hung Quoc Doan (2020). Reconstruction of aortic valve by autologous pericardium (Ozaki’s procedure): Single center experience in Vietnam. Asian Cardiovascular & Thoracic Annals Volume:29, Issue 5 pp: 394-399.
3. Ngô Thành Hưng, Nguyễn Công Hựu, Nguyễn Trần Thuỷ, Nguyễn Hoàng Nam, Phạm Thành Đạt, Lê Ngọc Thành, Đoàn Quốc Hưng (2021). Kết quả sớm phẫu thuật tái tạo van động mạch chủ hai lá van bằng màng ngoài tim tự thân. Tạp chí nghiên cứu y học, 137(1); 125-134.
4. Ngo Thanh Hung, Nguyen Cong Huu, Nguyen Tran Thuy, Nguyen Hoang Nam, Nguyen Ngoc Anh, Luong Hoang Long, Do Duc Thinh, Le Ngoc Thanh, Doan Quoc Hung (2021). Initial results of aortic valve reconstruction using autologous pericardium (Ozaki’s procedure). The vietnam journal of cardiovascular and thoracic surgery, Vol.33, Page: 20-27.
TÀI LIỆU THAM KHẢO
1. Lawrence H. Cohn and David H. Adams M. Aortic Valve Disease. Cardiac Surgery in the Adult. Fifth Edition. MC Graw Hill. New York. 2017;4:633-751.
2. Lung B, Baron G, Butchart EG, et al. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on valvular heart disease. European Heart Journal. 2003;24(13):1231- 1243. doi:10.1016/S0195-668X(03)00201-X.
3. Czarny MJ, Resar JR. Diagnosis and management of valvular aortic stenosis. Clinical Medicine Insights: Cardiology. 2014;8:15-24. doi:10.4137/CMC.S15716.
4. Anna B, Marijan K, Marc Gillinov A. Pathophysiology Aortic Valve Disease. L. H. Cohn/D. H. Adams Cardiac Surgery in the Adult. Fifth Edition. MC Graw Hill. New York. 2017;4(26):633-649.
5. Đỗ Doãn Lợi, Dương Đức Hùng, Vũ Anh Dũng và cộng sự. Hẹp van động mạch chủ. Phạm Mạnh Hùng/Lâm Sàng Tim Mạch Học. Nhà Xuất Bản Y Học, Hà Nội; 2019;4(5):323-329.
6. Đỗ Doãn Lợi, Dương Đức Hùng, Vũ Anh Dũng và cộng sự. Hở van động mạch chủ. Phạm Mạnh Hùng/Lâm Sàng Tim Mạch Học. Nhà Xuất Bản Y Học, Hà Nội; 2019;4(5):329-334.
8. Cribier A, Eltchaninoff H, Bash A, et al. Percutaneous transcatheter implantation of an aortic valve prosthesis for calcific aortic stenosis: First human case description. Circulation. 2002;106(24):3006-3008. doi:10.1161/01.CIR.0000047200.36165.B8.
9. Vahanian A, Alfieri O, Andreotti F, et al. The joint task force on the management of valvular heart disease of the European Society of cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS). European Journal of Cardio-thoracic Surgery. 2012;42(4):S1-S44. doi:10.1093/ejcts/ezs455.