bảo cho bệnh nhân có một quá trình mang thai an toàn hơn [3]. Nghiên cứu của chúng tôi ghi nhận 11 bệnh nhân có cơn giật tái phát trong thai kỳ, gồm cả 4/4 bệnh nhân của nhóm không dùng thuốc trước mang thai (100%) và 7/34 bệnh nhân của nhóm cắt cơn 01 năm nhưng vẫn duy trì thuốc. Như vậy, tình trạng bệnh nhân không có cơn động kinh tối thiểu 1 năm trước mang thai kết hợp với việc duy trì thuốc có xu hướng có tác động tích cực đến hoạt động của cơn giật khi mang thai.
Tỷ lệ bệnh nhân còn cơn giật hoạt động trong thai kỳ cao gấp 1,39 lần ở nhóm đa trị liệu ( RR=1,39; CI 95%=1,06-3,91;p=0,022) cũng như tỷ lệ bệnh nhân có cơn giật tăng cường trong thai kỳ cao gấp 1,72 lần ở nhóm đa trị liệu (RR=1,72; Ci 95%=1,003-2,01;p=0,036) so với nhóm đơn trị liệu. Rõ ràng, việc bệnh nhân phải dùng nhiều loại thuốc kháng động kinh đã thể hiện cơn động kinh có tính chất khó kiểm soát. Khi bệnh nhân mang thai kết hợp với tình trạng lo lắng, mất ngủ sẽ là yếu tố kích hoạt tăng cường cơn co giật. Tuy nhiên, tỷ lệ bệnh nhân dùng thuốc đa trị liệu chỉ chiếm 1/3 số bệnh nhân trong nghiên cứu này, thể hiện xu hướng tiến bộ trong điều trị động kinh thời gian gần đây, đó là hạn chế dùng đa trị liệu, lựa chọn tối ưu hóa loại thuốc ngay từ trước khi mang thai, hạn chế tương tác thuốc nhằm giảm thiểu tác dụng phụ của thuốc cho bệnh nhân. Tóm lại, việc lựa chọn được loại thuốc điều trị tối ưu cho bệnh nhân ở giai đoạn trước mang thai là một trong những mục tiêu cốt lõi của quá trình quản lý và tư vấn trước mang thai.
Ở nghiên cứu này, tỷ lệ bệnh nhân có cơn giật tăng cường ở nhóm có cơn động kinh cục bộ cao gấp 1,26 lần so với động kinh toàn thể (RR=1,26; CI 95%=1,1-2,28; p=0,007), đặc biệt cao gấp 1,74 lần ở nhóm động kinh cục bộ không kèm co giật co cứng so với nhóm còn lại (RR=1,74; CI 95%=1,06-2,84; p=0,043). Cơn cục bộ tuy không có tính chất nặng nề như cơn giật toàn thể nhưng sẽ khó khăn hơn để kiểm soát cơn hoàn toàn. Điều này sẽ lý giải được thực tế: dù số cơn giật của các bệnh nhân động kinh có thể tăng cường trong thai kỳ nhưng đa phần người bệnh vẫn có kết cục thai kỳ an toàn trong các nghiên cứu cộng đồng (tỷ lệ đạt tới 90%).
Có 06 yếu tố được chúng tôi lựa chọn để đưa vào phân tích hồi quy Binary Logistic với biến phụ thuộc là cơn giật tăng cường trong thai kỳ và cơn giật còn xuất hiện trong thai kỳ bao gồm: Số cơn giật trung bình trước khi mang thai (lần/tháng); không giật 1 năm trước mang thai (có/không); tư vấn trước mang thai (có/không);
tuân thủ điều trị (có/không); đa trị liệu (có/không); bất thường điện não đồ (có/không). Kết quả phân tích tìm ra được tư vấn trước mang thai với OR= 2,86 (CI 95%: l,02-8,05; p=0,046) là yếu tố độc lập liên quan đến cơn giật tăng cường trong thai kỳ và cắt cơn tối thiểu 01 năm trước mang thai với OR= 8,68 (CI 95%: 1,15- 65,23; p=0,036) là yếu tố độc lập tác động đến cơn giật còn xuất hiện trong thai kỳ. Từ kết quả trên có thể thấy ngoài yếu tố chủ quan của bệnh nhân là có cơn giật ổn định trước mang thai tối thiểu 01 năm, việc tư vấn trước mang thai là yếu tố khách quan có khả năng cải thiện chất lượng để từ đó kiểm soát hiệu quả cơn co giật trong thai kỳ cho người bệnh.
4.2.2. Các yếu tố ảnh hưởng đến kết cục thai kỳ Các yếu tố ảnh hưởng đến quyết định đẻ mổ
Tỷ lệ đẻ mổ cao gấp 1,49 lần ở nhóm còn co giật trong thai kỳ; cao gấp 1,47 lần ở nhóm cơn giật tăng cường trong thai kỳ; gấp 1,49 lần ở nhóm có tần suất cơn giật tối thiểu 2 lần/tháng so với nhóm còn lại tương ứng. Trong phân tích Binary logistic, không co giật trong thai kỳ với OR= 5,21 (CI 95%: l,78-15,2; p=0,003) và cân nặng của trẻ với OR=6,98 (CI 95%:1,52-31,94) là 2 yếu tố độc lập liên quan đến quyết định mổ đẻ của mẹ.
Tỷ lệ lựa chọn đẻ mổ trong nghiên cứu là 66,7%, chỉ có 26,8% số bệnh nhân đẻ thường. Kết quả này có hơi khác biệt so với các nghiên cứu trước đây. Thật vậy, tỷ lệ đẻ thường của phụ nữ bị động kinh trong các nghiên cứu được tham khảo dao động từ 60-70% [3],[32],[118],[150]. Thông thường, chỉ khi người bệnh động kinh có cơn co giật xuất hiện trong giai đoạn hai của quá trình chuyển dạ hoặc sản phụ không thể phối hợp để tiến hành đẻ thường, việc mổ đẻ cho người bệnh mới được bác sỹ sản khoa tiến hành. Theo một nghiên cứu lớn tại Nauy, tỷ lệ đẻ mổ trong nhóm sản phụ bị động kinh (gồm đang dùng thuốc kháng động kinh và không dùng thuốc) cao hơn có ý nghĩa so với nhóm sản phụ trong quần thể (OR =1,4, 95% CI=1,3-1,6). Đặc biệt, tỷ lệ đẻ mổ ở nhóm sản phụ bị động kinh dùng thuốc trong thai kỳ còn cao hơn khác biệt (gấp 1,6 lần so với tỷ lệ trong quần thể, OR=1,6; 95% CI=1,4-1,9) [66]. Ngoài ra, tỷ lệ bệnh nhân cần can thiệp trong quá trình chuyển dạ (như tiêm oxitoxin, can thiệp foxep) của nhóm sản phụ bị động kinh cũng tăng hơn so với bệnh nhân đẻ thường trong quần thể (OR=1,3 (95% CI =1,1-1,4). Mặc dù các nghiên cứu đều cho
Có thể bạn quan tâm!
-
 Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 14
Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 14 -
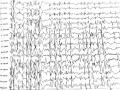
 Điện Não Đồ Trong Cơn Ngưng Hành Vi: Phức Hợp Kịch Phát Nhọn-Sóng Chậm 2-3 Hz Kéo Dài 10 Giây (Bệnh Nhân Nguyễn Mai L. Trong Nghiên Cứu)
Điện Não Đồ Trong Cơn Ngưng Hành Vi: Phức Hợp Kịch Phát Nhọn-Sóng Chậm 2-3 Hz Kéo Dài 10 Giây (Bệnh Nhân Nguyễn Mai L. Trong Nghiên Cứu) -
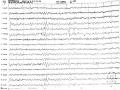
 Điện Não Đồ Ngoài Cơn: Các Kịch Phát Dạng Nhọn-Sóng Chậm Vùng Trán Thái Dương Bên Phải (Bệnh Nhân Phạm Thị Mỹ L. Trong Nghiên Cứu)
Điện Não Đồ Ngoài Cơn: Các Kịch Phát Dạng Nhọn-Sóng Chậm Vùng Trán Thái Dương Bên Phải (Bệnh Nhân Phạm Thị Mỹ L. Trong Nghiên Cứu) -
 Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 18
Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 18 -
 Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 19
Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 19 -
 Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 20
Đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan của động kinh ở phụ nữ có thai - 20
Xem toàn bộ 171 trang tài liệu này.
rằng hơn 90 % sản phụ bị động kinh sẽ có một quá trình mang thai và chuyển dạ suôn sẻ, nhưng rõ ràng nguy cơ biến chứng sản khoa xảy ra với người bệnh động kinh vẫn cao hơn khác biệt so với sản phụ khỏe mạnh. Do đó, việc bệnh nhân được tư vấn và quản lý chặt chẽ trong quá trình mang thai chắc chắc sẽ giúp phát hiện sớm cũng như xử trí các nguy cơ và biến chứng kịp thời hơn.

Chúng tôi nhận thấy thấy tỷ lệ đẻ thường ở nhóm không có cơn giật tăng cường trong thai kỳ cao hơn có ý nghĩa thống kê so với nhóm có cơn giật tăng cường (p=0,003, OR=6 với CI 95%:1,6-22,3). Kết quả cũng tương tự khi so sánh giữa nhóm không có cơn giật trong thai kỳ với nhóm còn cơn giật trong thai kỳ (p= 0,025, OR =3,1 với CI 95%:1,2-8,2). Việc cơn giật được kiểm soát tốt trước và trong quá trình mang thai dường như có tác động đến việc lựa chọn phương thức đẻ của người bệnh trong nghiên cứu này. Ngược lại, kết quả trong các nghiên cứu lớn ở phương Tây cho thấy, hầu hết phụ nữ bị động kinh có thể đẻ thường và phương thức sinh đẻ do các bác sỹ sản khoa chỉ định [3]. Sự xuất hiện của một cơn động kinh trong quá trình chuyển dạ không là yếu tố quyết định để thay đổi cách thức đẻ đối với bệnh nhân động kinh. Điều quan trọng nhất là có thể điều trị được cơn co giật và dùng thuốc dự phòng cơn. Tuy nhiên, thời kỳ chuyển dạ là thời điểm tăng nguy cơ xuất hiện co giật. Thuốc chống động kinh (AED) không được bỏ qua trong thời kỳ này. Cơ quan đăng ký Kerala của bệnh động kinh và mang thai báo cáo rằng khả năng cơn co giật tái phát cao nhất trong ba ngày là ngày trước khi sinh, ngày đẻ, và ngày sau đẻ [43]. Việc cần duy trì nồng độ thuốc ổn định điều trị động kinh giúp sản phụ bị động kinh không có cơn co giật trong quý ba và trong quá trình chuyển dạ. Sự khác biệt về tỷ lệ bệnh nhân lựa chọn đẻ mổ trong nghiên cứu của chúng tôi so với các nghiên cứu khác có thể do việc lựa chọn bệnh nhân của nghiên cứu (đa phần các bệnh nhân của nghiên cứu này có cơn giật tính chất nặng dẫn đến bệnh nhân phải đến cơ sở khám thần kinh tuyến trung ương để theo dõi và nhập viện trong khi các nghiên cứu khác lựa chọn thu thập bệnh nhân theo số liệu lưu trữ hồ sơ) cũng như tâm lý khác biệt giữa sản phụ; gia đình người Việt và phương Tây (phần lớn các sản phụ trong nghiên cứu chủ động đề nghị được đẻ mổ lấy thai vì cho rằng đẻ mổ sẽ đảm bảo em bé được sinh ra an toàn).
Mặt khác, cần quan tâm việc điều trị giảm đau và thiết kế tối ưu hóa phòng đẻ cho sản phụ bị động kinh có chỉ định đẻ đường dưới (đẻ thường). Sản phụ nên được bác sỹ gây mê tư vấn điều trị trước và trong quá trình chuyển dạ. Tại Hoa Kỳ, các bác sỹ khuyến khích bệnh nhân bị động kinh sử dụng giảm đau gây tê trục thần kinh (neuroaxial) (gồm gây tê ngoài màng cứng và gây tê tủy sống) trong khi chuyển dạ. Nhiều phụ nữ có thể ngủ một giấc ngắn hoặc ngủ trong giai đoạn đầu tiên khi chuyển dạ nhờ dùng một liều thuốc an thần thích hợp, từ đó giảm thiểu hậu quả của thiếu ngủ và các căng thẳng liên quan đến đau. Cũng cần tư vấn cho gia đình sản phụ để sản phụ nghỉ ngơi, giảm các tác động từ bên ngoài. Trong nghiên cứu này, chúng tôi chưa thể đánh giá được chính xác quá trình chăm sóc cho người bệnh giai đoạn chuyển dạ-sinh con vì đa phần bệnh nhân lựa chọn đẻ tại tuyến cơ sở (có 2 trường hợp tự chuyển dạ tại nhà). Thêm nữa, phần lớn thông tin của quá trình chuyển dạ được thu thập qua lời mô tả của bệnh nhân và người nhà, nên chưa thể lượng giá được chính xác quá trình này tại các cơ sở sản khoa. Ở các nghiên cứu quy mô lớn hơn trong tương lai, sẽ cần có sự hợp tác chặt chẽ giữa các bác sỹ chuyên khoa thần kinh, sản khoa và sơ sinh để chăm sóc, điều trị hiệu quả người bệnh động kinh và em bé trong cả quá trình thụ thai, mang thai, chuyển dạ và hậu sản.
Ngoài ra, kết quả nghiên cứu cho thấy tỷ lệ bệnh nhân được tư vấn, bệnh nhân tuân thủ điều trị trong thai kỳ, bệnh nhân không có cơn giật tối thiểu trước mang thai 01 năm, bệnh nhân có cơn giật cục bộ, có điện não bất thường và bệnh nhân có tổn thương não trên MRI sọ não giữa hai nhóm bệnh nhân đẻ thường và đẻ mổ không có sự khác biệt có ý nghĩa thống kê.
Kết quả của phân tích hồi quy Binary logistic cho thấy: yếu tố không co giật trong thai kỳ (OR=5,21; CI 95%:l,784-15,203; p=0,003) và cân nặng của trẻ (OR=6,98; CI 95%:1,524-31,944; p=0,012) là 2 yếu tố độc lập liên quan đến quyết định mổ đẻ của mẹ. Có thể suy ra, khi cơn giật được kiểm soát tốt trong thai kỳ cũng như thai nhi phát triển thuận lợi sẽ khuyến khích người bệnh động kinh lựa chọn đẻ thường.
Trong nghiên cứu này, chúng tôi thu thập số liệu của quá trình chuyển dạ-sinh con của người bệnh bằng cách đặt các câu hỏi để người nhà hoặc bệnh nhân trả lời
qua điện thoại hoặc hỏi trực tiếp khi bệnh nhân khám lại chuyên khoa thần kinh sau đẻ. Đối với nhóm bệnh nhân được tư vấn, chúng tôi có thêm phần trao đổi thông tin người bệnh và hội chẩn qua điện thoại với bác sỹ sản khoa trước khi bệnh nhân chuyển dạ đẻ thường hoặc đẻ mổ. Tuy vậy, nghiên cứu vẫn có nhược điểm là không trực tiếp thăm khám được người bệnh lúc chuyển dạ; không thu thập được số liệu từ hồ sơ sản khoa của người bệnh; do đó sẽ có sai số của việc nhớ lại ở đối tượng được phỏng vấn cũng như thiết sót các thông tin.
Các yếu tố ảnh hưởng đến biến cố trong thai kỳ của mẹ và con
Trong nghiên cứu này: tỷ lệ biến cố xảy ra với mẹ và con cao gấp 2,06 lần ở nhóm có cơn giật tăng cường trong thai kỳ; gấp 6,37 lần ở nhóm không được tư vấn trước mang thai; gấp 2,88 lần ở nhóm không tuân thủ điều trị so với nhóm tương ứng còn lại. Khi thực hiện phân tích hồi quy binary logistic, nghiên cứu thu được kết quả: tư vấn trước mang thai là yếu tố độc lập tác động đến biến cố xảy ra với mẹ và con với OR=6,07 (CI 95%:1,21-30,31; p=0,028) đồng thời cũng là yếu tố độc lập ảnh hưởng đến cơn giật tăng cường trong thai kỳ với OR=2,86 (CI 95%: l,02-8,05; p=0,046). Tuy nhiên, số biến cố xuất hiện còn ít (18 biến cố) do cỡ mẫu của nghiên nhỏ nên độ chính xác của mô hình nghiên cứu chỉ đạt 70,3%. Để khẳng định rõ mối liên quan của tư vấn trước mang thai đối với biến cố của mẹ và con trong thai kỳ, cần tiến hành thường quy và chuẩn hóa quá trình tư vấn cũng như thu thập các số liệu đầy đủ hơn.
Việc chăm sóc trước sinh và lập kế hoạch mang thai đã được chứng minh giúp nâng cao kết cục thai kỳ cho phụ nữ mắc động kinh.Theo một nghiên cứu tại Anh, người bệnh động kinh được tư vấn trước và trong quá trình mang thai có tỷ lệ sử dụng thuốc đơn trị liệu cao hơn cũng như tỷ lệ sử dụng valproat ít hơn và tỷ lệ mắc dị dạng bẩm sinh thấp hơn ở trẻ được sinh ra [152]. Trong nghiên cứu của chúng tôi, tỷ lệ bệnh nhân dùng đơn trị liệu và không sử dụng valproat ở nhóm bệnh nhân được tư vấn cũng thấp hơn nhóm không được tư vấn. Như vậy, việc lập kế hoạch tư vấn và chăm sóc trước mang thai giúp cải thiện quá trình kiểm soát cơn động kinh cũng như giảm thiểu các biến cố xảy ra với mẹ và con, các nguy cơ tiềm ẩn do thuốc kháng động kinh mang lại trong quá trình mang thai [3],[41],[44],[131][153]. Mặt khác, các điều tra trong nhóm phụ nữ bị động kinh đang muốn mang thai cho thấy phần lớn
bệnh nhân không nhận được đầy đủ các thông tin về quá trình mang thai và bệnh động kinh [154]. Rõ ràng, khi không được tư vấn và giáo dục, người bệnh sẽ thiếu kiến thức về bệnh và thuốc điều trị, từ đó sẽ dẫn đến tăng khả năng mang thai ngoài ý muốn. Trong nghiên cứu gần đây tại Hoa Kỳ, ước tính khoảng 65 % việc mang thai của bệnh nhân bị động kinh là mang thai ngoài ý muốn [150]. Có thể thấy rõ, quá trình tư vấn trước mang thai cho bệnh nhân sẽ càng hiệu quả và hoàn thiện hơn khi bao gồm cả việc tư vấn cho người bệnh về phòng tránh mang thai ngoài ý muốn. Để cụ thể hóa mục tiêu này, ở những lần khám bệnh định kỳ, bác sỹ thần kinh cần tư vấn giáo dục thường quy cho các nữ bệnh nhân động kinh ở lứa tuổi sinh đẻ về tầm quan trọng của việc lập kế hoạch mang thai. Thực tế cho thấy, các hướng dẫn và khuyến cáo về quá trình chăm sóc trước mang thai đều là những đồng thuận về kết quả của các nghiên cứu lớn nhưng vẫn đang trong giai đoạn bổ sung, chuẩn hóa mà chưa thực sự thống nhất giữa các quốc gia và khu vực [3],[155]. Trong nghiên cứu này, chúng tôi thực hiện việc tư vấn và quản lý bệnh nhân động kinh dựa trên các khuyến cáo của ILAE nhưng vẫn có những giản lược và thay đổi để phù hợp với điều kiện thực tế của cơ sở thực hiện nghiên cứu. Các kết quả trong nghiên cứu cho thấy việc lập kế hoạch mang thai, điều chỉnh tối ưu hóa chế độ điều trị có tác động tích cực đối với cơn động kinh trong thai kỳ cũng như kết cục của quá trình mang thai ở người bệnh động kinh. Như vậy, với mức độ còn khiêm tốn về số lượng bệnh nhân kèm nhiều hạn chế trong quá trình theo dõi người bệnh, nghiên cứu của chúng tôi mới chỉ cung cấp được các thông tin đặc thù về quá trình mang thai của phụ nữ động kinh, thực trạng việc tư vấn cho người bệnh động kinh cũng như đưa ra kết quả ban đầu về hiệu quả của tư vấn lập kế hoạch trước mang thai, quản lý trước và trong thai kỳ cho người bệnh. Trong tương lai, để các kết quả có giá trị cao hơn, nghiên cứu này cần được bổ sung số bệnh nhân nhiều hơn, phương tiện hỗ trợ hiện đại hơn và kết hợp chặt chẽ với các chuyên ngành liên quan như sản khoa, nhi khoa, tâm thần.
KẾT LUẬN
Qua nghiên cứu 92 người bệnh động kinh có thai tại chuyên khoa Thần kinh bệnh viện Bạch Mai trong thời gian từ 10/2015 đến 12/2020, chúng tôi thu được kết quả như sau:
1. Đặc điểm lâm sàng và cận lâm sàng của người bệnh động kinh trong quá trình mang thai
Đặc điểm chung
Có 97 lần mang thai của 92 bệnh nhân gồm 90 lần chuyển dạ, 05 trường hợp bỏ thai chủ động, 02 trường hợp sảy thai tự nhiên. Nhóm được tư vấn có 43 lượt bệnh (43,3%) và nhóm không được tư vấn có 54 lượt bệnh (56,7%).
Độ tuổi hay gặp nhất là 26-30 tuổi (40,2%); lần mang thai hay gặp nhất là lần đầu (53,6%), tuổi trung bình khi mang thai là 26,9 tuổi.
Người bệnh được tư vấn thần kinh đến khám lần đầu trong thai kỳ sớm hơn 5,3 tuần (f=9,237 ANOVA test; p=0,003) và có tỷ lệ bổ sung acid folic tối thiểu trước 3 tháng cao gấp 2,07 lần so với nhóm không được tư vấn (RR =2,07;CI 95%=1,28- 2,36; p=0,002).
Đặc điểm về hoạt động động kinh và việc kiểm soát cơn trước mang thai
Cơn động kinh toàn thể có 57,7%, động kinh cục bộ chiếm 42,3%.
Người bệnh được tư vấn có hoạt động cơn giật trước mang thai ổn định hơn nhóm không được tư vấn: tần suất cơn trung bình tháng thấp hơn và tỷ lệ bệnh nhân cắt cơn tối thiểu 01 năm cao hơn (p=0,001).
Người bệnh được tư vấn có tỷ lệ không dùng valproate cao hơn 2,57 lần (RR=2,57, CI 95%=1,3-5,1; p=0,001); liều dùng valproate thấp hơn 381,5 mg/ngày (f= 15,72, ANOVA test, p=0,001) và tỷ lệ tuân thủ điều trị cao hơn 1,76 lần (RR=1,76, CI 95%=1,26-2,46; p=0,0004) so với nhóm không được tư vấn.
Đặc điểm về hoạt động động kinh và việc kiểm soát cơn trong thai kỳ
Nhóm được tư vấn có hoạt động cơn giật trong thai kỳ ổn định hơn nhóm còn lại: tỷ lệ người bệnh không giật trong thai kỳ cao gấp 2,2 lần (RR=2,2, CI 95%=1,2- 4,3, p=0,004); không tăng cường cơn giật cao gấp 2,3 lần (RR=2,3, CI 95%=1,5-3,4, p=0,003); có tần suất dưới 2 cơn/tháng cao gấp 1,6 lần (RR=1,6; CI 95%=0,99-2,6; p=0.065) và có số cơn giật trung bình trong tháng ít hơn 1,04 cơn/tháng (f=12,43 ANOVA test, p=0,001).
Kiểm soát cơn bằng thuốc trong thai kỳ của nhóm được tư vấn hiệu quả hơn nhóm còn lại: tỷ lệ sử dụng đơn trị liệu cao gấp 2,2 lần (RR=2,2; CI 95%=1,3-3,9;
p=0,002), không dùng valproat cao gấp 1,98 lần (RR=1,98; CI 95%=1,01-3,9; p=0,039) và tuân thủ điều trị cao gấp 3,4 lần (RR=3,4; CI 95%=1,8-8,5; p=0,001).
Đặc điểm sản khoa và kết cục thai kỳ
Tỷ lệ lựa chọn đẻ mổ là 64,9%, đẻ thường 27,8%, bỏ thai chủ động 6,2 %, sảy thai tự nhiên 1,1%. Số tuần tuổi trung bình của thai nhi khi đẻ là 38,26 tuần; cân nặng trung bình của trẻ 3,03 kg. Cân nặng trung bình của trẻ có mẹ ở nhóm được tư vấn nhiều hơn 0,16 kg so với nhóm không được tư vấn (t=2,005, T-test; p=0,047).
Có 18 biến cố xảy ra với mẹ và con; đa phần ở nhóm không được tư vấn (88,9%), 02 biến cố hay gặp nhất là đẻ non (33,3%) và bỏ thai (33,3%).
Đặc điểm cận lâm sàng
Tỷ lệ người bệnh có tổn thương trên MRI sọ não bất thường là 32%: tổn thương khu trú thùy thái dương 10,31%; thùy trán 8,25%; tổn thương 2 vị trí của nhu mô não 13,04%.
Tỷ lệ người bệnh có điện não đồ bất thường là 32%: sóng chậm khu trú hoặc rải rác hai bên 20,6%, hoạt động kịch phát dạng động kinh trong cơn 6,2%, kịch phát ngoài cơn chỉ có 5,2% .
Tỷ lệ bệnh nhân có điện não đồ bất thường ở nhóm không được tư vấn cao gấp 1,95 lần so với nhóm được tư vấn (RR=1,95; CI 95%=1,05-2,05; p=0,038).
2. Một số yếu tố liên quan đến hoạt động của cơn động kinh trong thai kỳ và kết cục thai kỳ của người bệnh động kinh
Kết quả phân tích hồi quy Binary logistic cho thấy:
Tư vấn trước mang thai là yếu tố độc lập liên quan đến cơn giật tăng cường trong thai kỳ (OR= 2,86; CI 95%=l,02-8,05; p=0,046)
Cắt cơn tối thiểu 01 năm trước mang thai là yếu tố độc lập tác động đến cơn giật còn xuất hiện trong thai kỳ (OR= 8,68; CI 95%=1.15-65,23; p=0,036).
Không co giật trong thai kỳ (OR=5,21; CI 95%=l,784-15,203; p=0,003) và cân nặng của trẻ (OR=6,98; CI 95%=1,524-31,944; p=0,012) là 2 yếu tố độc lập liên quan đến quyết định mổ đẻ của mẹ.
Tư vấn trước mang thai là yếu tố độc lập tác động đến biến cố xảy ra với mẹ và con (OR=6,07; CI 95%:1,21-30,31; p=0,028).