1.1.5. Tỷ trọng bình thường của gan
Tỷ trọng bình thường của gan khi không tiêm thuốc cản quang thay đổi từ 54-68UH, các mạch máu có tỷ trọng thấp hơn, khoảng 45UH.
1.2. Nguyên nhân CTG
Có nhiều nguyên nhân khác nhau gây nên CTG như: Tai nạn sinh hoạt, tai nạn lao động, tai nạn giao thông, …. Trong đó, tai nạn giao thông là nguyên nhân chính dẫn tới CTG, tỷ lệ này trong nghiên cứu là từ 59,8% - 71,6% [12].
1.3. Triệu chứng lâm sàng
Chẩn đoán CTG trên lâm sàng thường khó do dấu hiệu không đặc hiệu, dễ bỏ sót. Ngoài ra, CTG thường nằm trong bệnh cảnh đa chấn thương với nhiều tổn thương phối hợp, đặc biệt là chấn thương sọ não và chấn thương ngực nên biểu hiện lâm sàng thường phức tạp và không điển hình [9].
1.3.1. Triệu chứng toàn thân
Có thể bạn quan tâm!
-
 Đặc điểm lâm sàng và hình ảnh chấn thương gan trên phim chụp cắt lớp vi tính - 1
Đặc điểm lâm sàng và hình ảnh chấn thương gan trên phim chụp cắt lớp vi tính - 1 -
 Đặc điểm lâm sàng và hình ảnh chấn thương gan trên phim chụp cắt lớp vi tính - 2
Đặc điểm lâm sàng và hình ảnh chấn thương gan trên phim chụp cắt lớp vi tính - 2 -
 Xẹp Tĩnh Mạch Chủ Dưới (Mũi Tên), Có Mạch Đang Chảy Máu.
Xẹp Tĩnh Mạch Chủ Dưới (Mũi Tên), Có Mạch Đang Chảy Máu. -
 Thời Gian Từ Khi Chấn Thương Đến Lúc Vào Viện:
Thời Gian Từ Khi Chấn Thương Đến Lúc Vào Viện: -
 Các Triệu Chứng Thực Thể Khám Bụng
Các Triệu Chứng Thực Thể Khám Bụng
Xem toàn bộ 82 trang tài liệu này.
BN thường đến viện trong tình trạng huyết động ổn định, mạch, huyết áp bình thường. Ở những trường hợp này có thể tiếp tục theo d i và bổ sung các xét nghiệm chẩn đoán. Mặt khác, khi BN vào viện trong tình trạng sốc, tụt huyết áp, mạch nhanh (nhỏ khó bắt), da lạnh, vã mồ hôi, thậm chí bệnh nhân mất ý thức, có hội chứng chảy máu trong ổ bụng, cần chuyển mổ cấp cứu để cầm máu [13].
1.3.2. Triệu chứng cơ năng:
Hầu hết các trường hợp có triệu chứng đau bụng hạ sườn phải sau đó lan ra khắp bụng (do kích thích phúc mạc lá thành).
Nôn hoặc buồn nôn và bí trung đại tiện có thể xuất hiện muộn sau tai nạn.
1.3.3. Triệu chứng thực thể
- Vết bầm tím, xây sát hạ sườn phải sau va đập.
- Bụng chướng.
- Phản ứng thành bụng, cảm ứng phúc mạc, co cứng thành bụng.
Trong đó, tỷ lệ dấu hiệu xây sát da thành bụng vùng gan là từ 43,97% - 46,1%, dấu hiệu bụng chướng với các mức độ khác nhau xuất hiện với tỷ lệ từ 61,8% - 67,7% [14].
Lưu ý thăm khám loại trừ các tổn thương phối hợp.
1.4. Cận lâm sàng
1.4.1 Công thức máu
Việc xác định bệnh nhân mất máu dựa trên kết quả số lượng hồng cầu, Hemoglobin, Hematocrite chỉ phần nào có giá trị đánh giá lượng máu mất. Vì sau CTG còn có hiện tượng cô đặc máu và giảm khối lượng tuần hoàn.
1.4.2. Hóa sinh máu
Sự tăng ALT, AST, Bilirubin đặc hiệu cho tổn thương tế bào gan.
1.4.3. Chọc dò ổ bụng
Nhiều nghiên cứu thấy rằng chọc dò ổ bụng không còn là phương tiện chỉ điểm tốt cho phẫu thuật và có thể dẫn đến những cuộc phẫu thuật không cần thiết ở 3 – 25% các trường hợp [1,3].
1.5. Các phương pháp thăm dò hình ảnh
1.5.1. Chụp bụng không chuẩn bị
Chụp bụng không chuẩn bị hầu như không còn được chỉ định trong CTG.
- Dấu hiệu trực tiếp: Bóng mờ của gan to, bờ gan không đều.
- Dấu hiệu gián tiếp: Gãy các xương sườn cuối bên phải. Vòm hoành bị đẩy lên cao, có thể xẹp vùng đáy phổi phải. Đại tràng góc gan bị đè đẩy. Nếu có tràn máu ổ bụng: hình mờ giữa các quai ruột và vùng tiểu khung [1].
1.5.2. Siêu âm.
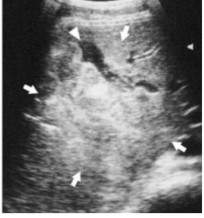
Từ những năm 1980, siêu âm được sử dụng rộng rãi ở Pháp, các nước Châu Âu và Nhật Bản để chẩn đoán chấn thương bụng [2]. Tại Việt Nam và nước phát triển như Pháp, Mỹ thì khám xét đầu tiên cần làm cho bệnh nhân chấn thương bụng kín là siêu âm [8]. Trên siêu âm hình ảnh tổn thương gan có thể gặp: Tụ máu dưới bao gan, đụng dập nhu mô gan, đường vỡ gan, dịch tự do trong ổ bụng. Ngoài ra siêu âm còn giúp đánh giá những tiến triển của tổn thương đụng dập, tụ máu đối với các trường hợp điều trị bảo tồn [14]. Hình ảnh đụng dập tổ chức được thể hiện bằng vùng tăng âm không đồng nhất trong mu mô gan, hình máu tụ trong nhu mô biểu hiện bằng vùng trống âm, hoặc có thể có máu tụ bên trong nhu mô gan đụng dập (biểu hiện bằng hình tăng âm bên trong hình trống âm). Đường vỡ gan được xác định bằng đường trống âm trong tổ chức, tuy nhiên đường vỡ khó xác định do bị máu cục che lấp.
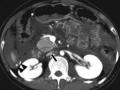
Hình 1.6: Tụ máu trong nhu mô thùy gan phải (mũi tên).
Nguồn: Sato M., Yoshii H (2004) [15].
Tuy nhiên cũng còn một số hạn chế trong siêu âm: phụ thuộc nhiều vào kinh nghiệm người thực hiện, độ đặc hiệu kém khi xác định nguồn chảy máu, khó khăn trong các trường hợp thành bụng dày, có tràn khí dưới da, bụng chướng hơi, có tổn thương dập nát phần mềm hoặc lóc da [14].
1.5.3. CLVT gan
Những BN huyết động ổn định, siêu âm có dịch ổ bụng nên được chụp CLVT để đánh giá các tổn thương. Ngược lại, đối với BN rơi vào tình trạng sốc, cần được mổ cấp cứu và không có thời gian chụp CLVT nên được siêu âm để tìm, định hướng cơ quan bị tổn thương [17].
1.5.3.1. Kỹ thuật chụp
Chuẩn bị bệnh nhân
Chụp trong trường hợp chấn thương chụp cấp cứu không cần nhịn đói.
Cần hỏi tiền sử dị ứng với các thuốc có chứa iod và tình trạng suy thận nếu có của BN để cân nhắc giữa lợi ích và nguy cơ khi tiêm thuốc cản quang.
Đặt BN nằm ngửa, hai tay giơ cao lên đầu để tránh nhiễu ảnh.
Hướng dẫn cách nín thở để tránh nhiễu ảnh do di động khi thở, đối với các máy đa dãy đầu thu thời gian phát tia rất ngắn, bệnh nhân có thể không cần nín thở trong khi chụp, rất tốt trong các trường hợp không thể nín thở do các nguyên nhân: chấn thương sọ não hôn mê, chấn thương ngực phối hợp.
Kỹ thuật chụp
Tiến hành chụp từ đỉnh của vòm hoành đến khớp mu.
Các máy chụp đơn dãy đầu thu: Bắt đầu chụp ở thời điểm 45-60 giây sau khi tiêm thuốc cản quang, chiều dày lớp cắt 10mm, 8mm hoặc 5mm liên tiếp nhau và chụp theo kiểu xoắn ốc.
Các máy chụp đa dãy đầu thu: Bắt đầu chụp ở thời điểm 70 giây sau khi tiêm thuốc cản quang, cấu hình lớp cắt tuỳ thuộc vào số đầu thu 4x2,5 hoặc 16x1,5, sau đó có thể tái tạo lại lớp cắt với chiều dày tuỳ ý và theo các mặt phẳng khác nhau.
Tiến trình thăm khám
Chụp các lớp cắt không tiêm thuốc cản quang với mục đích:
- Đánh giá tỷ trọng của nhu mô gan khi chưa tiêm thuốc
- Bước đầu định vị tổn thương để thực hiện các lớp cắt sau tiêm thuốc.
- Đo tỷ trọng của vùng tổn thương để đánh giá tưới máu sau tiêm thuốc, phát hiện máu cục tăng tỷ trọng tự nhiên trong gan, quanh gan và trong ổ bụng.
Chụp sau khi tiêm thuốc cản quang:
- Kỹ thuật tiêm thuốc thường được sử dụng là kiểu tiêm tĩnh mạch nhanh với liều 1-1,5ml/kg cân nặng.
- Tốc độ tiêm tĩnh mạch nhanh 3ml-5ml/giây với máy đơn dãy đầu thu, 4- 6ml/giây với các máy đa dãy đầu thu.
Chụp thì muộn sau khi tiêm thuốc: ở thời điểm 120 giây sau tiêm trong trường hợp có tổn thương phối hợp thận và đường bài xuất.
1.5.3.2. Các hình ảnh CTG trên phim chụp CLVT
- Dịch ổ bụng: Dịch tự do trong ổ bụng là hình ảnh phổ biến nhất trên CLVT của BN CTG [18]. Một lượng nhỏ máu trong ổ bụng xuất hiện đầu tiên trong khoang bên cạnh vị trí chảy máu và khi lượng dịch tăng lên sẽ chảy từ khoang Morison, theo rãnh đại tràng xuống túi cùng Douglas [18].
- Máu tụ dưới bao gan: Trên phim chụp CLVT tụ máu dưới bao gan là hình ảnh tổn thương có dạng hình liềm hay thấu kính, nằm giữa bao Glison và nhu mô gan, đè đẩy trực tiếp nhu mô gan lân cận. Tỷ trọng khối máu tụ thay đổi, lúc đầu tăng tỷ trọng tự nhiên, từ 60 – 80 UH, sau đó giảm tỷ trọng dần ở các ngày sau. Sau khi tiêm thuốc cản quang, khối máu tụ không tăng tỷ trọng [19].
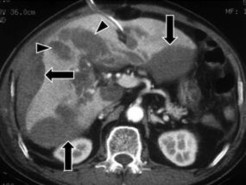
Hình 1.7: Tụ máu dưới bao gan có dạng hình liềm (mũi tên dài) hay thấu kính và các khối máu tụ trong nhu mô gan (mũi tên ngắn).
Nguồn: Shanmuganathan K, Mirvis SE [21].
- Đụng dập nhu mô: vùng nhu mô gan bị đụng dập thường giảm tỷ trọng không đều trước khi tiêm thuốc cản quang, sau khi tiêm bắt thuốc cản quang kém và không đều. Kích thước vùng đụng dập rất thay đổi có thể là một vùng giới hạn hoặc lan rộng chiếm một vùng của tạng bị chấn thương [21].
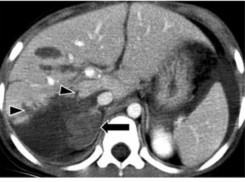
Hình 1.8: Rách gan và đụng dập – tụ máu nhu mô (mũi tên ngắn) vùng không có phúc mạc phủ gây tụ máu sau phúc mạc (mũi tên dài).
Nguồn: Shanmuganathan K, Mirvis SE [21].
- Tụ máu trong nhu mô: tổn thương tăng tỷ trọng tự nhiên từ 60 – 80 UH, sau khi tiêm thuốc cản quang vùng này không thay đổi tỷ trọng. Trung tâm của vùng
đụng dập có thể chứa khối máu tụ và vùng này sẽ tăng tỷ trọng ngay sau khi bị chấn thương. Tỷ trọng khối máu tụ cũng thay đổi theo thời gian [21].
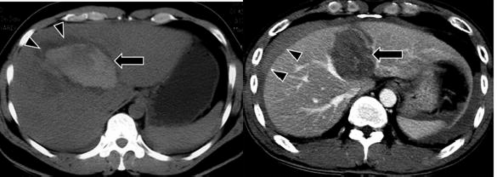
Hình 1.9: Tụ máu trong nhu mô trước và sau tiêm cản quang (mũi tên).
Nguồn: Shanmuganathan K, Mirvis SE [21].
- Rách nhu mô gan: hay còn gọi là vỡ nhu mô là loại tổn thương nhu mô gan phổ biến, có thể bị rách đơn thuần hoặc nhu mô bị rách nhiều đường phức tạp. Hình ảnh trên phim chụp CLVT là những đường mất liên tục của nhu mô, vùng giảm tỷ trọng tự nhiên dạng đường thẳng hoặc cành cây trước tiêm, sau tiêm thuốc cản quang không thay đổi tỷ trọng, bờ không đều [21].
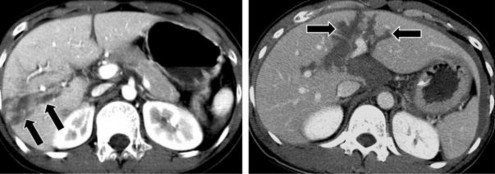
Hình 1.10: Đường rách nhu mô gan trên CLVT (mũi tên).
Nguồn: Shanmuganathan K, Mirvis SE [21].
- Thâm nhiễm quanh tĩnh mạch cửa: do thoát mạch quanh tĩnh mạch cửa. Trên chụp CLVT, tổn thương này biểu hiện bằng hình ảnh giảm tỷ trọng quanh tĩnh mạch cửa.
- Tổn thương mạch máu: Sau khi tiêm, thuốc cản quang thoát ra khỏi lòng mạch tạo nên một nốt hoặc đám, nằm trong vùng nhu mô gan bị tổn thương, tăng tỷ trọng tương đương tỷ trọng của cấu trúc mạch trên phim chụp CLVT sau khi tiêm thuốc cản quang thì động mạch [25].
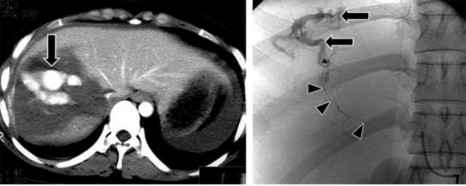
Hình 1.11: Tổn thương mạch máu (mũi tên).
Nguồn: Shanmuganathan K, Mirvis SE [21].
- Tổn thương tĩnh mạch gan: Nếu đường vỡ gan đi ngang qua hoặc tiếp cận các tĩnh mạch gan thì nhiều khả năng các tĩnh mạch bị tổn thương [26].
- Tổn thương tĩnh mạch cửa: có thể hiện bằng hình ảnh một thùy hay nhiều thùy gan mất cấp máu. Chụp CT có cản quang cho thấy các vùng gan có tỷ trọng thấp xung quanh tĩnh mạch cửa và các nhánh của nó.
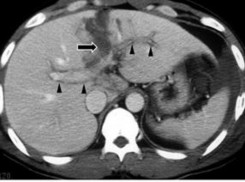
Hình 1.12: Tổn thương tĩnh mạch cửa trên phim CLVT (mũi tên).
Nguồn: Shanmuganathan K, Mirvis SE [21].