Những trẻ em bị suy giảm hệ thống miễn dịch hay dùng thuốc ức chế miễn
dịch có nguy cơ cao bị viêm phổi nặng khi nhiễm M. pneumoniae [34].
Tính miễn dịch
Nhiều phản ứng xảy ra sau khi nhiễm M. pneumoniae. Kháng thể đặc hiệu IgM xuất hiện sớm nhất khoảng 1 tuần sau khi khởi bệnh, tiếp theo là IgA và sau cùng là IgG [212]. Các kháng thể đặc hiệu do các protein kết dính kích thích tạo ra (IgM, IgA) sẽ ức chế sự kết dính giữa M. pneumoniae và các tế bào biểu mô đường hô hấp giúp hạn chế các tổn thương xảy ra. IgA trong dịch tiết hô hấp có tác dụng lớn hơn IgA trong huyết thanh trong việc chống lại nhiễm trùng tái phát do Mycoplasma. Một số biến chứng ngoài phổi xảy ra do nhiễm trùng Mycoplasma có liên quan đến cơ chế miễn dịch, không phải trực tiếp do nhiễm khuẩn. Chức năng miễn dịch bị biến đổi gây ra bởi
M. pneumoniae có thể tạo điều kiện thuận lợi cho nhiễm trùng với các vi sinh vật khác giải thích lý do đồng nhiễm dẫn đến bệnh nặng [28].
Miễn dịch đối với M. pneumoniae thường tạm thời và tái phát thường xuyên [209]. Miễn dịch kéo dài khoảng bốn năm [70]. Những người có kháng thể sẽ được bảo vệ sau khi bị tái nhiễm M. pneumoniae [212].
Phân bố và sự lưu hành
Phân bố theo tuổi
Bệnh gặp ở mọi lứa tuổi, phổ biến nhất ở tuổi đi học 5- 14 tuổi [212].
Có thể bạn quan tâm!
-
 Nghiên cứu một số đặc điểm dịch tễ học, lâm sàng viêm phổi không điển hình do vi khuẩn ở trẻ em - 1
Nghiên cứu một số đặc điểm dịch tễ học, lâm sàng viêm phổi không điển hình do vi khuẩn ở trẻ em - 1 -
 Vòng Đời Của L. Pneumophila Trong Các Đại Thực Bào Động Vật
Vòng Đời Của L. Pneumophila Trong Các Đại Thực Bào Động Vật -
 Điều Trị Viêm Phổi Do Mycoplasma Pneumoniae, Chlamydia Pneumoniae Và Legionella Pneumophila
Điều Trị Viêm Phổi Do Mycoplasma Pneumoniae, Chlamydia Pneumoniae Và Legionella Pneumophila -
 Nghiên Cứu Viêm Phổi Không Điển Hình Nặng Và Các Yếu Tố Liên Quan
Nghiên Cứu Viêm Phổi Không Điển Hình Nặng Và Các Yếu Tố Liên Quan
Xem toàn bộ 182 trang tài liệu này.
Hình 1.4. Tỷ lệ viêm phổi do nhiễm Mycoplasma pneumoniae theo tuổi [75]
Phân bố theo mùa
Bệnh xảy ra bất cứ thời điểm nào trong năm nhưng có xu hướng bùng phát vào cuối hè và mùa thu. Ở các nước ôn đới bệnh xảy ra vào đầu mùa thu và đỉnh cao vào mùa đông [167], [212].
Dịch tễ của M. pneumoniae xảy ra có tính chu kỳ từ 4 - 8 năm. Xu hướng thường xuyên hơn ở những quần thể kín như quân đội, nhà tù, trại trẻ. Các dịch bệnh có thể kéo dài 1-2 năm trong các cộng đồng lớn hơn [212].
Phân bố theo địa lý
Dịch bệnh xuất hiện ở tất cả các quốc gia. Dịch tễ học về bệnh chủ yếu được nghiên cứu ở Hoa Kỳ, châu Âu và Nhật Bản [24], [70], [169], [212].
Ở Mỹ, nhiễm trùng do M. pneumoniae chiếm từ 15 - 20% các trường hợp viêm phổi mắc phải ở cộng đồng. Đặc biệt vào mùa hè có thể gây 50% trong tổng số viêm phổi mắc phải ở cộng đồng [212].
Ở châu Âu, báo cáo từ 10 quốc gia trong Liên minh châu Âu, từ cuối năm 2010 đến 2012, một số nước châu Âu đã trải qua sự bùng phát nhiễm M. pneumoniae. Một số dịch liên quan đến tình trạng kháng macrolid của M. pneumoniae [70]. Dịch bệnh từ 4,1/100.000 dân (10/2010) tăng lên 23,1/100.000 dân (10/2011) [24], [40], [208]. Ở Phần Lan từ năm 1995 đến 2011, có 22.835 trường hợp đã được thông báo. Dịch bệnh trước đó xảy ra trong những mùa đông năm 2000-2002 và năm 2004-2006. Đỉnh cao trong năm 2005 (1881 trường hợp, 36/100.000 dân) [169].
Một nghiên cứu đa quốc gia ở châu Á (2005) cho thấy M. pneumoniae là nguyên nhân quan trọng gây viêm phổi mắc phải ở cộng đồng trong đó trẻ em chiếm 22,3% [158].
Giới tính
Tỷ lệ nhiễm M. pneumoniae ở cả hai giới là tương đương. Ở Tecumseh,
tỷ lệ nhiễm ở phụ nữ cao hơn do họ tiếp xúc gần với trẻ em [75].
Chủng tộc
Hầu như không có sự khác nhau về tỷ lệ nhiễm bệnh cũng như triệu
chứng lâm sàng của viêm phổi giữa các chủng tộc [212].
Nghề nghiệp
Tỷ lệ nhiễm cao trong các tân binh, các bà mẹ có con ở tuổi đến trường, ở những người làm việc trong môi trường bệnh viện [212].
Yếu tố kinh tế xã hội
Ở những quốc gia kinh tế phát triển, có điều kiện vệ sinh cao, phơi nhiễm với M. pneumoniae bị trì hoãn đến cuối thời thơ ấu, khi bị bệnh dễ biểu hiện nhiều triệu chứng nặng hơn [212].
1.3.2. Đặc điểm dịch tễ học viêm phổi do Chlamydia pneumoniae
Tác nhân vi sinh Chlamydia pneumoniae
Vị trí và phân loại Chlamydia pneumoniae
Chlamydia gồm hai chi Chlamydia và Chlamydophila thuộc họ Chlamydiaceae, bộ Chlamydiales. C. pneumoniae là một trong 4 loài thuộc họ Chlamydiaceae gây bệnh cho người.
Hình thái, cấu trúc Chlamydia pneumoniae
Cấu trúc tế bào Chlamydia pneumoniae
Chlamydia là sinh vật bắt buộc phải sống trong tế bào vật chủ. Vách của Chlamydia có cấu tạo giống vách của vi khuẩn Gram âm, với lipopolysaccharide ở màng ngoài [124].
Hình thức khác thường
Hình 1.5: Sơ đồ mô phỏng Chu trình nhân lên của Chlamydia tiểu thể cơ bản EB (Elementary Body) truyền nhiễm
và tiểu thể dạng lưới RB (reticulate body) không truyền nhiễm [20].
Tiểu thể cơ bản - Elementary Body (EB) ở dạng đặc biệt không hoạt động, tồn tại trong môi trường ngoại bào. Bên trong tế bào, thể lưới - reticulate body (RB) ở dạng hoạt động và có khả năng sinh sản. Chlamydia cần adenosine triphosphate (ATP) và nguồn chất dinh dưỡng từ một tế bào chủ để trao đổi chất và nhân lên [161].
Cấu trúc kháng nguyên Chlamydia pneumoniae
Chlamydia có nhiều kháng nguyên protein đặc hiệu cho chi, cho loài và cho typ huyết thanh [20].
- Lipopolysaccharide (LPS): đặc hiệu chung cho chi. LPS đóng vai trò quan trọng trong cơ chế bệnh sinh của nhiễm trùng Chlamydia [20].
- Protein chính ở màng ngoài (MOMP) – protein 40 kilo Dalton (KDa) là kháng nguyên (KN) nổi trội ở màng ngoài do gen omp1 quy định [20].
- Phức hợp protein màng ngoài (omc) được hình thành bởi 3 protein:
MOMP và 2 protein giàu cystein omcA và omcB [182].
- Protein màng ngoài đa hình thái (PMP) là một nhóm protein (20 protein) nằm ở bề mặt [20].
- Hệ thống dịch tiết type III: khi được hoạt hóa, protein của Chlamydia được bơm vào trong bào tương của tế bào chủ, tạo tín hiệu cho tế bào chủ chuyển chất dinh dưỡng vào cho thể vùi. Các protein này còn tham gia vào quá trình ly giải tế bào chủ để giải phóng EB [20].
- Protein shock nhiệt (Hsp) Hsp 10, Hsp60 và Hsp 70 có tính sinh miễn dịch cao nên có vai trò chủ yếu trong cơ chế bệnh sinh và tham gia gây bệnh tự miễn dịch, dẫn đến xơ hóa [20].
Chlamydia có chứa 60 protein màng được tiết từ bộ máy màng tiết loại
III. Chúng tham gia tiếp xúc với các tế bào chất của tế bào chủ và để lưu trữ tế
bào chất tạo điều kiện thuận lợi cho sự tăng trưởng Chlamydia [20].
Cấu trúc phân tử Chlamydia pneumoniae
Bộ gen của C. pneumoniae chủng J39 và chủng CUL 039 đã được giải trình tự. Bộ gen của C. pneumoniae là 1,13.106 Bp (base pair). Bộ gen của Chlamydia tương đối bền vững, ít sắp xếp lại [20].
Cơ chế gây bệnh Chlamydia pneumoniae
Những biểu hiện bệnh lý của nhiễm Chlamydia là do miễn dịch của cơ thể quyết định. Miễn dịch tế bào được cho là quan trọng trong phản ứng quá mẫn dẫn đến tổn thương mô, đặc biệt ở nhiễm trùng tiềm tàng và tái diễn.
Về đáp ứng kháng thể
Cơ chế hình thành hai loại kháng thể: đặc hiệu nhóm chống LPS và đặc hiệu loài IgG, IgM và IgA có trong huyết thanh và trong dịch tiết tại chỗ chống kháng nguyên MOMP. IgM xuất hiện sớm, có thể duy trì ở các nhiễm trùng phức tạp, IgA là dấu hiệu của nhiễm trùng tiềm tàng [20].
Về đáp ứng tế bào
Ở nhiễm trùng cấp tính, tế bào bạch cầu đa nhân đáp ứng nhanh để bất hoạt Chlamydia. Tiêu diệt vi khuẩn nhờ chức năng của tế bào lympho T. Cả hai loại tế bào CD4 và CD8 đều có vai trò bảo vệ. Tế bào CD4 lympho “hỗ trợ” th1 đặc hiệu MOMP đóng vai trò quan trọng trong miễn dịch [21].
Về các cytokin
Tế bào biểu mô nhày nhiễm Chlamydia tạo ra nhiều cytokin bao gồm IL - 1α, IL - 6, IL - 8, GRO – α, GM - CS F (granulocyte – Macrophage colonystimulating factor) – yếu tố kích thích tập hợp đại thực bào – tế bào hạt. Các Interferon, đặc biệt TNF – α (Tumor necrosis factor –anpha) góp phần quan trọng trong đáp ứng miễn dịch chống nhiễm trùng do Chlamydia [20].
Nguồn bệnh Chlamydia pneumoniae
Con người là nguồn chứa C. pneumoniae. Bệnh lây từ người sang người
hoặc từ động vật bị bệnh sang người không qua vector truyền bệnh [124].
Phương thức lây truyền Chlamydia pneumoniae
C. pneumoniae lây truyền từ người này sang người khác qua dịch tiết đường hô hấp [124], [161]. Nhiễm trùng có thể đạt được qua đường truyền bệnh từ những người mang trùng không triệu chứng [187]. Vi khuẩn không lây truyền qua đường tình dục [161].
Giai đoạn ủ bệnh Chlamydia pneumoniae
Giai đoạn ủ bệnh của C. pneumoniae là một vài tuần. Khoảng thời gian
3 tuần được chứng minh giữa phơi nhiễm và bệnh trong đợt bùng phát
C. pneumoniae [124].
Tính cảm nhiễm và miễn dịch Chlamydia pneumoniae
Tính cảm nhiễm
Mọi người đều có khả năng cảm nhiễm cao với bệnh, lên tới 50% người trưởng thành có kháng thể chống lại C. pneumoniae. Bệnh gặp ở cả hai giới và ở mọi nhóm tuổi [124], [162].
Tính miễn dịch
Nhiễm trùng với C. pneumoniae đã gây ra các đáp ứng huyết thanh miễn dịch IgM, IgA, IgG. Người nhiễm C. pneumoniae phát triển đáp ứng miễn dịch qua trung gian tế bào được chứng minh bởi thử nghiệm chuyển đổi lymphocyte ở máu ngoại vi hoặc lymphocyte hoạt dịch [124].
Sau khi nhiễm bệnh, sẽ có miễn dịch đặc hiệu với vi khuẩn nhưng thời gian miễn dịch không bền, hầu hết người bị nhiễm và tái nhiễm trong suốt cuộc đời [124], [162]. Kháng thể từ nhiễm trùng đầu tiên thường bị mất trong vòng khoảng 5 năm và tái nhiễm với C. pneumoniae đã được chứng minh dựa trên theo dõi huyết thanh thu thập được trong suốt nhiều năm [226].
Phân bố và sự lưu hành Chlamydia pneumoniae
Phân bố theo tuổi
Nhiễm trùng xuất hiện chủ yếu ở tuổi học đường [97]. Tỷ lệ mắc dưới 5
tuổi là 1-3%; 5-9 tuổi là 10- 40% ; 10 đến 15 tuổi là 19-35% [93], [187].
Ở châu Á, tỷ lệ mắc C. pneumoniae là 4,6% tại một nghiên cứu đa trung tâm, trong đó trẻ em chiếm 4,1% trong các nguyên nhân gây viêm phổi mắc phải cộng đồng [158].
Phân bố theo giới
Phân bố theo giới là như nhau ở trẻ dưới 15 tuổi [124].
Phân bố theo địa dư
C. pneumoniae phân bố trên toàn thế giới. Các nghiên cứu huyết thanh người trưởng thành từ 10 khu vực khác nhau trên thế giới thấy tần suất cao hơn ở dân cư vùng nhiệt đới. Tại Mỹ và nhiều quốc gia khác, C. pneumoniae lưu hành trong huyết thanh của trên 50% dân cư [74]. Ước tính số trường hợp viêm phổi do C. pneumoniae tại Mỹ là 300.000 trường hợp mỗi năm, tác nhân gây bệnh được ước tính gây ra 10-20% viêm phổi mắc phải cộng đồng (CAP) ở người trưởng thành [208]. Trên toàn cầu, Forest phân tích sử dụng 2 cơ sở dữ liệu quốc tế cho thấy rằng tỷ lệ viêm phổi mắc phải cộng đồng do C. pneumoniae từ 4337 bệnh nhân là 8% ở Bắc Mỹ, 7% ở châu Âu, 6% ở châu Mỹ La tinh và 5% ở châu Á [74].
Phân bố theo thời gian
Bệnh xảy ra theo chu kỳ mỗi 4-8 năm [124], [162]. Bệnh xảy ra quanh năm, có xu hướng tăng vào mùa hè. Tỷ lệ cao hơn C. pneumoniae được ghi nhận từ tháng sáu đến tháng mười [173].
1.3.3. Đặc điểm dịch tễ học viêm phổi do Legionella pneumophila
Tác nhân vi sinh Legionella pneumophila
Vị trí và phân loại Legionella pneumophila
Loài L. pneumoniae thuộc chi Legionella họ Legionellaceaea. Hiện nay chi Legionella gồm ít nhất 50 loài và 71 type huyết thanh. Số lượng các loài và nhóm huyết thanh của Legionellae tiếp tục tăng [72]. Có ít nhất 24 trong số này có liên quan với bệnh ở người. Phần lớn bệnh do Legionella ( 90%) được gây ra bởi L. pneumophila, L. pneumophila huyết thanh nhóm 1 chịu trách nhiệm hơn 84% các trường hợp viêm phổi [157].
Hình thái học và cấu trúc
Cấu trúc tế bào L. pneumophila
Vi khuẩn đa hình thái, hiếu khí, thường gặp dạng trực khuẩn Gram âm (bắt màu yếu), đôi khi gặp hình cầu hoặc hình sợi. Kích thước thay đổi 0,3- 0,9 µ m x 2- 20 µ m. Hình thể thay đổi theo những điều kiện nuôi cấy và môi trường nuôi cấy khác nhau. Vi khuẩn di động, có một lông ở một đầu, không sinh nha bào, không có vỏ [166].
Màng tế bào của L. pneumophila chứa một lipopolysaccharide (LPS)
tạo đáp ứng miễn dịch của vật chủ [33].
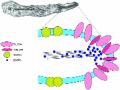
Hình 1.6. Hình ảnh prokaryote của L. pneumophila [6]
Các kháng nguyên nằm trên màng tế bào giúp xác định nhóm khác nhau trong chi Legionella. L. pneumophila nhóm 1 LPS cũng có một kháng nguyên O. Kháng nguyên O là yếu tố quyết định các đặc tính của nhóm trong chi [161].
Cấu trúc phân tử Legionella pneumophila
Cấu trúc di truyền của bộ gen Legionella được nghiên cứu qua thời gian dài. Trong 5 năm 4 trình tự gen của L. pneumophila nhóm 1 đã hoàn thành bao gồm Philadenphia nhóm 1 [30], Paris strans gây ra 12 % bệnh ở Pháp [146], dòng Lens stran gây bùng phát dịch lớn ở Pháp và chủng Corby stran [112]. Năm 2010, dòng 570-CO-H đã được giải trình tự [82]. Kích thước bộ gen từ 3,3 – 3,5 Mb, số lượng gen dự đoán 3001 – 3259, nội dung G+C 38%, tỷ lệ phần trăm của vùng mã hóa 88 -92% [46], [82].
Cơ chế gây bệnh Legionella pneumophila
Độc lực và khả năng gây bệnh
Độc tố là yếu tố quan trọng đối với khả năng nhiễm và nhân lên của
L. pneumophila bên trong amip. Một số các yếu tố độc lực khác có thể giúp cho vi khuẩn xâm nhập vào cơ thể con người. Sự tương tác giữa độc lực của Legionella với các tế bào thực bào có thể chia thành các bước [33]:
- Gắn các vi sinh vật lên thụ thể trên bề mặt tế bào nhân điển hình.
- Xâm nhập của vi sinh vật vào tế bào thực bào.
- Thoát khỏi sự tấn công diệt khuẩn.