chính xác vị trí của phần đĩa đệm thoát vị so với ống tủy và các mức độ chèn ép tủy và rễ.
+ Thoát vị đĩa đệm là hình ảnh giảm tín hiệu trên T2W do giảm chứa nước và tăng tế bào xơ, chiều cao của đĩa đệm cũng bị giảm.
+ Thoát vị trung tâm là hình ảnh khối thoát vị ở vị trí trung tâm của ống tuỷ đè ép vào khoang dịch não tuỷ, làm hẹp ống sống gây chèn ép rễ trong ống sống.
+ Thoát vị trung tâm cạnh phải là hình ảnh khối thoát vị ở vị trí cạnh bên phải của ống sống.
+ Thoát vị trung tâm cạnh trái là hình ảnh khối thoát vị ở vị trí cạnh bên trái của ống sống.
- Xác định chính xác vị trí của phần đĩa đệm thoát vị so với ống sống và các mức độ chèn ép ống sống và rễ thần kinh. Cách tính: nhân nhầy đĩa đệm ra xa khỏi giới hạn của đĩa đệm bình thường, thường nhỏ hơn 50% chu vi của đĩa đệm (Hình 1.14) [45].
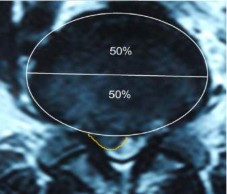
Hình 1.8. Hình ảnh cách xác định vị trí đĩa đệm bị thoát vị [45].
Có thể bạn quan tâm!
-
 Tương Quan Giải Phẫu Giữa Đĩa Đệm Và Rễ Thần Kinh Thắt Lưng Cùng
Tương Quan Giải Phẫu Giữa Đĩa Đệm Và Rễ Thần Kinh Thắt Lưng Cùng -
![Đặc Điểm Lâm Sàng Theo Rễ Thần Kinh Bị Tổn Thương [20].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Đặc Điểm Lâm Sàng Theo Rễ Thần Kinh Bị Tổn Thương [20].
Đặc Điểm Lâm Sàng Theo Rễ Thần Kinh Bị Tổn Thương [20]. -
![Sự Phân Bố Rễ Thần Kinh Bởi Nhóm Cơ Chính [39], [40].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Sự Phân Bố Rễ Thần Kinh Bởi Nhóm Cơ Chính [39], [40].
Sự Phân Bố Rễ Thần Kinh Bởi Nhóm Cơ Chính [39], [40]. -
 Định Nghĩa, Phân Loại Và Giá Trị Các Biến Số Trong Nghiên Cứu.
Định Nghĩa, Phân Loại Và Giá Trị Các Biến Số Trong Nghiên Cứu. -
 Bệnh Nhân Được Hỏi Bệnh Và Thăm Khám Lâm Sàng
Bệnh Nhân Được Hỏi Bệnh Và Thăm Khám Lâm Sàng -
![Hình Ảnh Cách Xác Định Thoát Vị Đĩa Đệm Thực Sự [45].](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Hình Ảnh Cách Xác Định Thoát Vị Đĩa Đệm Thực Sự [45].
Hình Ảnh Cách Xác Định Thoát Vị Đĩa Đệm Thực Sự [45].
Xem toàn bộ 224 trang tài liệu này.
- Các hình ảnh khác có thể thấy kèm theo:
+ Hẹp ống sống: trên phim cộng hưởng từ có thể đo được chính xác các đường kính thân ống sống, quan trọng nhất là đường kính trước sau. Nhiều tác giả Trần Trung, Verbiest (1976) và Modic M.T (1999), Moeller (2007) và Hội điện quang của Mỹ, cũng chia ra làm 4 mức độ (Hình 2.7) [38], [45], [46]:
- Hẹp nhẹ: đường kính trước sau ống sống còn 10 mm đến 12 mm.
- Hẹp vừa: đường kính trước sau ống sống còn 7 mm đến 9 mm.
- Hẹp nặng: đường kính trước sau ống sống còn 4 mm đến 6 mm.
- Hẹp rất nặng: đường kính trước sau ống sống dưới 4 mm.
+ Chèn ép khoang dịch não tủy gây hẹp ống sống: Hình ảnh khối thoát vị đồng tín hiệu với đĩa đệm chèn ép vào khoang dịch não tủy gây hẹp ống sống làm mất liên tục lưu thông dịch não tủy.
+ Chèn ép tuỷ sống đoạn L1 – L2 do khối thoát vị: Hình khối thoát vị đồng tín hiệu với đĩa đệm chèn ép vào tuỷ gây hẹp đường kính trước sau của tuỷ sống.
+ Chèn ép vào rễ thần kinh: Hình khối thoát vị đồng tín hiệu với đĩa đệm chèn ép vào túi cùng màng cứng làm hẹp lỗ liên hợp.
+ Hình ảnh thoái hóa đĩa đệm biểu hiện giảm tín hiệu trên T2W so với tín hiệu đĩa đệm bình thường. Giảm chiều cao đĩa đệm trên ảnh T2W cắt dọc so sánh với thân đốt sống và đĩa đệm trên, dưới liền kề. Phình đĩa đệm so sánh với chu vi của đĩa đệm với chu vi của thân đốt sống liền kề.
+ Hình ảnh thoái hóa đốt sống biểu hiện giảm chiều cao thân đốt sống, gai xương, nhiễm mỡ thân đốt sống, trượt thân đốt sống, mất hay giảm đường cong sinh lý.
+ Vôi hóa dây chằng dọc sau: hình ảnh tăng độ dày của dây chằng dọc sau và có dấu hiệu tối hơn trên ảnh cắt dọc T2W hay dấu hiệu hình hai bờ trên các ảnh cắt ngang T2W. Mỏ xương hay phì đại các mỏm khớp liên mấu làm hẹp lỗ tiếp hợp từ phía sau gây chèn ép hạch của rễ sau.
- Ưu điểm: chụp CHT hiện nay là phương pháp chẩn đoán cận lâm sàng hàng đầu để đánh giá về cột sống, tủy sống, rễ thần kinh, đĩa đệm, dịch não tủy, dây chằng, tổ chức mỡ và mạch máu, đặc biệt trong chẩn đoán xác định TVĐĐ CTLC. CHT hơn hẳn các phương pháp khác ở chất lượng hình ảnh ống tủy,
hình ảnh đĩa đệm với độ phân giải cao, quan sát được nhiều hướng khác nhau và là phương pháp chụp an toàn.
- Hạn chế: khó áp dụng ở các bệnh nhân mang máy tạo nhịp, dị vật kim loại hay các bệnh nhân mắc chứng sợ đường hầm. Hạn chế trong đánh giá các tổn thương xương như mỏ xương, ... hay các tổn thương vôi hóa như vôi hóa dây chằng, … Ngoài ra, CHT không thể đánh giá được chức năng rễ thần kinh bị tổn thương thực sự [42], [43].
1.3.6.3. Phân loại thoát vị đĩa đệm
* Phân loại theo liên quan với dây chằng dọc sau
- Thoát vị nằm dưới dây chằng dọc sau: dây chằng dọc sau còn nguyên vẹn, chưa bị rách.
- Thoát vị qua dây chằng dọc sau: dây chằng dọc sau đã bị rách, khối thoát vị chui qua chỗ rách vào trong ống sống.
- Theo Wood, chia TVĐĐ làm bốn loại, theo sự tương quan giữa khối thoát vị của nhân nhầy với vòng sợi và dây chằng dọc sau [43], [46]:
+ Phình đĩa đệm: hay là phồng đĩa đệm, là sự bè rộng của đĩa đệm ra xung quanh nhưng vẫn theo viền khớp (50 – 100% chu vi của đĩa đệm, nhưng
< 3mm) (Hình 2.4), gây ra do yếu vòng xơ và dây chằng dọc sau, thường phình cân đối làm lõm bờ trước ống sống gây cản trở lưu thông dịch não tủy [45].
+ Lồi đĩa đệm: là sự phá vỡ vòng xơ, nhân keo chui ra ngoài tạo thành ổ lồi khu trú, tiếp xúc với dây chằng dọc sau nhưng vẫn liên tục với tổ chức đĩa đệm gốc (Hình 2.5) [45].
+ TVĐĐ thực sự: là khối thoát vị đã chui qua vòng xơ, nhưng vẫn còn dính liền với phần nhân keo nằm trước dây chằng dọc sau (Hình 2.6) [45].
+ TVĐĐ có mảnh rời: là có một phần khối thoát vị tách rời ra khỏi phần đĩa đệm gốc nằm trước dây chằng dọc sau, có thể di trú đến mặt sau thân đốt sống (thoát vị nội xốp) (Hình 2.2). Mảnh rời này thường nằm ngoài màng cứng,
nhưng đôi khi xuyên qua màng cứng gây chèn ép tủy. Cách phân loại này liên quan chặt chẽ với điều trị. Vì tỷ lệ bệnh nhân có phồng và lồi đĩa đệm rất cao, nhưng không nhất thiết phải điều trị phẫu thuật. Ngược lại kết quả phẫu thuật lại đạt cao nhất ở nhóm TVĐĐ có mảnh rời và sau đó là nhóm TVĐĐ thực sự.
* Phân loại theo vị trí
- Thoát vị đĩa đệm ra sau.
- Thoát vị đĩa đệm ra trước (Hình 1.15).
- Thoát vị đĩa đệm vào thân đốt sống (thoát vị Schmorl) [46].
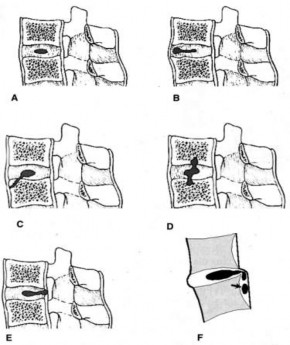
Hình 1.9. A. Vị trí bình thường; B. Thoát vị ra trước; C. Thoát vị vào thân đốt;
D. Thoát vị kiểu Schmorl; E. Thoát vị sau; F. Thoát vị có mảnh rời.
* Phân loại theo liên quan với rễ thần kinh và tủy sống
Tác giả Rothman, Marvel và Bailey đã chia TVĐĐ ra sau thành ba loại. Cách phân loại này có ý nghĩa trong chẩn đoán và điều trị phẫu thuật [45], [46], [47]:
- TVĐĐ giữa (thoát vị trung tâm): chủ yếu chèn ép tủy sống, gây bệnh cảnh lâm sàng của chèn ép tủy.
- TVĐĐ cạnh bên (thoát vị cạnh trung tâm): chèn ép cả tủy sống và rễ thần kinh, gây bệnh cảnh lâm sàng chèn ép rễ và tủy phối hợp.
- TVĐĐ lỗ ghép (thoát vị bên): chủ yếu chèn ép rễ thần kinh, gây bệnh cảnh chèn ép rễ (Hình 2.3).
1.4. Tình hình nghiên cứu ở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng cùng.
1.4.1. Các nghiên cứu nước ngoài
Chẩn đoán điện được xem như một phương pháp chuyên sâu, mở rộng của thăm khám thần kinh. Phương pháp này giúp cho việc định vị tổn thương, chẩn đoán xác định, chẩn đoán phân biệt các bệnh lí thần kinh cơ. Từ đó, có phương pháp điều trị và theo dõi diễn tiến của bệnh được tốt hơn. Chẩn đoán điện gồm nhiều kỹ thuật, trong đó có khảo sát dẫn truyền thần kinh và ghi điện cơ kim là hai kỹ thuật cơ bản.
Chẩn đoán điện có tiền đề từ rất sớm, Galvani (năm 1791) là người đặt nền móng đầu tiên cho phương pháp chẩn đoán điện qua việc phát hiện dây thần kinh có thể phát ra điện và gây co cơ [6].
Năm 1822, Magendie lần đầu tiên thực hiện kích thích điện vào dây thần kinh bằng điện cực kim.
Năm 1850, Helmholtz là người đầu tiên ghi được vận tốc dẫn truyền vận động và cảm giác trên người. Năm 1851, DuBois – Reymond sử dụng các bình chứa dịch làm điện cực và ghi điện thế hoạt động từ bắp cơ khi đang co cơ chủ ý. Công trình của ông đặt nền móng cho phương pháp ghi điện cơ bằng kim sau này.
Năm 1869, Meyer là người đầu tiên sử dụng kích thích điện gây co cơ như một phương pháp chẩn đoán. Cuối thế kỷ 19 và nửa đầu thế kỷ 20, điện cơ kim và các kỹ thuật kích thích dây thần kinh bắt đầu phát triển. Phản xạ H được
Hoffman mô tả đầu tiên vào năm 1910. Phương pháp kích thích thần kinh lặp lại được Harvey và Masland trình bày vào năm 1941 [6].
Năm 1997, Haig AJ, giáo sư trường đại học Michigan – Mỹ, có nghiên cứu được đăng trên tạp chí thần kinh cơ thế giới, đây là nghiên cứu nổi tiếng và là nghiên cứu tiền đề cho nhiều nghiên cứu sau này. Nghiên cứu được tiến hành trên 13 xác tươi tại 199 vị trí đâm kim vùng cơ cạnh sống. Tác giả đã cho thấy vai trò quan trọng của khảo sát nhóm cơ này (cơ nhiều chân, cơ chậu sườn thắt lưng và cơ cực dài thắt lưng) trong đánh giá tổn thương rễ thần kinh tương ứng [48].
Năm 2002, Levin KH đã nghiên cứu mối liên hệ chẩn đoán điện và bệnh lý rễ thần kinh tủy sống. Levin KH đã cho thấy vai trò phản xạ H trong đánh giá tổn thương rễ thần kinh S1 và khẳng định giá trị của điện cơ kim trong xác định chính xác vị trí rễ thần kinh bị tổn thương trong bệnh lý này [49].
Năm 2007, Morris A. Fisher nghiên cứu và chứng minh rằng sóng F có vai trò nhất định trong đánh giá bệnh lý tổn thương rễ thần kinh thắt lưng cùng [50].
Năm 2009, Kevin F. Fitzpatrick đã cho thấy vai trò của chẩn đoán điện trong chẩn đoán rối loạn cảm giác do bệnh lý đám rối thắt lưng cùng. Tác giả đưa ra kết luận: khi khảo sát điện thế hoạt động thần kinh cảm giác thấy giảm cần chú ý: nếu ở thần kinh mác nông nghĩ đến tổn thương rễ L5, ở thần kinh bắp chân thì nghĩ đến tổn thương rễ thần kinh S1; tuy nhiên cần so sánh và đối chiếu hai bên [51].
Năm 2012, JH Lee và SH Lee đã nghiên cứu mối liên quan giữa lâm sàng, chẩn đoán điện và cộng hưởng từ ở bệnh nhân thoát vị đĩa đệm và hẹp ống sống vùng thắt lưng, nghiên cứu này được đăng trên tạp chí Phục hồi chức năng Thế giới. Cỡ mẫu nghiên cứu rất lớn, với 753 bệnh nhân (tuổi trung bình 59,8 ± 15,8) có biểu hiện bệnh lý rễ thần kinh thắt lưng cùng do thoát vị đĩa đệm và
hẹp ống sống vùng này. Từ nghiên cứu đó tác giả đã đưa ra kết luận: chẩn đoán điện kết hợp lâm sàng có giá trị đặc hiệu hơn chỉ chụp cộng hưởng từ trong chẩn đoán bệnh lý này [9].
Năm 2013, nghiên cứu thực hiện ở 108 bệnh nhân tại Ý, Mondelli M, Aretini A và cộng sự, có độ tuổi trung bình là 47,7, nam giới (55%). Bệnh nhân được chẩn đoán là TVĐĐ CSTLC, được khám lâm sàng và làm điện cơ. Nghiên cứu kết luận: vai trò rất quan trọng của chẩn đoán điện trong chẩn đoán bệnh lý đám rối thắt lưng cùng do thoát vị đĩa đệm và trong thực tế còn giúp chẩn đoán phân biệt bệnh lý khác [52].
Năm 2013, nghiên cứu của Dillingham, nghiên cứu đăng trên tạp chí nội khoa và phục hồi chức năng của Mỹ. Tác giả khẳng định vai trò của việc chẩn đoán bệnh lý rễ thần kinh thắt lưng cùng nhờ đo dẫn truyền thần kinh và khảo sát điện cơ kim. Tác giả cũng đưa ra được lựa chọn kiểm tra 5 vị trí ở 1 chân và cơ cạnh sống. Nhóm cơ ở cẳng chân được lựa chọn gồm cơ khép dài, cơ rộng giữa, cơ chày sau, cơ bụng chân trong, cơ duỗi ngón chân cái dài và cơ chày trước [53].
Năm 2015, bài đăng trên tạp chí cột sống của châu Âu, JH Lee và SH Lee đã nghiên cứu vai trò của chẩn đoán điện giúp tiên lượng phẫu thuật đối với thoát vị đĩa đệm và hẹp ống sống vùng thắt lưng cùng [54].
Nghiên cứu đăng trên tạp chí cột sống Châu Âu (năm 2015) của Mikinobu Takeuchi. Tác giả đưa ra khuyến cáo nên thực hiện khảo sát đánh giá tổn thương rễ L4, L5 qua đâm kim cạnh sống ở vị trí cơ nhiều chân trên những bệnh nhân có biểu hiện lâm sàng đau chân nhiều nghi ngờ tổn thương do thoát vị đĩa đệm CSTLC [55].
S. Stevens và cộng sự (2020) đã có nghiên cứu tổng hợp phân tích 3176 bài báo được đăng trên tạp chí Pubmed, Web of Science, Embase và Medline; dựa vào tiêu chuẩn loại trừ để lựa chọn ra được 18 bài báo để nghiên cứu. Đây
là các nghiên cứu cắt ngang hoặc nghiên cứu bệnh chứng đánh giá sự khác biệt giữa các bên hoặc so sánh bệnh nhân được chẩn đoán thoát vị đĩa đệm cột sống thắt lưng cùng với nhóm chứng khỏe mạnh. Từ đó nghiên cứu đưa ra kết luận nên khảo sát sự thay đổi của cơ cạnh sống (cơ nhiều chân) trên những bệnh nhân bị thoát vị đĩa đệm cột sống thắt lưng cùng bằng xét nghiệm điện cơ kim [56].
Như vậy, ở nước ngoài bệnh lý TVĐĐ CSTLC có rất nhiều nghiên cứu chuyên sâu, họ khảo sát đánh giá chức năng rễ thần kinh bị tổn thương do bệnh lý này bằng cách đo dẫn truyền thần kinh và ghi điện cơ kim. Nhiều nghiên cứu với cỡ mẫu lớn và đa trung tâm khẳng định: vai trò quan trọng của điện cơ đặc biệt điện cơ kim vùng cơ cạnh sống trong khảo sát tổn thương rễ thần kinh thắt lưng cùng do bệnh lý cột sống ở vùng này gây nên.
1.4.2. Các nghiên cứu trong nước
Tại Việt Nam, vào những năm 70, điện cơ đã được các tác giả Phan Chúc Lâm, Nguyễn Văn Đăng, Hồ Hữu Lương, Bùi Thiện Sự,… nghiên cứu về tổn thương cơ và tổn thương thần kinh ngoại biên. Từ năm 1992, tác giả Nguyễn Hữu Công là một trong những người đầu tiên thực hiện chẩn đoán điện tại Bệnh viện 175, thành phố Hồ Chí Minh. Năm 1996, tác giả Vũ Anh Nhị đã nghiên cứu bệnh lí thần kinh ngoại biên do đái tháo đường bằng phương pháp chẩn đoán điện. Năm 1999, Lê Quang Cường có nghiên cứu biểu hiện thần kinh ngoại vi ở người trưởng thành đái tháo đường bằng ghi điện cơ và đo tốc độ dẫn truyền thần kinh. GS Lê Quang Cường là người thầy đã đặt nền móng kỹ thuật và cài đặt nhiều phòng điện cơ chuẩn tại những cơ sở điều trị lớn tại miền Bắc nước ta. Chẩn đoán điện hay điện cơ lâm sàng là gồm có kỹ thuật đo dẫn truyền của dây thần kinh và ghi điện cơ bằng điện cực kim (điện cơ đồ) [29].
Phương pháp tạo ảnh cộng hưởng từ được Bloch và Purcell phát hiện năm 1945, đến năm 1977 – 1980, các tác giả Mansfeild, Damadian và Hankes mới

![Đặc Điểm Lâm Sàng Theo Rễ Thần Kinh Bị Tổn Thương [20].](https://tailieuthamkhao.com/uploads/2022/05/23/nghien-cuu-dac-diem-lam-sang-chan-doan-dien-va-cong-huong-tu-o-benh-4-120x90.jpg)
![Sự Phân Bố Rễ Thần Kinh Bởi Nhóm Cơ Chính [39], [40].](https://tailieuthamkhao.com/uploads/2022/05/23/nghien-cuu-dac-diem-lam-sang-chan-doan-dien-va-cong-huong-tu-o-benh-5-1-120x90.jpg)

![Hình Ảnh Cách Xác Định Thoát Vị Đĩa Đệm Thực Sự [45].](https://tailieuthamkhao.com/uploads/2022/05/23/nghien-cuu-dac-diem-lam-sang-chan-doan-dien-va-cong-huong-tu-o-benh-9-1-120x90.jpg)