- Typ 1B: chiếm 10% của bệnh typ I, thường kết hợp với bệnh tự miễn thuộc hệ thống nội tiết, gặp nhiều ở phụ nữ hơn nam giới, tuổi khởi bệnh trễ: 30 - 50 tuổi. Đặc điểm lâm sàng của đái tháo đường typ 1:
Bệnh thường khởi phát dưới 40 tuổi.
Triệu chứng lâm sàng xảy ra đột ngột, rầm rộ, sụt cân nhiều.
Nồng độ glucagon huyết tương cao, ức chế được bằng insulin.
Vì tình trạng thiếu insulin tuyệt đối nên dễ bị nhiễm ceton acid, rất đáp ứng với điều trị insulin.
2.3.2. Đái tháo đường typ 2
- Là đái tháo đường không phụ thuộc insulin.
- Thường khởi phát từ tuổi 40 trở lên.
- Triệu chứng lâm sàng xuất hiện từ từ, hoặc đôi khi không có triệu chứng. Bệnh được phát hiện một cách tình cờ do khám sức khỏe định kỳ, thể trạng thường mập.
Có thể bạn quan tâm!
-
 Giai Đoạn Sau Tbmmn (Di Chứng Của Tbmmn)
Giai Đoạn Sau Tbmmn (Di Chứng Của Tbmmn) -
 Hoạt Động Bình Thường Của Khớp Cấu Trúc Bình Thường Của Khớp:
Hoạt Động Bình Thường Của Khớp Cấu Trúc Bình Thường Của Khớp: -
 Đái Tháo Đường Typ 1 (Trước Đây Còn Gọi Là Đái Tháo Đường Phụ Thuộc Insulin)
Đái Tháo Đường Typ 1 (Trước Đây Còn Gọi Là Đái Tháo Đường Phụ Thuộc Insulin) -
 Biến Chứng Cấp Tính Của Bệnh Tiểu Đường
Biến Chứng Cấp Tính Của Bệnh Tiểu Đường -
 Rèn Luyện Cơ Thể Hay Phương Pháp Tập Luyện Cho Người Bệnh Đái Tháo Đường
Rèn Luyện Cơ Thể Hay Phương Pháp Tập Luyện Cho Người Bệnh Đái Tháo Đường -
 Nguyên Nhân Bệnh Sinh Theo Y Học Cổ Truyền
Nguyên Nhân Bệnh Sinh Theo Y Học Cổ Truyền
Xem toàn bộ 352 trang tài liệu này.
- Nồng độ insulin huyết tương bình thường, hoặc chỉ cao tương đối, nghĩa là còn khả năng để duy trì đường huyết ổn định.
- Nồng độ glucagon huyết tương cao nhưng không ức chế được bằng insulin.

- Bệnh nhân thường bị hôn mê tăng áp lực thẩm thấu.
- Đái tháo đường typ 2 không có liên quan đến cơ chế tự miễn và hệ thống kháng nguyên HLA.
- Yếu tố di truyền chiếm ưu thế đối với đái tháo đường typ 2. Sự phân tích về cây chủng hệ cho thấy bệnh đái tháo đường có thể di truyền theo kiểu lặn, kiểu trội hoặc kiểu đa yếu tố trong cùng một gia đình. Như vậy không thể quy định một kiểu di truyền duy nhất bao gồm toàn thể hội chứng tiểu đường. Chỉ riêng đối với phenotyp gia tăng đường huyết hoặc giảm dung nạp đối với chất đườngngười ta đã mô tả đến 30 kiểu rối loạn di truyền.
Thí dụ: có hai anh em sinh đôi cùng trứng, ở tuổi > 40, tỷ số tiểu đường đồng bộ xảy ra là 100% và tuổi < 40 là 50 %, chứng tỏ ảnh hưởng di truyền ưu thắng trong bệnh tiểu đường đứng tuổi.
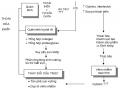
2.4. Nguyên nhân, bệnh sinh theo y học cổ truyền
Dựa theo cơ chế bệnh sinh của YHCT sinh các triệu chứng lâm sàng tương ứng với mô tả của YHHĐ, có thể tổng hợp nguyên nhân bệnh sinh ĐTĐ theo YHCT như sau:
- Do ăn quá nhiều chất béo ngọt bao gồm cả uống rượu quá độ: ăn uống quá nhiều chất béo ngọt, lại uống nhiều rượu cả thức ăn lẫn rượu đều tích nhiệt rồi hóa hỏa ở trung tiêu. Hỏa nhiệt sẽ thiêu đốt tân dịch làm cho âm hư, âm càng hư nhiệt càng tích sinh ra các chứng khát, uống nhiều vẫn không hết khát, gầy nhiều.
- Do tình chí: tinh thần căng thẳng, cảm xúc âm tính kéo dài làm cho thần tán hóa hỏa hoặc do ngũ chí cực uất cũng hóa hỏa. Hỏa sinh ra thiêu đốt phần âm của phủ tạng.
- Do uống nhiều các thuốc đan thạch (thuốc tổng hợp từ hóa chất như tân dược) làm cho thận thủy bị khô kiệt, do đó sinh ra khát nhiều và đi tiểu tiện nhiều.
- Do bệnh lâu ngày: bệnh lâu ngày làm cho âm hư, âm hư sinh nội nhiệt, nhiệt tích lại hóa hỏa lại tiếp tục tổn thương chân âm sinh ra chứng nóng nảy, bứt rứt, khát nước, gầy khô… hoặc hỏa nhiệt sinh ra đờm, đờm lưu niên gây nên thấp trệ sinh ra chứng tê bì, dị cảm ngoài da.
- Do tiên thiên bất túc hoặc do phòng dục quá độ: làm cho âm tinh hư tổn, tác động dây chuyền tổn hại các âm tạng như Thận âm, Can âm, Tâm âm, Phế âm, Vị âm..v..v.
Hình 2. Nguyên nhân và cơ chế bệnh sinh theo YHCT
3. CHẨN ĐOÁN
3.1. Theo y học hiện đại
3.1.1. Tiêu chí chẩn đoán mới bệnh đái tháo đường
(1) Một mẫu đường huyết tương bất kỳ ≥ 200mg/dl kết hợp với các triệu chứng lâm sàng của tăng đường huyết.
(2) Đường huyết tương lúc đói ≥ 126mg/dl (sau 8 giờ không ăn).
(3) Đường huyết tương 2 giờ sau khi uống 75g glucose ≥ 200mg/dl.
3.1.2. Triệu chứng lâm sàng
Thường biểu hiện bởi nhóm triệu chứng:
- Khát nước và uống nước nhiều.
- Tiểu nhiều hay còn gọi là đa niệu thẩm thấu.
- Ăn nhiều.
- Sụt cân.
Sự xuất hiện các triệu chứng trên là do tình trạng thiếu insulin dẫn đến hậu quả tăng áp lực thẩm thấu máu, làm nước ở nội bào ra ngoại bào khiến lưu lượng tuần hoàn tăng và tăng tốc độ lọc
ở vi cầu thận. Một khối lượng lớn nước tiểu được thải ra cùng glucose là do glucose máu vượt quá ngưỡng thận.
Ngoài ra cũng tăng thải qua đường niệu ion K+ và Na+. Hậu quả gây mất nước nội bào và ngoại bào, làm rối loạn điện giải, kích thích trung tâm khát nên bệnh nhân uống nhiều. Lượng glucose mất qua đường niệu khoảng trên 150g/24 giờ sẽ gây cảm giác đói và bệnh nhân phải ăn nhiều mà vẫn sụt cân.
Ngoài triệu chứng trên, người bệnh còn có thể bị khô da, ngứa toàn thân và mờ mắt thoáng qua.
3.1.3. Xét nghiệm cận lâm sàng
3.1.3.1. Đường huyết
Theo tiêu chí chẩn đoán mới được WHO công nhận năm 1998, các loại đường huyết thử để chẩn đoán xác định bao gồm:
- Đường huyết tương lúc đói: ít nhất phải thử 2 lần liên tiếp khi đói, lấy máu ở tĩnh mạch.
Đường huyết tương lúc đói <110mg/dl: bình thường.
Đường huyết tương lúc đói >126 mg/dl, hoặc > 7mmol/l (sau 8 giờ không ăn): chẩn đoán tạm thời là đái tháo đường (chẩn đoán xác định cần nên làm thêm một lần nữa).
Đường huyết tương ≥ 110mg/dl và < 126mg/dl = rối loạn đường huyết lúc đói.
- Đường huyết tương bất kỳ: chẩn đoán xác định đái tháo đường khi đường huyết tương bất kỳ > 200mg% kết hợp với các triệu chứng lâm sàng của tăng đường huyết.
- Đường huyết tương sau 2 giờ làm nghiệm pháp dung nạp glucose:
Đường huyết tương 2 giờ sau khi uống 75g glucose < 140mg/dl = dung nạp glucose bình thường.
Đường huyết tương 2 giờ sau khi uống 75g glucose ≥ 140mg/dl và < 200mg/dl: rối loạn dung nạp glucose.
Đường huyết tương 2 giờ sau khi uống 75g glucose > 200mg/dl: chẩn đoán tạm thời là đái tháo đường, chẩn đoán xác định khi lập lại mẫu thử lần 2 kết quả như trên
3.1.3.2. Đường niệu
- Khi đường huyết bình thường và chức năng lọc của thận bình thường sẽ không có sự hiện diện của đường trong nước tiểu.
- Khi đường huyết vượt quá 160 - 180mg/dl (8,9 - 10,0mmol/l) sẽ có đường xuất hiện trong nước tiểu vì ngưỡng thận đã bị vượt quá.
- Mặt khác, cũng có thể lượng đường huyết bình thường, nhưng ngưỡng lọc của thận giảm và đường cũng sẽ hiện diện ngoài nước tiểu nên một số tác giả không dùng xét nghiệm đường niệu.
- Tuy nhiên, xét nghiệm tìm đường trong nước tiểu vừa đơn giản lại rẻ tiền, nên nếu chức năng thận của người bệnh bình thường cũng có thể dùng để theo dõi kết quả điều trị hoặc giúp tiên lượng diễn tiến của bệnh.
3.1.3.3. Thể ceton huyết thanh
- Bình thường: 0,5 đến 1,5mg%.
- Trên người bị tiểu đường, sự hiện diện của thể ceton trong máu với nồng độ cao chứng tỏ cơ thể đang thiếu insulin trầm trọng.
3.1.3.5. Huyết sắc tố kết hợp với glucose (glycosylated hemoglobin)
Bình thường huyết sắc tố trong tủy chưa kết hợp với glucose. Khi hồng cầu được phóng thích vào máu, các phân tử huyết sắc tố sẽ gắn với glucose theo quá trình glycosyl hóa (glycosylation). Nồng độ huyết sắc tố kết hợp glucose tỷ lệ với đường huyết và được gọi là glycosylated hemoglobin. Bình thường lượng huyết sắc tố kết hợp với glucose chiếm khoảng 7%. Khi có bệnh tiểu đường, có thể tăng đến 14% hay hơn.
Có 3 loại huyết sắc tố kết hợp glucose chính AIA, AIB, A1C, gộp chung lại thành HbA1 Huyết sắc tố A1C tăng trong trường hợp tăng đường huyết mạn tính và có liên hệ đến tình trạng chuyển hóa nói chung nhất là cholesterol.
Trên bệnh đái tháo đường ổn định lượng huyết sắc tố kết hợp glucose sẽ trở về bình thường sau 5 đến 8 tuần. Trên bệnh đái tháo đường không ổn định lượng huyết sắc tố kết hợp với glucose sẽ cao và song song với lượng cholesterol máu tăng cao. Trên bệnh nhân có đường huyết tăng cao, nếu điều trị tích cực giảm đượcđường huyết thì huyết sắc tố kết hợp với glucose sẽ chỉ thay đổi sớm nhất sau 4 tuần.
3.2. Chẩn đoán theo y học cổ truyền
Như đã trình bày ở trên, các biểu hiện lâm sàng YHCT của đái tháo đường là không đặc trưng chỉ mang tính định hướng cho các thể lâm sàng, nên để chẩn đoán xác định ĐTĐ cần kết hợp thử đường huyết lúc đói, khi mức đường huyết tăng kèm với các triệu chứng sau đây sẽ được chẩn đoán:
3.2.1. Đối với thể không có kiêm chứng hoặc biến chứng
Có biểu hiện chung là âm hư nội nhiệt như khát, uống nước nhiều, ăn nhiều mau đói, người gầy da khô, mồm khô, thân lưỡi thon đỏ, rêu lưỡi mỏng hoặc vàng, mạch hoạt sác hoặc tế sác. Trong đó có các thể:
- Thể phế âm hư:
Khát nhiều.
Uống nhiều nước.
Họng khô.
Lưỡi đỏ, ít rêu.
Tiểu nhiều.
Mạch sác.
- Thể vị âm hư:
Ăn nhiều, mau đói.
Tạng gầy.
Khát nước.
Lưỡi đỏ, rêu vàng, lưỡi lở.
Mạch hoạt sác.
- Thể thận âm hư:
Tiểu nhiều và tiểu đêm nhiều lần.
Khát nước.
Lưỡi đỏ không rêu.
Mờ mắt.
Lòng bàn tay bàn chân nóng.
Mạch tế sác là thể thận âm hư.
Nếu chân tay lạnh, mệt mỏi, người gầy, mạch tế hoãn vô lực là thể thận dương hư.
- Thể đờm thấp:
Tạng béo bệu.
Tê bì, dị cảm ngoài da.
Tiểu nhiều.
Lưỡi bè, rêu nhầy nhớt.
Mạch hoạt sác.
3.2.2. Đối với thể có kiêm chứng (hoặc biến chứng)
Ngoài ra, người thầy thuốc YHCT còn chú ý đến những dấu chứng kèm theo và biến chứng sau đây để quyết định chọn lựa hoặc gia giảm vào cách điều trị và chăm sóc bệnh nhân.
- Chứng hồi hộp, mất ngủ: do âm hư làm tân dịch tổn thương, tinh thần mệt mỏi, mất ngủ, hồi hộp, hay quên, tiêu bón, dễ sinh lở loét trong miệng, lưỡi đỏ rêu vàng, mạch tế sác
Phép trị: ích khí dưỡng huyết, tư âm thanh nhiệt.
- Chứng đầu váng mắt hoa:
Nếu là âm hư dương xung: chóng mặt, ù tai, đau căng đầu, đau nặng hơn lúc tinh thần căng thẳng, nóng nảy dễ gắt, mồm đắng, họng khô, lưỡi đỏ rêu vàng, mạch huyền.
Nếu là đàm trọc: váng đầu, buồn ngủ, ngực bụng đầy tức, ăn ít buồn nôn, lưỡi nhạt rêu nhớt, mạch hoạt.
- Trường vị táo thực: chứng nhọt, loét lở thường hay tái phát, khó khỏi, răng lợi sưng đau, lưỡi đỏ rêu vàng, mạch sác.
Phép trị: thanh nhiệt giải độc.
- Chân tay tê dại: mệt mỏi, cơ teo, chân tay tê dại đi không vững, lưỡi nhợt rêu mỏng vàng, mạch tế sác.
Phép trị dưỡng âm thanh nhiệt, bổ huyết thông lạc.
- Ho khan: ho khan ít đàm, ngũ tâm phiền nhiệt, sốt âm ỉ về chiều, ra mồ hôi trộm, lưỡi đỏ ít rêu, mạch tế sác.
Phép trị: dưỡng âm thanh nhiệt, nhuận phế chỉ khái.
4. BIẾN CHỨNG
4.1. Biến chứng mạn tính của bệnh tiểu đường
Bệnh nhân bị tiểu đường có thể bị rất nhiều biến chứng làm thể trạng suy sụp. Trung bình các biến chứng xảy ra khoảng đến 20 năm sau khi đường huyết tăng cao rõ rệt. Tuy nhiên cũng có vài người không bao giờ bị biến chứng hoặc biến chứng xuất hiện rất sớm. Một bệnh nhân có thể có nhiều biến chứng cùng một lúc và cũng có thể có một biến chứng nổi bật hơn tất cả.
4.1.1. Biến chứng ở mạch máu lớn
- Xơ cứng động mạch thường gặp trên người bị tiểu đường, xảy ra sớm hơn và nhiều chỗ hơn so với người không bệnh.
- Xơ cứng động mạch ở mạch máu ngoại biên có thể gây tình trạng đi cách hồi, hoại thư và bất lực ở đàn ông. Bệnh động mạch vành và tai biến mạch máu não cũng hay xảy ra. Nhồi máu cơ tim thể không đau có thể xảy ra trên người bị tiểu đường và ta nên nghĩ đến biến chứng này khi bệnh nhân bị tiểu đường thình lình bị suy tim trái. Vì vậy phải làm EGC định kỳ và Doppler mạch máu để phát hiện sớm sang thương.
4.1.2. Biến chứng mạch máu nhỏ
- Sang thương xảy ra ở những mạch máu có đường kính nhỏ có tinh lan tỏa và đặc hiệu của tiểu đường. ảnh hưởng chủ yếu lên 3 cơ quan: bệnh lý võng mạc, bệnh lý cầu thận và bệnh lý thần kinh.
- Cơ chế bệnh sinh của sang thương mạch máu nhỏ chưa rõ. Có sự tham gia của rối loạn huyết động học như tăng hoạt tính của tiểu cầu, tăng tổng hợp thromboxan A2 là chất co mạch và kết dính tiểu cầu tạo điều kiện cho sự thành lập vi huyết khối. Ngoài ra sự tăng tích tụ sorbitol và fructose ở các mô, sự giảm nồng độ myonositol cũng làm cho sang sang thương mạch máu trầm trọng hơn. Cuối cùng tình trạng cao huyết áp cũng làm nặng thêm bệnh lý vi mạch ở võng mạc và thận.
- Sang thương được mô tả của mạch máu nhỏ là sự dày lên của màng đáy mao mạch và lớp dưới nội mạc của các tiểu động mạch. Nặng hơn nữa là sự biến mất của các tế bào chu bì bao quanh và nâng đỡ mạch máu. Tổn thương này hay gặp trong bệnh lý võng mạc và thận. Các sang thương mô học đầu tiên xảy ra sớm, nhưng các biểu hiện lâm sàng chỉ xuất hiện khoảng 10 đến 15 năm sau khi bệnh đã khởi phát.
4.1.2.1. Bệnh lý võng mạc
- Thay đổi cơ bản: thay đổi sớm nhất ở võng mạc là các mao quản tăng tính thấm. Sau đó những mao quản bị nghẽn tắc tạo nên các mạch lựu dạng túi hay hình thoi. Sang thương mạch máu kèm theo sự tăng sinh tế bào nội mạc mao quản và sự biến mất của các tế bào chu bì (pericytes) bao quanh và nâng đỡ mạch máu. Ngoài ra còn có hiện tượng xuất huyết và xuất tiết ở võng mô.
- Sang thương tăng sinh: chủ yếu do tân tạo mạch máu và hóa sẹo. Cơ chế kích thích sự tăng sinh mạch máu không rõ, có giả thiết cho rằng nguyên nhân đầu tiên là tình trạng thiếu oxy do mao quản bị tắc nghẽn, 2 biến chứng trầm trọng của sang thương tăng sinh là xuất huyết trong dịch thể và bóc tách võng mô gây ra mù cấp tính. Thường sau 30 năm bị tiểu đường hơn 80% bệnh nhân sẽ có bệnh lý võng mạc, khoảng 7% sẽ bị mù. Muốn phát hiện sớm các sang thương đầu tiên của võng mạc phải dùng phương pháp chụp động mạch võng mạc có huỳnh quang thì những sang thương vi mạch lựu sẽ phát hiện kịp thời điều trị sớm phòng ngừa diễn tiến của bệnh lý võng mạc.
4.1.2.2. Bệnh lý thận
Đây thường là một trong những nguyên nhân gây tử vong của bệnh tiểu đường. Có 4 loại sang thương được mô tả trên kính hiển vi:
- Tình trạng xơ hoá vi cầu thận.
- Tình trạng xơ cứng động mạch tới và động mạch đi khỏi vi cầu thận.
- Glycogen, mỡ và mucopolysaccharides ứ đọng quanh ống thận.
- Ở vi cầu thận, người ta có thể thấy 2 loại sang thương:
Những đám tròn chất hyalin, phản ứng PAS dương tính xuất hiện gần bờ ngoài vi cầu thận.
Màng cơ bản của các mao quản dày lên, phần trung mô cũng tăng sinh.
Tuy nhiên không có sự liên quan mật thiết giữa sang thương vi thể và triệu chứng lâm sàng. Có thể khi làm sinh thiết thận đã có sang thương nhưng trên lâm sàng chức năng thận hoàn toàn bình thường. Mặt khác, nếu trên lâm sàng có biến chứng thận, người ta có thể nghĩ là đã có thay đổi vi thể.
Hội chứng Kimmelstiel Wilson bao gồm phù, cao huyết áp, tiểu đạm và suy thận trên bệnh nhân bị tiểu đường. Tiểu đạm > 3g/24 giờ là dấu hiệu xấu.
Đa số các bệnh nhân bị biến chứng thận đồng thời có thay đổi ở đáy mắt nhưng nhiều bệnh nhân có thay đổi ở đáy mắt lại không có triệu chứng rõ ràng của bệnh thận.
Thời gian bán hủy của insulin kéo dài trên người suy thận, cơ chế của nó chưa được biết rõ.
4.1.3. Biến chứng thần kinh
Biến chứng thần kinh ảnh hưởng lên mọi cơ cấu của hệ thần kinh có lẽ chỉ trừ não bộ. Biến chứng gây nhiều khó khăn cho bệnh nhân dù ít khi gây tử vong.
Tham gia vào cơ chế sinh bệnh do rối loạn chuyển hóa dẫn tới giảm myoinositol và tăng sorbitol, fructose trong dây thần kinh. Ngoài ra còn có thiếu máu cục bộ do tổn thương vi mạch dẫn đến thoái biến myelin dây thần kinh và giảm tiêu thụ oxy.
Biến chứng thần kinh hay gặp ở bệnh nhân tiểu đường là:
- Viêm đa dây thần kinh ngoại biên: thường bị đối xứng bắt đầu từ đầu xa của chi dưới, tê nhức, dị cảm, tăng nhậy cảm và đau. Đau thường đau âm ỉ, hoặc đau trong sâu, có khi đau như điện giật. Khám thường sớm phát hiện mất phản xạ gân xương đặc hiệu là mất phản xạ gân gót Achille, mất cảm giác rung vỏ xương.
- Viêm đơn dây thần kinh cũng có thể xảy ra nhưng hiếm: triệu chứng cổ tay rớt, bàn chân rớt hoặc liệt dây thần kinh III, IV, VI, bệnh có thể tự hết. Bệnh nhân còn có thể bị đau theo rễ thần kinh.
- Biến chứng thần kinh dinh dưỡng (hay thực vật) còn gọi biến chứng thần kinh tự chủ ảnh hưởng lên các cơ quan như:
Tim mạch: tăng nhịp tim ở trạng thái nghỉ ngơi: 90 - 100 lần/phút, giảm huyết áp tư thế (huyết áp tâm thu ở tư thế đứng giảm > 30 mmHg).
Tiêu hóa: mất hoặc giảm trương lực của thực quản, dạ dày, ruột, túi mật. Bệnh nhân nuốt khó, đầy bụng sau khi ăn; tiêu chảy thường xảy ra về đêm, từng đợt không kèm theo đau bụng, xen kẽ với táo bón.
Hệ niệu sinh dục: biến chứng thần kinh bàng quang làm giảm co bóp và liệt bàng quang, bất lực ở nam giới.
Bất thường tiết mồ hôi: giảm tiết mồ hôi ở nửa phần thân dưới và tăng tiết phần thân trên, tay và mặt, nhất là khi ngủ tối và sau khi ăn các chất gia vị.
Rối loạn vận mạch: phù ngoại biên ở mu bàn chân.
Teo cơ, giảm trương lực cơ .
4.1.4. Biến chứng nhiễm trùng
Cơ địa tiểu đường rất dễ bị nhiễm trùng bởi vì khả năng thực bào giảm do thiếu insulin dẫn tới giảm sức đề kháng của cơ thể.