5.2. Phương pháp điều trị
5.2.1. Ăn uống và sinh hoạt
* Hạn chế Na dưới 5g NaCl mỗi ngày.
* Hạn chế mỡ, các chất béo động vật.
* Không rượu, thuốc lá, chè đặc.
* Tránh lao động trí óc căng thẳng, lo lắng quá độ, nên tập thể dục nhẹ, đi bộ thư giãn, bơi lội.
- Điều trị không dùng thuốc
+ Giảm cân nặng
+ Hoạt động thể lực
+ Điều chỉnh các yếu tố nguy cơ
Có thể bạn quan tâm!
-
 Bệnh học cơ sở - Trường Cao đẳng Y tế Ninh Bình - 2
Bệnh học cơ sở - Trường Cao đẳng Y tế Ninh Bình - 2 -
 Ảnh Viêm Thuỷ Trên Hình 4.2. Ảnh Viêm Thuỳ Dưới
Ảnh Viêm Thuỷ Trên Hình 4.2. Ảnh Viêm Thuỳ Dưới -
 Trình Bày Được Các Nguyên Nhân Chính Của Suy Tim.
Trình Bày Được Các Nguyên Nhân Chính Của Suy Tim. -
 Triệu Chứng Cận Lâm Sàng: Rất Cần Thiết Để Chẩn Đoán Sớm Và Phát Hiện Mức Độ Nặng Của Bệnh.
Triệu Chứng Cận Lâm Sàng: Rất Cần Thiết Để Chẩn Đoán Sớm Và Phát Hiện Mức Độ Nặng Của Bệnh. -
 Trình Bày Được Nguyên Nhân, Triệu Chứng, Biến Chứng Của Bệnh Loét Dạ Dày, Hành Tá Tràng
Trình Bày Được Nguyên Nhân, Triệu Chứng, Biến Chứng Của Bệnh Loét Dạ Dày, Hành Tá Tràng -
 Trình Bày Được Nguyên Nhân Triệu Chứng Của Suy Thận Mạn
Trình Bày Được Nguyên Nhân Triệu Chứng Của Suy Thận Mạn
Xem toàn bộ 422 trang tài liệu này.
5.2.2. Thuốc
Cần nắm vững cơ chế tác dụng, tác dụng phối hợp các loại thuốc điều trị tăng huyết áp và các tác dụng phụ khi sử dụng trước mắt và lâu dài. Cần dò liều của bệnh nhân trong quá trình điều trị

Có 6 nhóm thuốc chính (tham khảo liều lượng):
* Thuốc lợi tiểu: 3 nhóm
- Hypothiazide viên 25mg x 2 viên/ngày.
- Furosemide (lasix) viên 20mg x 1-2 viên/24h.
- Aldosterone như: Aldactone, Spirolactone viên 25 - 50mg x 4 lần/24h.
* Thuốc chẹn giao cảm
Propranolon (Inderal) viên 40mg x 1 - 6viên/ngày.
* Các thuốc ức chế men chuyển:
+ Catopril: Viên 25 - 50mg liều 50 mg/ngày.
+ Enalapril (Renitec) viên 5 - 20mg liều 20mg/ngày.
* Thuốc ức chế canxi.
+ Nipedipine (Adalat) viên 10mg liều 1-2 viên/ngày.Hoặc
+ Diltiazem (Tildiem) 300mg LP x 1 viên/ngày.
* Thuốc giãn mạch:
- Minipres:
Viên 1mg x 1-2 viên/ngày tăng dần 10viên/ngày nếu cần.
- Dihydralazine viên 25mg x 1-4viên/ngày.
* Thuốc tác dụng lên thần kinh trung ương:
Có nhiều loại nhưng hiện nay ít dùng vì có nhiều tác dụng phụ.
- Anpha Methyldofa (Aldomet)
Viên 250 mg (500mg) liều 500 - 1500 mg/24h.
VI - DỰ PHÒNG
1. Tổ chức khám bệnh thường xuyên, có chu kỳ, có đo huyết áp, quan trọng nhất là phát hiện bệnh ở giai đoạn đầu.
2. Bố trí giờ giấc, chế độ nghỉ ngơi hợp lý, xen kẽ.
3. Hạn chế muối, tránh các chất kích thích (thuốc lá, cà phê, rượu, chè…..) 4.Trong sinh hoạt tránh mọi căng thẳng, xúc cảm mạnh.
5. Những người lao động trí óc cần kết hợp với công việc chân tay nhẹ nhàng tập thể dục.
LƯỢNG GIÁ
1. Anh (chị) hãy cho biết:
1.1. Số huyết áp bình thường ở người Việt Nam.
1.2. Khi nào gọi là tăng huyết áp?
1.3. Khi nào gọi là tăng huyết áp giới hạn?
2. Những nguyên nhân thường gặp của tăng huyết áp?
3. Anh (chị) hãy kể những biến chứng thường gặp của tăng huyết áp.
4. Một bệnh nhân nam giới 60 tuổi, được chẩn đoán là tăng huyết áp do xơ mỡ động mạch đã được nằm điều trị tại bệnh viện, nay gửi về tiếp tục điều trị tại y tế cơ sở, anh (chị) cho biết anh (chị) quản lý theo dõi bệnh nhân này như thế nào?
Bài 9
1. Định nghĩa:
NHỒI MÁU CƠ TIM
MỤC TIÊU:
1. Trình bày được định nghĩa, nguyên nhân và yếu tố nguy cơ của nhồi máu
cơ tim.
2. Trình bày được triệu chứng lâm sàng và cận lâm sàng của nhồi máu cơ
tim
3. Trình bày được hướng xử trí nhồi máu cơ tim.
NỘI DUNG
1. Đại cương
- Định nghĩa: Nhồi máu cơ tim (NMCT) là hoại tử một phần của cơ tim do thiếu máu cục bộ, xảy ra sau khi tắc nghẽn kéo dài dòng máu mạch vành nuôi dưỡng vùng đó.
- Tuổi thường gặp NMCT nam giới trên 40 tuổi, chủ yếu 50-60 tuổi, nam nhiều gấp 4 lần nữ.
- Hàng năm, trên thế giới có 2,5 triệu người chết do bệnh NMCT, trong đó 25 % chết trong giai đoạn cấp tính của bệnh. Trong vòng năm sau đó chết thêm 5 % - 10 % nữa.
- Tại Việt Nam, dự báo đến năm 2017, sẽ có trên 20% dân số mắc bệnh, tức là cứ 5 người sẽ có một người bị tim mạch, trong đó số bệnh nhân NMCT ngày càng có xu hướng gia tăng nhanh chóng. Nguyên nhân chính là do những thói quen không tốt cho sức khỏe như lười vận động, chế độ dinh dưỡng bất hợp lý gây tăng cân, béo phì, thói quen hút thuốc và nhả khói thuốc tùy tiện nơi công cộng; căng thẳng do nếp sống công nghiệp…
2. Nguyên nhân và yếu tố nguy cơ
2.1. Nguyên nhân
- Nguyên nhân chính gây ra nhồi máu cơ tim là do xơ vữa động mạch vành
- Cục máu đông từ nơi khác đến
- Do dùng các chất gây nghiện (cocain gây co thắt và tắc động mạch vành)
- Co thắt mạch vành đáng kể cũng có thể làm ngừng trệ dòng máu dẫn đến nuôi
cơ tim
2.2. Các yếu tố nguy cơ
- Béo phì (BMI>25)
- Rối loạn lipid máu
- Hút thuốc lá
- Tăng huyết áp
- Đái tháo đường,
- Gia đình có người mắc bệnh tim mạch sớm trước tuổi 60.
Có vài trường hợp nhồi máu cơ tim xảy ra ở người trẻ hoặc người không hề có bất kỳ yếu tố nguy cơ nào.
3. Triệu chứng lâm sàng
Triệu chứng điển hình và thường gặp nhất của nhồi máu cơ tim là:
- Đau ngực: Với cảm giác đau như bị đè ép, bóp chặt ở giữa ngực, diễn ra trong khoảng 5-15 phút (khác về thời gian và độ đau với cơn đau ngực thông thường), thường không quá 1 giờ.
- Cơn đau có thể lan lên vai, cổ, hàm hoặc lan dọc theo cánh tay, đặc biệt là tay
trái.
- Các triệu chứng phụ như: Vã mồ hôi, buồn nôn, chóng mặt, bất tỉnh, mệt
nhọc, khó thở, tái nhợt, tim đập mạnh.
- Khám tim: Nghe T1 yếu ở mỏm, đôi khi nghe thấy tiếng ngựa phi đầu tâm trương hoặc đầu tâm thu
Nhiều trường hợp nhồi máu cơ tim lại có biểu hiện không rõ ràng như tiêu chảy, đau bụng hoặc không hề có triệu chứng (nhồi máu cơ tim thầm lặng, thấy nhiều ở các bệnh nhân đái tháo đường) hoặc diễn biến hết sức đột ngột, biểu hiện bằng biến chứng hôn mê, rối loạn nhịp tim, ngừng tim hay chết bất ngờ …
4. Cận lâm sàng
4.1. Điện tâm đồ (ECG): Nhồi máu cơ tim cấp có thể dựa vào những biến đổi của phức bộ QRS (sóng Q bệnh lí). Biến đổi của đoạn ST: ST chênh có hình vòm gọi là sóng Pardee
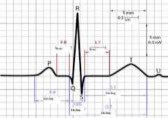
Hình 9.1. Hình ảnh điện tim bình thường

Hình 9.2. Hình ảnh nhồi máu cơ tim
4.2. Men tim huyết thanh:
- CPK (Creatinin Phosphat Kinase) đặc hiệu của cơ tim
+ Động học: tăng 4- 6 giờ sau khi nhồi máu.
+ Bình thường: 25- 220 U/L.
- CK-MB: Là isoenzym của CK, CK-MB có tính đặc hiệu cho tổn thương tại tim hơn CK và được xem là một trong những chỉ điểm của hoại tử cơ tim, được sử dụng trong chẩn đoán NMCT .
+ Bình thường: CK- MB ≤ 24 U/L
+ Động học: khởi tăng 3- 12h, đỉnh 24h, về bình thường 48- 72h.
- LDH (Lactacdehydrogennase)
+ Động học: tăng 24- 48 giờ sau khi nhồi máu.
+ Bình thường: 230- 460 U/L
- Men Transamin (SGOT, SGPT) tăng 12h đến 48h sau nhồi máu. Tuy nhiên men này tăng cả trong bệnh lý cơ và gan do đó ít có giá trị chẩn đoán NMCT.
- Troponin: Troponin I, T: có độ nhạy- độ đặc hiệu cao
+ Troponin I, T được coi như là một chỉ báo đáng tin cậy của các tổn thương cơ tim hơn so với mức độ CK, CK -MB tăng cao.
+ Bình thường: 0,5- 2 ng/mL (< 0,1- 0,2 ng/ml) >2: chẩn đoán chắc chắn.
+ Động học: khởi tăng 3- 12h, đỉnh 24- 48h, về bình thường 5- 14 ngày.
- H - FABP (Heart type Fatty Acid Binding Protein): Xét nghiệm mới
+ Ở thời điểm 0- 3 và 3- 6 giờ đầu sau khi đau ngực, men CK- MB và Troponin T, I có độ nhạy thấp, trong khi đó đã cho thấy men H- FABP có độ nhạy vượt trội đặc biệt trong giai đoạn sớm 0- 3 giờ và 3-6 giờ
+ Sự gia tăng H - FABP trong những giờ đầu sau khi có biểu hiện đau ngực là một dự báo quan trọng về khả năng gia tăng tỉ lệ tử vong hoặc NMCT tái phát trong vòng 01 năm
+ Bình thường: Âm tính. Khi H - FABP tăng trên 6,48 pg/l sẽ tăng nguy cơ bất lợi cho người bệnh
5. Biến chứng
- Shock tim, vỡ tim, suy tim
- Hở van 2 lá
- Viêm màng ngoài tim
- Hội chứng Dressler (còn gọi là hội chứng sau nhồi máu cơ tim): đau ngực khi hít vào, sốt tái đi tái lại, bạch cầu tăng, đau khớp, có tiếng cọ màng ngoài tim, tràn dịch màng phổi là do phản ứng miễn dịch.
- Huyết khối tắc mạch
- Đau loạn dưỡng phản xạ chi trên
- Phồng thành tim
6. Xử trí
6.1. Đối với nhồi máu cơ tim chưa có biến chứng
* Giai đoạn trước khi vào bệnh viện:
- An thần Diazepam 10mg uống
- Thuốc giãn mạch vành papaverin
- Chuyển bệnh nhân đến bệnh viện
* Giai đoạn ở bệnh viện:
- Hộ lý: Nằm yên tại giường, ăn nhẹ thức ăn dễ tiêu, tránh các chất kích thích.
- Thuốc an thần và chống đau
+ Thở oxy
+ Nitroglyxerin 0,5mg đặt dưới lưỡi
+ Nếu không hết đau cho propranolol 20mg (uống) x 2- 4 lần/ngày.
+ Thuốc ức chế canxi: Nifedipin 10- 20mg x 3- 4 lần trong ngày.
+ Aminophylin 250- 500mg (tiêm TM chậm).
- Thuốc chống đông: Heparin, aspirin, Clopidogrel (Flavix)
6.2. Điều trị các biến chứng
6.3. Điều trị ngoại khoa: Đặt stent, bắc cầu nối chủ vành...
7. Dự phòng
Tuyên truyền giáo dục cho nhân dân và cộng đồng
- Bỏ thuốc lá
- Có chế độ theo dõi chặt chẽ huyết áp
- Giảm mỡ máu
- Điều trị tích cực đái tháo đường
- Tăng cường luyện tập và hoạt động thể lực nhiều hơn
LƯỢNG GIÁ
Khoanh tròn vào ý đúng nhất trong các câu sau:
1. Yếu tố nguy cơ nào sau đây ít gây nhồi máu cơ tim
A. Hút thuốc lá
B. Rối loạn mỡ máu
C. Uống rượu
D. Đái tháo đường
2. Triệu chứng lâm sàng có giá trị chẩn đoán nhồi máu cơ tim là
A. Khó thở
B. Vã mồi hôi
C. Đau ngực kéo dài 5- 10 phút
D. Hồi hộp đánh trống ngực, buồn nôn
3. Triệu chứng cận lâm sàng có giá trị chẩn đoán sớm nhồi máu cơ tim đang áp dụng hiện nay là:
A. Men CK-MB tăng
B. Điện tâm đồ có hình ảnh NMCT
C. XN men Troponin T tăng
D. XN men H - FABP tăbg
Bài 10
ĐÁI THÁO ĐƯỜNG
MỤC TIÊU
1. Trình bày được nguyên nhân và yếu tố nguy cơ của đái tháo đường
2. Mô tả được các triệu chứng và tiêu chuẩn chẩn đoán đái tháo đường
2. Trình bày được cách điều trị và phòng bệnh đái tháo đường
NỘI DUNG
I. ĐẠI CƯƠNG
1. Định nghĩa
Đái tháo đường là nhóm của các bệnh chuyển hoá, có đặc điểm tăng đường huyết do thiếu hụt về tiết insulin, về tác động của insulin hoặc cả hai. Tăng đường huyết kéo dài kéo theo những tổn thương, rối loạn chức năng các cơ quan trong cơ thể, đặc biệt là mắt, thận, thần kinh, tim và mạch máu.
2. Nguyên nhân
Điều chỉnh đường huyết là vai trò của các tuyến nội tiết: Tuỵ, tuyến yên, tuyến thượng thận, tuyến giáp. Trong một số bệnh, các tuyến này vẫn không đảm đương được sự cân bằng và sẽ gây bệnh.
Có hai loại nguyên nhân của đái tháo đường: Nguyên nhân ngoài tuỵ và do tuỵ.
2.1. Nguyên nhân ngoài tụy
- Cường tuyến yên
- Cường vỏ thượng thận
- Cường tuyến giáp
2.2. Nguyên nhân tụy: Sỏi tuỵ, viêm tụy, ung thư tụy
Nguyên nhân thuận lợi gây bệnh là: Yếu tố gia đình, người béo, nhiều tuổi, ít hoạt động về thể lực, hoặc hay sử dụng các thuốc lợi tiểu đào thải muối (Hypothiazit, Novurit).
3. Các yếu tố nguy cơ
- Béo phì (BMI > 25)
- Tăng huyết áp
- Rối loạn mỡ máu
- Tiền sử đẻ con trên 4 kg
- Tiền sử bị đái tháo đường thai nghén
- Gia đình có người bị đái tháo đường (Bố, mẹ, anh, chị em ruột)
- Tiền sử rối loạn dung nạp Glucose
- Chủng tộc da đỏ, da đen
- Người trên 45 tuổi
4. Phân loại đái tháo đường
Theo ADA (American Diabete Association)(Hội đái tháo đường Mỹ) thì bệnh đái tháo đường được chia thành 4 nhóm chủ yếu sau:
- Đái tháo đường typ 1: do tổn thương hoặc suy giảm chức năng tế bào
nguyên phát, đưa đến thiếu insulin hoàn toàn.
+ Xảy ra ở người trẻ, phần lớn từ 10 - 20 tuổi.
+ Tỷ lệ mới mắc cao ở các gia đình có ngưòi bị đái đường typ 1, có xu hướng hôn mê toan huyết.
- Đái tháo đường typ 2:
+ Thường xảy ra ở người trên 35 tuổi.
+ Đường huyết thường tăng cao nhiều năm trước khi được chẩn đoán.
+ Thường ở người có triệu chứng nhẹ, phát hiện tình cờ.
+ Đa số bệnh nhân thuộc loại béo
- Đái tháo đường thai nghén:
+ Đái đường thai nghén thường gặp ở phụ nữ có thai có đường huyết tăng hoặc giảm dung nạp glucose, gặp khi có thai lần đầu và thường mất đi sau đẻ.
+ Đái tháo đường ở người mang thai thường khởi phát từ tuần lễ thứ 24 của thai kỳ, đôi khi xuất hiện sớm hơn.
+ Một số phụ nữ được xếp vào nhóm có nguy cơ cao là: Béo phì, tiền sử gia đình có người mắc bệnh đái tháo đường, tiền sử sinh con trên 4 kg, tiền sử bị sẩy thai hoặc thai chết lưu không tìm được nguyên nhân, ở phụ nữ trên 30 tuổi.
Để phát hiện sớm, tất cả phụ nữ có thai nên được kiểm tra đường huyết để phát hiện đái tháo đường vào tuần lễ thứ 24 và thứ 28 của thời kỳ mang thai.
- Rối loạn dung nạp glucose.
Rối loạn dung nạp glucose chỉ được phép kết luận sau khi đã tiến hành nghiệm pháp tăng đường huyết bằng đường uống.
II. TRIỆU CHỨNG LÂM SÀNG
1. Cơ năng, toàn thân
Lúc đầu rất khó chẩn đoán, không có biểu hiện rõ. Sau bệnh tiến triển dần, với các triệu chứng:
1.1. Đối với tiểu đường typ 1
- Người bệnh thường trẻ, bệnh cảnh thường bị nhiễm toan Ceton.
- Uống nhiều, đái nhiều, người bệnh mất nước, rất khát và thích nước ngọt.
- Gầy nhiều do giảm đồng hoá và tăng dị hoá Protid, Lipid, làm teo các cơ, các tổ chức mỡ dưới da.
- Sút cân có thể 5-10 kg trong vài tháng.
- Ăn nhiều, người bệnh luôn có cảm giác đói, do vậy ăn rất nhiều.
- Mệt mỏi nhiều, hay bị nhiễm trùng; đặc biệt là nhiễm trùng da, sinh dục, tiết
niệu.
1.2. Triệu chứng của tiểu đường typ 2
Thường gặp ở người bệnh lớn tuổi.
Phần lớn người bệnh có béo phì, biểu hiện của bệnh kín đáo, thường diễn biến tiềm tàng trong thời gian dài (có yếu tố gia đình).
Biến chứng thường gặp là tăng áp lực thẩm thấu máu.
2. Triệu chứng thực thể: Thường thể hiện bằng cỏc biến chứng của đỏi thỏo đường:
2.1. Biến chứng cấp tính
- Hôn mê do nhiễm toan ceton
- Hôn mê do tăng áp lực thẩm thấu
- Nhiễm toan acid lactic
- Hạ đường huyết
2.2. Biến chứng mạn tính
* Biến chứng vi mạch:
- Biến chứng mắt: Bệnh võng mạc, đục thuỷ tinh thể
- Bệnh thận do đái tháo đường