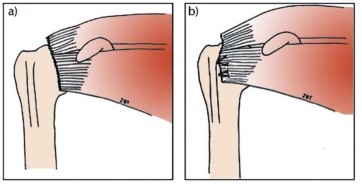
Hình 4.5. Minh hoạ vị trí đặt hai neo khâu trong trường hợp đứt hoàn toàn gân dưới vai (hình a), neo đầu tiên nằm trên phần lồi cong của bờ trước của rãnh gian củ, neo phía dưới thuộc bờ ngoài củ bé (hình b)
* Nguồn: Ảnh vẽ nghiên cứu của đề tài
Tác giả Richards cũng cho rằng hiểu rõ về đặc điểm về hình dạng diện bám gân dưới vai với phần phía trên rộng hơn sẽ khiến cho việc kiểm tra diện bám gân kỹ lưỡng hơn tại thời điểm nội soi khâu gân cho dù là rách bán phần hay toàn bộ123. Với những hiểu biết về đặc điểm hình dạng của diện bám gân này giúp cho phẫu thuật viên có khả năng nhận định rõ hơn trong việc xác định mức độ rách là bán phần hay hoàn toàn do đó quá trình phẫu thuật khôi phục lại giải phẫu bình thường của diện bám sẽ dễ dàng hơn.
4.3. ĐẶC ĐIỂM NHÓM BỆNH NHÂN NGHIÊN CỨU
4.3.1. Đặc điểm chung của đối tượng nghiên cứu
Trong nghiên cứu của chúng tôi độ tuổi từ 55 – 65 tuổi chiếm tỷ lệ cao nhất 45,4%. Nếu tính chia theo độ tuổi trung niên (45-65 tuổi) thì nhóm BN trong độ tuổi trung niên chiếm tỷ lệ cao nhất 61,8% trong nghiên cứu của chúng tôi. Điều này cho thấy bệnh gặp chủ yếu ở đối tượng trung niên, những nghiên cứu của một số các tác giả trong nước cũng cho thấy kết quả tương tự 103,125,126. Tuổi trung bình của các BN RCX trong nghiên cứu của chúng tôi là 59,65±8,76(36-76 tuổi). Theo Lambert A.T và cs (cs) tuổi trung bình BN RCX cần can thiệp ngoại khoa là 56 tuổi127. Để giải thích cho độ tuổi hay gặp trong bệnh lý RCX thì các tác giả đều nhất trí cho rằng nguyên nhân của RCX chủ yếu là do tình trạng thoái hóa gân, sử dụng vai nhiều trong các hoạt động lao động dẫn tới thiếu máu nuôi và sự cọ xát trong khoang MCV. Với nhóm
Có thể bạn quan tâm!
-
 Biểu Đồ Biểu Thị Mối Liên Quan Giữa Kích Thước Rách Và Số Vi Tổn Thương Sử Dụng
Biểu Đồ Biểu Thị Mối Liên Quan Giữa Kích Thước Rách Và Số Vi Tổn Thương Sử Dụng -
 So Sánh Kết Quả Ucla Giữa Nguyên Nhân Chấn Thương Và Không Do Chấn Thương
So Sánh Kết Quả Ucla Giữa Nguyên Nhân Chấn Thương Và Không Do Chấn Thương -
 Hình Ảnh Minh Hoạ Vị Trí Dự Kiến Đặt Neo Tiếp Theo (Điểm Màu Tròn Xanh) Dựa Theo Hướng Gân Và Điểm Hội Tụ Chóp Xoay (Điểm Màu Đỏ)
Hình Ảnh Minh Hoạ Vị Trí Dự Kiến Đặt Neo Tiếp Theo (Điểm Màu Tròn Xanh) Dựa Theo Hướng Gân Và Điểm Hội Tụ Chóp Xoay (Điểm Màu Đỏ) -
 Ảnh Minh Hoạ Rách Chữ L, Chữ U Và Hình Ảnh Khâu Khép Rìa Gân Rách Bằng Chỉ Vicryl
Ảnh Minh Hoạ Rách Chữ L, Chữ U Và Hình Ảnh Khâu Khép Rìa Gân Rách Bằng Chỉ Vicryl -
 Kết Quả Chất Lượng Cuộc Sống Và Chức Năng Khớp Vai Sau Mổ
Kết Quả Chất Lượng Cuộc Sống Và Chức Năng Khớp Vai Sau Mổ -
 Giải Phẫu Diện Bám Cx Ứng Dụng Trong Phẫu Thuật:
Giải Phẫu Diện Bám Cx Ứng Dụng Trong Phẫu Thuật:
Xem toàn bộ 221 trang tài liệu này.
tuổi trung niên đến cao tuổi trong nghiên cứu này (nhóm BN từ 45 tuổi trở) lên chiếm 92,7%, đây là nhóm dễ bị tổn thương gân vùng CX nhất do cơ chế thoái hóa thiếu máu nuôi, do các chấn thương cấp tính hoặc các vi chấn thương lặp đi lặp lại nhiều lần.
Đa số tổn thương gặp trên vai Phải 76,4% đây là vai thuận của BN được sử dụng chủ yếu, bởi vậy tổn thương trước mổ gây hạn chế nhiều hoạt động của BN trong lao động và sinh hoạt đời sống hàng ngày, do vậy điểm ASES trung bình trước mổ của các BN đều thấp. Một số tác giả đã báo cáo các kết quả tương tự về sự khác biệt giữa hai tay tuy nhiên chưa chỉ ra sự khác biệt có ý nghĩa hoặc các yếu tố liên quan103,125,126. Điều này có thể được giải thích do lượng người thuận tay phải nhiều hơn và những sinh hoạt thể thao, lao động xã hội được sử dụng tay thuận là chính vậy nên đây là vai dễ bị tổn thương nhất.
Về đặc điểm giới của BN nghiên cứu ta thấy, tỷ lệ bị bệnh của nam (52,7%) lớn hơn nữ (47,3%). Tỷ lệ này khác với kết quả nữ chiếm tỷ lệ 57,64 % nhiều hơn nam trong nghiên cứu của Tăng Hà Nam Anh về kết quả điều trị RCX bằng khâu qua nội soi103. Và tương đồng với tỷ lệ nam chiếm tỷ lệ nhiều hơn (71 nam và 43 nữ) trong nghiên cứu của tác giả Phan Đình Mừng 104.
Điểm lại các tài liệu y văn, chúng tôi không thấy có yếu tố nào thuộc về đặc điểm của BN là yếu tố dễ gây tổn thương khớp vai hơn giữa hai giới nam và nữ nếu không có chấn thương. Trong bệnh sử có 34 BN bị chấn thương vai trong đó có 23 BN là nam giới, như vậy nếu không tính 34 BN bị đau vai sau chấn thương thì số lượng BN bị bệnh ở nữ cao hơn nam kết quả này cũng tương đồng với nghiên cứu của Đặng Thị Bích Nguyệt126 trong nhóm không chấn thương là những BN đến khám do đau vai tự nhiên thường do thoái hóa.
4.3.2. Đặc điểm của tổn thương
4.3.2.1. Tổn thương phối hợp và các xử trí
Tổn thương gân nhị đầu
Tổn thương gân nhị đầu đã được nhắc đến trong các nghiên cứu về RCX vì nhiều tác giả, cho rằng tổn thương đầu dài gân nhị đầu trong RCX cũng
góp phần gây đau đớn cho BN trong bệnh cảnh chung RCX128. Các hình thái tổn thương đầu dài gân nhị đầu bao gồm viêm, rách bán phần (<30% hoặc
>30%), rách hoàn toàn và tổn thương vị trí bám của đầu dài gân nhị đầu vào sụn viền ổ chảo (tổn thương SLAP). Trong nghiên cứu của chúng tôi có 31 trường hợp (56,4%) có tổn thương gân nhị đầu, nổi bất nhất là tình trạng viêm của gân nhị đầu. Có 28 trường hợp chỉ viêm gân nhị đầu đơn thuần hoặc kèm theo có tổn thương gân nhị đầu < 30% hoặc tổn thương SLAP typ 1 chúng tôi lựa chọn bảo tồn gân, 1 trường hợp có tổn thương SLAP typ 4 kèm theo có đứt gân nhị đầu chúng tôi chỉ tiến hành cắt lọc tại vị trí bám của gân nhị đầu, không khâu tổn thương. Với những trường hợp (2 BN) tổn thương >30% gân hoặc có kèm theo tổn thương SLAP từ typ 2 trở lên chúng tôi lựa chọn phương pháp cắt gân nhị đầu.
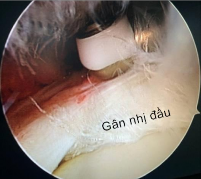
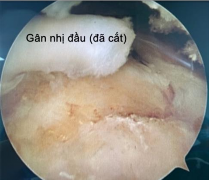
Hình 4.6. Ảnh minh hoạ tổn thương gân nhị đầu >30% gân và hình ảnh sau cắt gân
* Nguồn: ảnh chụp trong mổ của BN Nguyễn Thị Ng, mã số bệnh án 19037950
Việc cân nhắc lựa chọn có chôn lại điểm bám gân nhị đầu hay không chúng tôi dựa vào chất lượng chỏm xương và tuổi của BN, nếu chất lượng xương kém thì chúng tôi chỉ cắt gân đơn thuần không làm thủ thuật chôn lại gân để tránh nguy cơ vỡ chỏm xương cánh tay hoặc bung mảng xương. Nghiên cứu của nhiều tác giả cũng khuyến cáo với những tổn thương đầu dài gân nhị đầu như rách trên 30%, bán trật hoặc trật gân nhị đầu, tổn thương SLAP typ 2 thì nên được can thiệp bằng phẫu thuật128. Về tuổi đối với chỉ
định can thiệp gân nhị đầu một số tác giả cũng cho thấy với những BN từ 55- 60 tuổi thì thường được lựa chọn chỉ định cắt gân nhị đầu đơn thuần, còn với những BN trẻ hơn 50 tuổi thì lựa chọn chôn lại điểm bám gân nhị đầu129-131.
Tác giả Koh và cs trong nghiên cứu so sánh chức năng khớp vai sau mổ giữa 43 BN làm chôn lại điểm bám gân nhị đầu và nhóm gồm 41 chỉ làm cắt gân nhị đầu đơn thuần cho thấy không có có sự khác biệt về kết quả giữa 2 nhóm128. Tác giả PM Ahrens trong nghiên cứu của mình cũng cho kết quả tương đồng, 78% BN hài lòng với kết quả phẫu thuật, không có sự khác biệt có ý nghĩa thống kê giữa hai nhóm cắt bỏ đầu dài gân nhị đầu hay cố định đầu dài gân nhị đầu vào chỏm xương cánh tay130.
Tổn thương trong khoang dưới MCV và cách xử trí
Tác giả Neer là người ủng hộ cho giả thuyết các yếu tố nguyên nhân bên ngoài dẫn đến bệnh lý CX, trong đó khi thực hiện động tác nâng cánh tay về phía trước thì phần trước của gân CX sẽ cọ sát với vòm cùng quạ và điều này dẫn đến chèn ép gân CX, viêm gân và rách gân132. Giả thuyết này của Neer càng được củng cố khi tác giả Bigliani và CS cho rằng sự “cong xuống” của MCV trong mặt phẳng đứng dọc có thể gây sự va chạm với phần phía trước của gân CX, một vài tác giả xác nhận điều này và tìm thấy mối liên quan mật thiết giữa MCV có hình dạng MCV với rách gân CX48. Trong nghiên cứu của chúng tôi tình trạng chồi xương dưới MCV, trầy xước dây chằng cùng quạ cùng xuất hiện với tỷ lệ cao điều này gián tiếp cho thấy sự thu hẹp KC trong khoang dưới MCV dẫn đến hiện tượng cọ xát của gân CX với mặt dưới MCV đặc biệt tại vị trí bám của dây chằng cùng quạ, gây trầy xước vùng điểm bám dây chằng cùng quạ, viêm túi hoạt dịch khoang dưới MCV đây là nguyên nhân bên ngoài gây RCX. Điều này cho thấy khi tiến hành can thiệp phẫu thuật ngoài yếu tố khâu lại gân CX đúng vị trí và đủ vững về mặt cơ học thì
quá trình tạo hình khoang dưới MCV (làm rộng khoang) là một yếu tố then chốt để loại trừ nguyên nhân bên ngoài của bệnh, tránh sự tái phát của bệnh. Trong quá trình mổ tất cả các BN đều được tiến hành kiểm tra trực tiếp xem có sự cọ sát của gân CX với mặt dưới MCV trong quá trình phẫu thuật để quyết định có mài tạo hình khoang dưới MCV và đánh giá mức độ đủ rộng của việc tạo hình này. Tất cả các trường hợp đều được mài tạo hình khoang dưới MCV điều này cho thấy nguyên nhân chấn thương có thể là một yếu tố thuận lợi dễ
dẫn đến rách hoàn toàn của gân CX trên những BN đã có sự hẹp khoang dưới MCV từ trước. Mặt khác khoang dưới MCV được làm rộng cũng là một yếu tố thuận lợi cho các thao tác trong quá trình khâu gân tránh được hiện tượng cọ sát thứ phát do tình trạng viêm phù nề gân cơ CX sau mổ với mặt dưới MCV. Một số các tác giả đã tiến hành nghiên cứu ngẫu nhiên có đối chứng nhằm so sánh việc khâu CX có hay không có tạo hình mỏm cùng kết quả cho thấy việc khâu CX có hay không có tạo hình mỏm cùng vẫn đem lại kết quả chức năng khớp vai như nhau giữa hai nhóm133-135. Tuy nhiên tác giả MacDonald và cs cũng nhận thấy nhóm chỉ tiến hành khâu CX không có tạo hình mỏm cùng có tỉ lệ mổ lại cao hơn với thời gian theo dõi sau mổ 24 tháng134.
Có 1 trường hợp có tổn thương trầy xước phần trên của gân dưới vai, test trực tiếp trong quá trình mổ có sự cọ xát (chèn ép) của mặt sau mỏm quạ với phần trên của gân dưới vai này bởi vậy chúng tôi đã mài tạo hình mặt sau mỏm quạ nhằm làm rộng khoang dưới mỏm quạ tránh tổn thương thêm của gân dưới vai. Khái niệm hẹp khoang dưới mỏm quạ ít phổ biến hơn hẹp khoang dưới MCV, khái niệm này được miêu tả từ những năm 1937, dấu hiệu này xảy ra khi sự cọ sát của củ bé xương cánh tay với mỏm quạ, đây được coi là một nguyên nhân gây viêm gân và đau136. Tác giả R.D.Karnaugh và cs cũng báo
cáo 4 trường hợp hẹp khoang dưới mỏm quạ được can thiệp bằng phẫu thuật nội soi cho kết quả sau mổ BN cải thiện nhiều về đau và tầm vận động 137.
4.3.2.2. Tổn thương gân chóp xoay và cách xử trí
Xác định thương tổn gân
Trong quá trình phẫu tích các gân CX trên xác và quá trình mổ nội soi khâu gân CX rách thì chúng tôi nhận thấy các gân CX đan xen với nhau tại gần vị trí diện bám tận, rất khó để phân biệt được chính xác đâu là gân của từng cơ CX. Để có được chẩn đoán một cách tương đối vị trí gân rách trong quá trình mổ chúng tôi dựa vào các mốc gai vai, mỏm quạ, rãnh gian củ đối chiếu về điểm hội tụ của gân CX. Gai vai là nơi phân định vị trí nguyên uỷ của gân trên gai và dưới gai, mỏm quạ là một mốc cố định nằm ở khoảng gian CX phân cách gân trên gai và dưới vai.
Theo tác giả Codman (1931) thoái hoá của gân CX thường bắt đầu ở các sợi phía trước của gân trên gai, nó là một tổn thương dạng bóc tách của gân nằm phía sau ròng rọc của gân nhị đầu khoảng 7mm hoặc trong gân tại vị trí tiếp giáp41. Quan điểm này vẫn còn nguyên giá trị cho đến ngày nay đa số các tác giả cho rằng gân CX rách do thoái hoá thường bắt đầu gần vị trí của rãnh gian củ và phía trước của gân cơ trên gai138,139. Tác giả N.A.Mall và CS trong nghiên cứu tổng hợp đánh giá lại tất cả các bài báo cáo về RCX do chấn thương cũng nhận thấy tỷ lệ bị rách gân trên gai do chấn thương cũng gặp nhiều nhất chiếm 84% trong tổng số các trường hợp rách140. Điều này cũng cho thấy nhận định gân trên gai là gân dễ bị tổn thương nhất trong số các gân cơ CX. Về đặc điểm của rách gân trên gai tác giả S.Namdari và cs trong nghiên cứu về đặc điểm của những trường hợp rách nhỏ đến rách vừa cho thấy những trường hợp có kèm theo rách phần trước của gân trên gai thường liên quan đến kích thước rách lớn hơn và thoái hoá gân nhiều hơn141. Trong nghiên cứu của chúng tôi cũng nhận thấy tỷ lệ rách của gân trên gai cao tương tự (có 52 BN có rách gân trên gai chiếm tỷ lệ 94,6%), gân tròn bé bị tổn thương ít nhất chỉ có 1 trường hợp chiếm tỷ lệ 1,9%, thương tổn gân tròn bé xuất hiện trong trường hợp rách rất rộng CX.
Cách xử trí thương tổn gân và kỹ thuật khâu
Lựa chọn chỉ định can thiệp phẫu thuật với những BN rách bán phần gân CX thường được chỉ định với những BN điều trị bảo tồn thất bại và ở những BN trẻ hơn bị chấn thương vai. Mặc dù còn tồn tại một số lựa chọn trong quá trình phẫu thuật (như là cắt lọc, tạo hình khoang dưới MCV và khâu phục hồi) tuy nhiên quyết định quan trọng nhất khi lựa chọn phương thức can thiệp nào là lợi ích đem lại sau này cho BN từ cắt lọc, tạo hình khoang dưới MCV hoặc phẫu thuật khâu CX khi được chỉ định142. Với những BN rách bán phần bề
dày >50% độ dày gân dựa trên CHT trước mổ, chúng tôi lựa chọn chỉ định khâu lại gân CX.
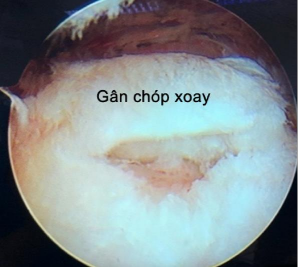
Hình 4.7. Ảnh minh hoạ rách bán phần> 50% bề dày
* Nguồn: ảnh chụp trong mổ của BN Trần Hải L, mã số bệnh án 1912260955
Tác giả Weber trong nghiên cứu so sánh của mình giữa hai nhóm BN có rách bán phần gân CX >50% cũng đưa ra những khuyến cáo về lựa chọn chỉ định can thiệp143. Tác giả chia ra một nhóm 32 BN được mổ cắt lọc và mài tạo hình MCV với một nhóm gồm 33 BN được khâu lại gân CX kết quả cho thấy quá trình mài tạo hình khoang dưới MCV đơn thuần không ngăn được quá trình rách tiếp của gân CX, việc khâu lại gân CX đem lại sự cải thiện đáng kể về mặt chức năng lâu dài143. Tác giả Fama và cs qua đánh giá kết quả 122 trường hợp rách bán phần gân CX được tiến hành phẫu thuật theo phương pháp làm đánh thủng vùng rách bán phần, biến rách bán phần thành rách toàn phần, làm sạch mô mềm ở diện bám và khâu lại gân CX kết hợp với tạo vi tổn thương tại diện bám. Kết quả theo dõi trung hạn cho thấy sự cải thiện về chức năng rất tốt với sự phục hồi tối đa về sức cơ, tỷ lệ BN hài lòng rất cao, không còn triệu chứng đau144.
Để đánh giá mức độ rách và qua đó dễ dàng tiên lượng mức độ khó khăn của phẫu thuật chúng tôi tiến hành phân loại mức rách theo tác giả Cofield R.H, đây là phân loại dựa theo đường kính rách lớn nhất 145. Có thể nhận thấy trong nghiên cứu của chúng tôi hình thái rách mức độ lớn chiếm tỷ lệ nhiều nhất (34,6%), rách vừa chiếm tỷ lệ thứ 2 (32,7%). Do đặc điểm của bệnh thường xuất hiện với các triệu chứng đau và hạn chế vận động do đau, một
phần do tâm lý và nhận thức về bệnh còn hạn chế. Đa số các BN đều cố chịu đựng hoặc tự mua thuốc dùng hoặc kết hợp với đông y châm cứu, nên thường BN đến khám ở cơ sở y tế chuyên khoa và nhập viện điều trị khi bệnh đã bị từ rất lâu vậy nên hình thái của rách nhỏ chiếm tỷ lệ không cao so với các hình thái rách khác.
Tổng số ca sử dụng 1 và 2 neo khâu trong quá trình phẫu thuật chiếm tỷ lệ nhiều nhất 91,0%. Có 5 trường hợp dùng 3 neo, không có trường hợp nào dùng trên 03 neo để khâu. Việc sử dụng bao nhiêu neo khâu trong quá trình phẫu thuật phụ thuộc vào mức độ rách, do đó để tiện cho việc lượng hoá mức độ tổn thương một cách tương đối chúng tôi dùng bảng phân loại của tác giả Cofield R.H145. Dựa trên biểu đồ biểu thị mối liên quan giữa kích thước rách với số neo sử dụng cho thấy với những rách càng rộng thì đòi hỏi số lượng neo để khâu gân càng tăng điều này đảm bảo cho gân khâu sẽ phục hồi hết về
mặt giải phẫu vào diện bám và đảm bảo độ chắc, tránh nguy cơ gân căng gây nhổ neo sau buộc chỉ, tuy nhiên nếu các neo được sử dụng nhiều quá, sát nhau quá sẽ gây yếu xương tại vị trí quanh chân neo điều này có thể gây nguy cơ bung nhổ neo kèm xương tại diện bám. Do sử dụng mũi khâu Mason-Allen cải biên của hai tác giả Scheibel và Habermeyer146nên KC giữa 2 đầu chỉ của mũi khâu nằm ngang sẽ cách nhau khoảng 10mm theo bề rộng của gân. Áp dụng nguyên tắc của cách khâu như vậy với nhóm phân loại rách bé của chúng tôi vậy 100% chúng tôi chỉ sử dụng 1 neo chỉ đôi. Tuy nhiên bảng phân loại dựa trên đường kính rách lớn nhất của tác giả Cofield có nhược điểm khó
ước lượng được đúng số neo sử dụng trên những trường hợp thuộc rách lớn và rách rất lớn có mức độ kéo tụt của gân (theo chiều dọc) lớn hơn bề rộng (theo chiều ngang). Tác giả J.Davidsion và S.S.Burkhart cũng cho thấy hiện tại chưa có một tiêu chuẩn cho việc phân loại của RCX để cung cấp thật chính xác thông tin cho điều trị và tiên lượng147. Hai tác giả đã đưa ra phân loại dựa theo hình dạng rách của mình từ đó đưa ra những khuyến cáo về hướng dẫn điều trị và tiên lượng với từng loại rách cụ thể 147. Với những trường hợp mức độ kéo tụt của gân lớn đây thường là rách có hình chữ U, L theo phân loại của