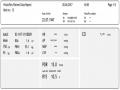
Biểu đồ 3.4. Liên quan giữa điểm Child-Pugh và điểm số Ishak
Như vậy, độ thanh lọc ICG tốt hơn thang điểm Child-Pugh trong đánh giá mức độ xơ gan trên giải phẫu bệnh.
Chúng tôi phân tích tương quan giữa các thành phần của thang điểm Child-Pugh và số lượng tiểu cầu và mức độ xơ gan như sau:
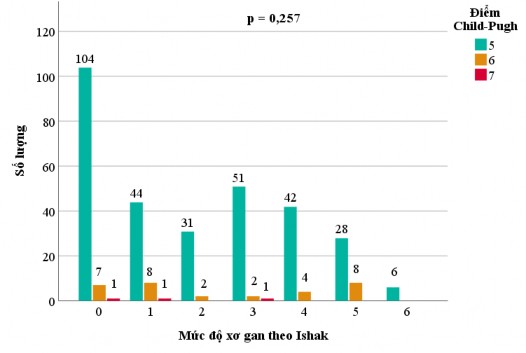
- Nồng độ albumin máu trước phẫu thuật không tương quan với điểm số Ishak với hệ số tương quan Spearman là -0,087 (p = 0,121).
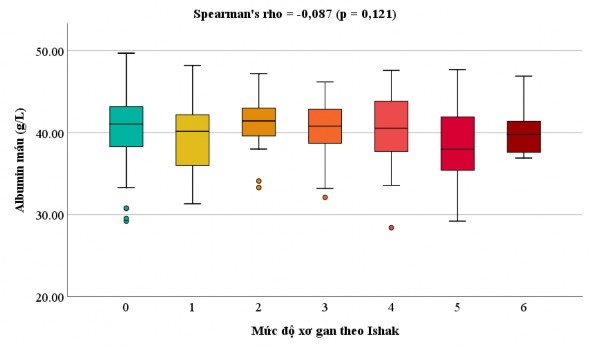
- Nồng độ bilirubin máu trước phẫu thuật không tương quan với điểm số Ishak với hệ số tương quan Spearman 0,104 (p = 0,061).
- Xét nghiệm INR trước phẫu thuật có tương quan thuận với điểm số Ishak ở mức độ yếu với hệ số tương quan Spearman 0,156, giá trị này khác 0 có ý nghĩa thống kê (p = 0,004).
- Số lượng tiểu cầu trước phẫu thuật có tương quan nghịch với điểm số Ishak ở mức độ yếu với hệ số tương quan Spearman -0,378, giá trị này khác 0 có ý nghĩa thống kê (p < 0,001).
Biểu đồ 3.5. Tương quan giữa nồng độ albumin máu trước phẫu thuật và điểm số Ishak
Biểu đồ 3.6. Tương quan giữa nồng độ bilirubin máu trước phẫu thuật và điểm số Ishak
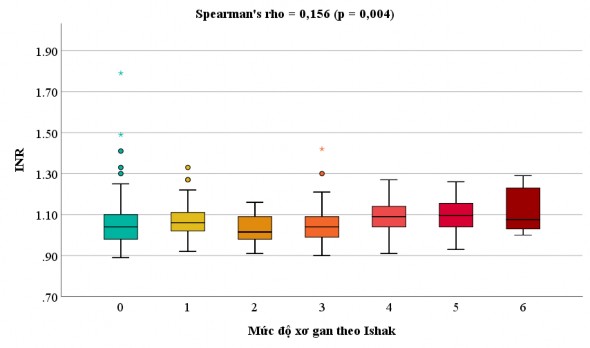
Biểu đồ 3.7. Tương quan giữa INR trước phẫu thuật và điểm số Ishak
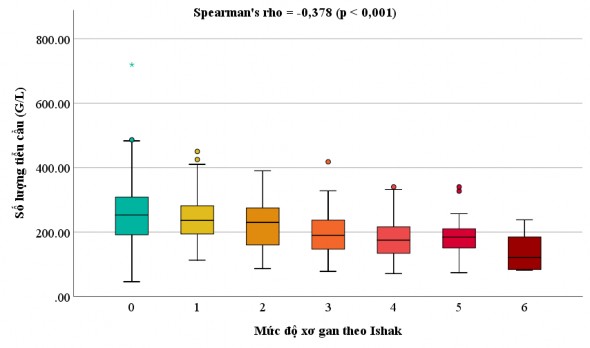
Biểu đồ 3.8. Tương quan giữa số lượng tiểu cầu trước phẫu thuật và điểm số Ishak
3.3.2 Trong tiên lượng suy gan sau phẫu thuật cắt gan
3.3.2.1 Liên quan giữa đặc điểm trong mổ và suy gan sau phẫu thuật cắt gan
Phẫu thuật cắt gan nội soi hay mở không liên quan đến suy gan sau phẫu thuật cắt gan (p = 0,133, Chi-Square test).
Thời gian mổ trung vị trong nhóm suy gan là 180 phút (127,50 - 187,50), nhóm không suy gan là 150 phút (120 - 180), sự khác biệt này không có ý nghĩa thống kê (p = 0,302, Mann-Whitney U test).
Số lượng máu mất trung vị trong nhóm suy gan là 200mL (100 - 200), nhóm không suy gan là 150mL (100 - 200), sự khác biệt này không có ý nghĩa thống kê (p = 0,418, Mann-Whitney U test).
Như vậy, trong nghiên cứu này, các đặc điểm trong mổ trên không ảnh hưởng đến tình trạng suy gan sau phẫu thuật cắt gan.
3.3.2.2 Liên quan giữa mức độ xơ gan và suy gan sau phẫu thuật cắt gan
Bảng 3.15. Liên quan giữa mức độ xơ gan và suy gan sau phẫu thuật cắt gan
Không | Có | Tổng | p | |
0/6 | 98 | 14 | 112 | 0,773 (Fisher’s Exact test) |
1/6 | 46 | 7 | 53 | |
2/6 | 31 | 2 | 33 | |
3/6 | 47 | 7 | 54 | |
4/6 | 38 | 8 | 46 | |
5/6 | 33 | 3 | 36 | |
6/6 | 5 | 1 | 6 | |
Tổng | 298 | 42 | 340 |
Có thể bạn quan tâm!
-
 Phương Pháp Và Công Cụ Đo Lường, Thu Thập Số Liệu
Phương Pháp Và Công Cụ Đo Lường, Thu Thập Số Liệu -
 Các Xét Nghiệm Chức Năng Gan Trong Thang Điểm Child-Pugh
Các Xét Nghiệm Chức Năng Gan Trong Thang Điểm Child-Pugh -
 Biến Chứng Sau Phẫu Thuật Và Thời Gian Nằm Viện
Biến Chứng Sau Phẫu Thuật Và Thời Gian Nằm Viện -
 Các Tham Số Được Ước Tính Từ Mô Hình Đa Biến Rút Gọn
Các Tham Số Được Ước Tính Từ Mô Hình Đa Biến Rút Gọn -
 So Sánh Mức Độ Suy Gan Giữa Hai Nhóm Rlv/slv Trên Và Dưới 40%
So Sánh Mức Độ Suy Gan Giữa Hai Nhóm Rlv/slv Trên Và Dưới 40% -
 So Sánh Tỉ Lệ Các Mức Độ Suy Gan Với Các Tác Giả Khác
So Sánh Tỉ Lệ Các Mức Độ Suy Gan Với Các Tác Giả Khác
Xem toàn bộ 138 trang tài liệu này.
Vậy, không tìm thấy sự khác biệt về tỉ lệ suy gan giữa các mức độ xơ gan trên giải phẫu bệnh.
3.3.2.3 Liên quan giữa độ thanh lọc ICG và suy gan sau phẫu thuật cắt gan Về tình trạng suy gan
Bảng 3.16. Liên quan giữa độ thanh lọc ICG và biến chứng suy gan sau phẫu thuật cắt gan
Không (n = 298) | Có (n = 42) | p (T-test) | |
ICG-R15 (%) | 5,20 (3,10 - 8,23) | 6,20 (4,25 - 9,53) | 0,039 |
ICG-PDR (%) | 19,70 (16,67 - 23,10) | 18,50 (15,68 - 21,00) | 0,039 |
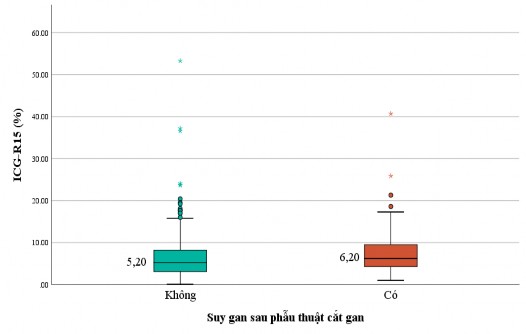
Biểu đồ 3.9. Liên quan giữa ICG-R15 và suy gan sau phẫu thuật cắt gan Vậy, trong nhóm cắt gan nói chung, ICG-R15 ở nhóm không suy gan
nhỏ hơn nhóm suy gan là 0,75 lần (KTC 95% là 0,56 - 0,99), ICG-PDR ở nhóm
không suy gan lớn hơn nhóm suy gan là 1,93% (KTC 95% là 0,98% - 3,76%).
Về mức độ suy gan
Bảng 3.17. Liên quan giữa độ thanh lọc ICG và mức độ suy gan sau phẫu thuật cắt gan
Không (n = 298) | Độ A (n = 30) | Độ B-C (n = 12) | p (One-Way ANOVA test) | |
ICG-R15 (%) | 5,20 (3,10 - 8,23) | 6,20 (4,48 - 8,48) | 6,25 (4,15 - 15,08) | 0,111 |
ICG-PDR (%) | 19,70 (16,67 - 23,10) | 18,50 (16,48 - 20,80) | 18,50 (12,60 - 21,20) | 0,109 |
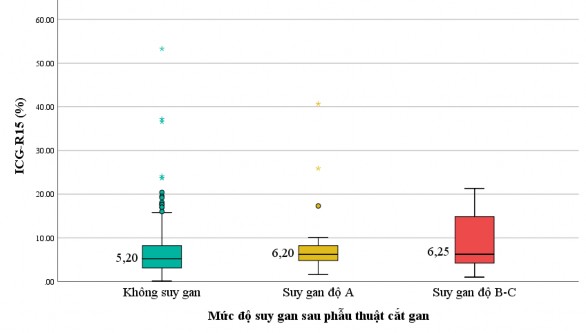
Biểu đồ 3.10. Liên quan giữa ICG-R15 và mức độ suy gan sau phẫu thuật cắt gan
Vậy, trong nhóm cắt gan nói chung, ICG-R15 và ICG-PDR có xu hướng liên quan với mức độ suy gan sau phẫu thuật cắt gan nói chung nhưng sự khác biệt không có ý nghĩa thống kê.
3.3.2.4 Liên quan giữa thang điểm Child-Pugh, số lượng tiểu cầu và suy gan sau phẫu thuật cắt gan
Bảng 3.18. Liên quan giữa thang điểm Child-Pugh và suy gan sau phẫu thuật cắt gan
Không (n = 298) | Có (n = 42) | p | |
5 | 268 | 38 | p = 1,000 (Fisher’s Exact test) |
6 | 27 | 4 | |
7 | 3 | 0 |
Bảng 3.19. Liên quan giữa các xét nghiệm thành phần của thang điểm Child- Pugh và suy gan sau phẫu thuật cắt gan
Không (n= 298) | Có (n = 42) | p | |
Albumin máu (g/L) | 40,60 (37,95 - 42,98) | 39,10 (36,40 - 41,58) | 0,108 (T-test) |
Bilirubin máu (mmol/L) | 12,20 (9,50 - 14,67) | 12,62 (9,45 - 18,98) | 0,136 (T-test) |
INR | 1,05 (1,00 - 1,12) | 1,06 (0,99 - 1,11) | 0,864 (Mann-Whitney U test) |
Số lượng tiểu cầu (G/L) | 214,00 (165,00-278,00) | 216,00 (129,00 - 266,00) | 0,296 (T-test) |
Vậy, điểm Child-Pugh và các xét nghiệm thành phần cũng như số lượng tiểu cầu không liên quan với biến chứng suy gan sau phẫu thuật cắt gan.
Như vậy, độ thanh lọc ICG tốt hơn thang điểm Child-Pugh trong tiên lượng suy gan sau phẫu thuật cắt gan.
OR (Odd Ratio) = Tỉ số số chênh có điểm số Ishak cao khi biến số tăng thêm một đơn vị, hoặc so với nhóm làm chuẩn. KTC = Khoảng tin cậy. AUC (Area Under the Curve) = Diện tích dưới đường cong ROC.
Mô hình đơn biến | Mô hình đa biến đầy đủ | Mô hình đa biến rút gọn | ||||
Biến số | ||||||
OR (KTC 95%) | OR (KTC 95%) | OR (KTC 95%) | ||||
p | p | p | ||||
ICG-R15 (tăng 2 lần) | 3,73 (2,11-6,57) | <0,001 | 1,36 (1,12-1,65) | 0,001 | 2,75 (1,47-5,14) | 0,001 |
Tuổi (+1 năm) | - | - | 1,03 (1,01-1,04) | 0,005 | 1,02 (1,00-1,04) | 0,015 |
Giới tính: Nữ so với Nam | - | - | 1,89 (1,00-2,93) | 0,019 | 1,65 (0,97-2,81) | 0,066 |
Tiểu cầu (+10 đơn vị) | - | - | 0,92 (0,89-0,94) | <0,001 | 0,92 (0,89-0,94) | <0,001 |
Bilirubin (+10 đơn vị) | - | - | 0,89 (0,59-1,34) | 0,677 | - | - |
INR (+0.1 đơn vị) | - | - | 1,23 (0,97-1,56) | 0,075 | - | - |
Hiệu quả (AUC) | 0.59 | 0.68 | 0.68 | |||
3.3.3 Mô hình ước tính mức độ xơ gan trên giải phẫu bệnh Bảng 3.20. Các mô hình ước tính điểm số Ishak
Kết quả đánh giá hiệu quả ước tính điểm số Ishak của các mô hình cho thấy mô hình đa biến ước tính chính xác hơn so với mô hình đơn biến chỉ dựa vào ICG-R15. Dù có ít hơn 2 biến số, song mô hình đa biến rút gọn vẫn có hiệu quả tương đương với mô hình đa biến đầy đủ trong việc ước tính điểm số Ishak. Với 2 bệnh nhân có điểm số Ishak khác nhau, mô hình đa biến rút gọn có thể xác định được người có điểm số Ishak cao hơn với xác suất là 68%.
Để sử dụng mô hình đa biến rút gọn này trong thực hành lâm sàng, có thể sử dụng phương trình ước tính xác suất điểm số Ishak dựa trên các tham số ước tính từ mô hình (Bảng 3.21), hoặc sử dụng nomogram được đơn giản hoá từ mô hình (Sơ đồ 3.1).
Ước tính dựa vào phương trình:
- Sử dụng các tham số trình bày trong bảng 3.17 và giá trị ICG-R15 (%),