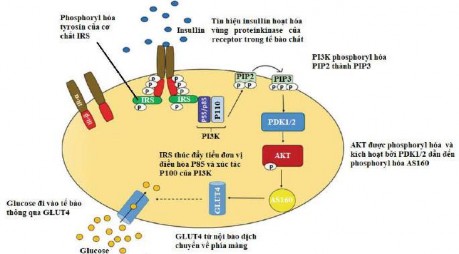
Hình 1.1. Con đường truyền tin nội bào của insulin [143]
Insulin được tiết từ các tế bào β trong các đảo tụy chủ yếu được điều hòa bởi sự xâm nhập glucose thông qua chất vận chuyển của nó. Glucose ngoại bào xâm nhập vào tế bào thông qua chất vận chuyển GLUT-2, glucose sau đó được chuyển hóa thông qua quá trình đường phân làm tăng tỷ lệ ATP/ADP, điều này kích hoạt việc đóng kênh K+ nhạy cảm với ATP trên màng plasma, làm giảm nồng độ K+ dẫn đến khử cực màng và mở kênh Ca2+ phụ thuộc điện áp. Các ion Ca2+ xâm nhập vào tế bào dẫn đến tăng mức Ca2+ nội bào và kích thích tăng giải phóng insulin từ tế bào β [40].
1.1.2.2. Tính kháng insulin
Kháng insulin: là tình trạng các tế bào đích insulin (như tế bào gan, tế bào mỡ, tế bào cơ) không đáp ứng đúng với kích thích insulin bình thường của người dùng và tình trạng này có liên quan đến sự gián đoạn của việc truyền tín hiệu insulin. Điều đáng chú ý là đột biến gen hoặc protein của con đường truyền tin nội bào bị ức chế hiếm khi là nguyên nhân cho tình trạng kháng insulin và ĐTĐ type 2. Kháng insulin và ĐTĐ type 2 thường liên quan đến béo phì hoặc thừa cân và hiện được hỗ trợ bởi các yếu tố môi trường như các chất dinh dưỡng (đặc biệt là lipid) và sự thay đổi trong chuyển hóa cơ chất do không hoạt động thể chất. Các yếu tố đó là nền tảng trung tâm của hiện tượng viêm mô mãn tính và nhiễm độc lipid dẫn đến việc kích hoạt con đường phản ứng căng thẳng tế bào, gây ra sự thay đổi trong việc truyền tín hiệu insulin [60].
a. Khiếm khuyết phân tử của con đường tín hiệu insulin liên quan đến kháng
insulin [60]:
- Bất hoạt IR thông qua tăng hoạt tính của các enzyme khử phosphoryl của tyrosin trong con đường truyền tin nội bào của insulin. Một số enzym đã được nghiên cứu như các protein tyrosin phosphatase (PTP) trong đó chủ yếu là protein tyrosine phosphatase 1B (PTP-1B). PTP-1B là một enzyme quan trọng khác trong việc suy giảm tín hiệu insulin vì nó khử phosphoryl của tyrosine trong IR và IRS do đó giảm tính nhạy cảm của insulin trên tế bào.
- Các enzyme làm giảm tín hiệu PIP3 được biết như là các phosphatase thủy phân PIP3 thành PIP2. Bên cạnh đó, sự gia tăng phosphoryl hoá các phân tử serin hoặc threonin không những làm giảm khả năng hoạt hoá PIP3 mà còn làm giảm quá trình phosphoryl hóa tyrosin của IR, tăng thoái hoá IRS do đó làm giảm tác dụng và tăng kháng insulin.
- Bất hoạt PIP3 thông qua ức chế tiểu đơn vị điều hoà ngược p85 nằm trên PI3K: sự thể hiện quá mức dạng hoạt động p100 trên PI3K hoặc kích thích quá mức Akt đều ức chế p85 làm giảm tác dụng sinh học của insulin.
b. Các nhân tố dẫn đến tình trạng kháng insulin: các yếu tố quan trọng có thể dẫn đến tình trạng kháng insulin là hàm lượng acid béo tự do vượt mức, stress oxi hóa, các cytokine gây viêm như interleukin-1 beta (IL-1β), interleukin-6 (IL-6), interleukin-8 (IL-8) yếu tố hoại tử khối u-alpha (TNF-α) [60]:
- Trên thực tế, 85,2% những người mắc bệnh ĐTĐ type 2 bị thừa cân hoặc béo phì [44]. Ở những bệnh nhân béo phì, các tế bào mỡ gia tăng khối lượng và rối loạn chức năng gây tích lũy lipid cho các mô khác không phải mô mở (ví dụ: gan, cơ, tim, tuyến tụy) cũng như gia tăng nồng độ acid béo tự do (FFA). FFA tăng lên cao cạnh tranh với glucose trong chuyển hóa tại cơ vân, gia tăng FFA gây rối loạn sử dụng glucose ở ngoại biên [49], làm giảm tổng hợp glycogen ở cơ và tăng glucose tự do, giảm khả năng vận chuyển glucose (dưới tác dụng của insulin) vào tế bào cơ vân, kích hoạt protein kinase C (PKC) cùng với dẫn đến sự phosphoryl hóa serine của cả protein IR và IRS-1 gây ra kháng insulin [126]. Khi mô mỡ gia tăng khối lượng, nó
đòi hỏi phải tăng sinh mạch để giảm thiểu tình trạng mạch máu kém lưu thông. Để đáp ứng với các tín hiệu thiếu oxy, các tế bào kích hoạt các con đường gây căng thẳng tế bào điều này gây ra viêm ở tế bào và kích hoạt đại thực bào giải phóng các cytokine và các tín hiệu viêm khác [49], [63].
- Bên cạnh đó, FFA kết hợp với quá tải glucose, dẫn đến tăng hoạt động của các con đường oxy hóa. Theo thời gian, sự quá tải năng lượng này dẫn đến rối loạn chức năng ty thể và hậu quả là sự gia tăng các chuỗi phản ứng oxy hóa (ROS). Stress oxy hóa như vậy có thể kích hoạt hệ thống miễn dịch bằng cách kích thích yếu tố tiền viêm và do đó cũng góp phần kháng insulin thông qua cách này [60]. Các cytokine tiền viêm hoạt hóa kinase serine bao gồm IκB kinase (IKK-β), c-Jun kinase NH2 ở đầu tận cùng (c-Jun NH2-terminal kinase -JNK). Những kinase này đã được chứng minh là ức chế hoạt động của insulin bằng cách thúc đẩy sự phosphoryl hóa serine của con đường truyền tín hiệu insulin, bao gồm protein IR và IRS-1, làm suy yếu tín hiệu insulin và gây kháng insulin, kích hoạt protein mạng lưới giúp tăng cường phiên mã các gen cytokine gây viêm [60], [158]. Trái ngược với quá trình phosphoryl tyrosine của IRS-1 ở trạng thái nhạy cảm với insulin, phosphoryl hóa serine làm suy yếu tín hiệu insulin bình thường (hình 1.2) [60].
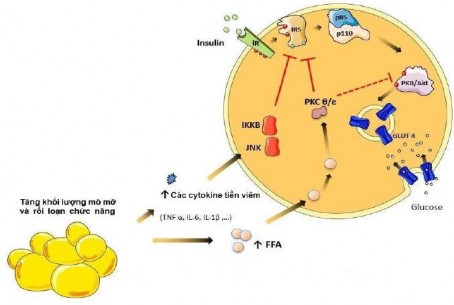
Hình 1.2. Cơ chế phân tử của tính kháng insulin [60]
1.1.2.3. Hiện tượng bù và rối loạn chức năng tế bào beta
Cả rối loạn chức năng tế bào β và kháng insulin đều dẫn đến tăng đường huyết kéo dài đặc trưng cho ĐTĐ type 2. Tình trạng kháng insulin làm giảm tác dụng điều hòa chuyển hóa của insulin ở các mô đích, với biểu hiện rò ràng nhất là sự tăng đường huyết. Khi nồng độ đường huyết cao sẽ kích thích tế bào β của đảo tụy tăng tiết insulin. Tăng sinh tế bào β và tăng insulin máu bù đắp cho việc tăng dần kháng insulin để duy trì lượng đường ở mức bình thường trong máu, sau một thời gian sẽ dẫn tới sự suy giảm khối lượng tế bào β. Rối loạn chức năng tế bào β là yếu tố quyết định quan trọng đối với ĐTĐ type 2 được kết hợp bởi tình trạng kháng insulin.
Sự tương tác giữa rối loạn chức năng tế bào β và kháng insulin vẫn rất phức tạp. Sự khởi đầu của tăng đường huyết có thể kích hoạt cả rối loạn chức năng tế bào β và kháng insulin. Rối loạn chức năng tế bào β nghiêm trọng hơn kháng insulin. Với rối loạn chức năng tế bào β, sự tiết insulin bị suy giảm trong khi với tình trạng kháng insulin, insulin vẫn có thể được tiết ra nhưng biểu hiện không nhạy cảm với insulin trong các mô đích. Khi rối loạn chức năng tế bào β và tình trạng kháng insulin trầm trọng hơn, tăng đường huyết sẽ khuếch đại dẫn đến tiến triển thành bệnh ĐTĐ type
2. Mối quan hệ giữa kháng insulin và rối loạn chức năng tế bào β chủ yếu phụ thuộc vào trạng thái trao đổi chất được xác định bởi nồng độ đường huyết và insulin. Cả hai trạng thái bệnh lý ảnh hưởng lẫn nhau và có thể làm trầm trọng thêm bệnh ĐTĐ. Bảo tồn chức năng tế bào β và tín hiệu insulin trong các tế bào β và tín hiệu insulin trong các tế bào nhận glucose sẽ duy trì cân bằng nội môi glucose [52].
1.1.3. Thuốc trong điều trị đái tháo đường
Đặc trưng cơ bản của bệnh ĐTĐ là tình trạng tăng đường huyết. Do đó mục tiêu điều trị ĐTĐ là kiểm soát đường huyết, nhằm kéo dài tình trạng ĐTĐ không biến chứng cấp hoặc phòng ngừa các biến chứng về sau. Nếu một hoặc vài biến chứng đã xảy ra, việc kiểm soát đường huyết giúp làm ngưng hoặc chậm lại diễn tiến của biến chứng. Ngày nay, bệnh nhân ĐTĐ, đặc biệt là những người mắc bệnh ĐTĐ type 2, được khuyên nên thay đổi chế độ ăn uống và chế độ tập luyện thể chất và sau đó tiến triển dần từ đơn trị liệu, sang kết hợp với nhóm thuốc điều trị ĐTĐ type 2 khác nhau và cuối cùng là điều trị bằng insulin khi bệnh trở nên nghiêm trọng hơn. Hầu hết các cơ chế
hoạt động của các thuốc trong điều trị ĐTĐ có liên quan mật thiết với chuyển hóa glucose, các hợp chất này bù cho việc mất độ nhạy insulin do không hoạt động hoặc tiết insulin, cũng như các cơ chế khác gây ra bệnh. Tuy nhiên, các thuốc điều trị ĐTĐ có một số tác dụng có hại không mong muốn nên việc kiểm soát đường huyết ở bệnh nhân ĐTĐ đôi khi khá khó khăn. Do đó, điều cấp bách cần phải tìm một loại thuốc mới, liệu pháp phù hợp nhất trong điều trị bệnh ĐTĐ [106]. Sau đây là một số loại thuốc uống dùng trong điều trị ĐTĐ được trình bày ở bảng 1.3.
Bảng 1.3. Một số thuốc và nhóm thuốc chống tăng đường huyết
Nhóm | Cơ chế tác dụng | Nhược điểm | |
Gây hạ đường huyết bằng | Dễ dẫn đến hạ | ||
cách kích thích giải phóng | đường huyết, | ||
insulin từ tế bào β của tuyến | tăng cân và tăng | ||
tụy. Chúng liên kết với các | insulin máu. | ||
thụ thể sulfonylurea trên | |||
màng sinh chất tế bào β, | |||
Glipizide và | gây ra sự đóng cửa của | ||
một số thuốc | Sulfonylurea | kênh K+ nhạy cảm với ATP | |
khác [106] | dẫn đến khử cực của màng | ||
tế bào. Điều này lần lượt | |||
mở các kênh điện áp, cho | |||
phép dòng ion Ca2+ xâm | |||
nhập vào tế bào kích thích | |||
tăng giải phóng insulin từ tế | |||
bào β. | |||
Exenatide, liraglutide và một số thuốc khác [106], [47] | Thuốc tương tự peptid-1 giống glucagon (GLP- 1) | Kích thích tụy tiết insulin thông qua tác động của glucose, cải thiện sự nhạy cảm của tụy đối với glucose, kích thích sự tăng | Gây tăng acid dạ dày, khó tiêu, tiêu chảy, ợ nóng, buồn nôn, nôn. |
Có thể bạn quan tâm!
-
 Nghiên cứu phân lập và tác dụng điều trị bệnh đái tháo đường type 2 của các hoạt chất sinh học từ một số loài thực vật thu hái tại miền Trung - 1
Nghiên cứu phân lập và tác dụng điều trị bệnh đái tháo đường type 2 của các hoạt chất sinh học từ một số loài thực vật thu hái tại miền Trung - 1 -
 Nghiên cứu phân lập và tác dụng điều trị bệnh đái tháo đường type 2 của các hoạt chất sinh học từ một số loài thực vật thu hái tại miền Trung - 2
Nghiên cứu phân lập và tác dụng điều trị bệnh đái tháo đường type 2 của các hoạt chất sinh học từ một số loài thực vật thu hái tại miền Trung - 2 -
 Ý Nghĩa Khoa Học Và Thực Tiễn Của Luận Án
Ý Nghĩa Khoa Học Và Thực Tiễn Của Luận Án -
 Giới Thiệu Về Cây Lá Đắng (Vernonia Amygdalina Del.)
Giới Thiệu Về Cây Lá Đắng (Vernonia Amygdalina Del.) -
 Các Hợp Chất Có Khả Năng Chống Viêm Hoặc Cải Thiện Tính Kháng Insulin
Các Hợp Chất Có Khả Năng Chống Viêm Hoặc Cải Thiện Tính Kháng Insulin -
 Tình Hình Nghiên Cứu Về Thảo Dược Trong Điều Trị Đtđ Tại Việt Nam
Tình Hình Nghiên Cứu Về Thảo Dược Trong Điều Trị Đtđ Tại Việt Nam
Xem toàn bộ 205 trang tài liệu này.
sinh tế bào β và giảm chết chương trình tế bào β tụy, làm chậm với dạ dày và ức chế sự ngon miệng. | |||
Metformin, phenformin và buformin [106], [47] | Biguanide | Ức chế quá trình tân tạo đường trong cơ thể, nó cũng làm tăng sự hấp thu glucose của cơ xương và làm giảm sự hấp thu glucose ở niêm mạc ruột, ức chế sản xuất glucose gan. | Rối loạn tiêu hóa. |
Tác động thông qua | Gây hiện tượng | ||
receptor PPARγ nằm trong | sưng (phù) và | ||
nhân tế bào, làm điều hoà | làm tăng cân đột | ||
quá trình biểu hiện gen của | ngột suy giảm thị | ||
một số protein quan trọng | lực, suy tim. | ||
trong quá trình biệt hoá tế | |||
Rosiglitazone, pioglitazone và một số thuốc khác [106], [47] | Thiazolidinedion | bào cũng như chuyển hoá glucose và lipid. Đáng chú ý, sự kích thích này thúc đẩy sự biệt hóa của các tế bào mỡ, kích thích các enzyme và protein vận | |
chuyển của tế bào mỡ như | |||
lipoprotein lipase, yếu tố | |||
vận chuyển acid béo... | |||
trong việc thu nạp acid béo | |||
do đó giúp tăng cường tác | |||
dụng tại chỗ của insulin. |
Thuốc ức chế α- glucosidase | Trì hoãn quá trình tiêu hóa carbohydrate thành glucose ở ruột non, từ đó khiến glucose không thể đi vào máu và làm giảm sự gia tăng đường huyết sau bữa ăn | Đầy hơi, chướng bụng, táo bón do quá trình tiêu hóa chậm lại. | |
Chất điều phối chính của | Nguy cơ hạ | ||
Insulin [106], [47] | Hormon peptide | quá trình vận chuyển glucose vào trong tế bào, | đường huyết, tăng cân. |
bao gồm gan, mỡ và mô cơ. |
1.2. Tổng quan về cây chè dây và lá đắng
1.2.1. Cây chè dây (Ampelosis cantoniensis (Hook. et Arn.) Planch)
1.2.1.1. Đặc điểm thực vật học cây chè dây
Chè dây hay còn gọi là Thau rả (theo dân tộc Tày) hay Khau rả (theo dân tộc Nùng), thuộc chi Ampelosis, họ Nho (Vitaceae). Cây phân bố chủ yếu ở Cao Bằng, Lào Cai, Lạng Sơn, Hải Phòng, Quảng Ninh, Uông Bí, Bắc Thái, Hà Tây, Ninh Bình, Đà Nẵng ... [23].
Cây chè dây là cây dây leo, thân hơi cứng, vòi đối diện với lá, chẻ hai. Lá hai lần kép, mang lá phụ mỏng, dòn, bìa có ít răng thấp, gân phụ 4-5 cặp; lá bẹ tròn, to 4 x 4 mm. Tản phông thưa; nụ tròn; cánh hoa dài 2 mm. Phi quả xoan, to 6 x 5 mm, đen; hột 3-4. Cây ra hoa tháng 6, có quả tháng 10 [9].
1.2.1.2. Tình hình nghiên cứu về thành phần hóa học và hoạt tính sinh học của
cây chè dây
a. Thành phần hóa học
Hiện nay, trên thế giới đã có nhiều công trình nghiên cứu về thành phần hóa học của cây chè dây. Năm 2000, Xu và cộng sự đã nghiên cứu cho thấy rằng trong lá của chè dây có flavone (4,73 %), protein (9,25 %), rất giàu K, Ca, Fe, Zn và vitamin E, B1,
B2 [161]. Năm 2014, Thu và cộng sự đã phân lập và xác định cấu trúc của 16 hợp chất từ lá chè dây là dihydromyricetin, myricetin, myricitrin, quercitrin, phloretin, phlorizin, 5,7-dihydroxychromone, 3,5,7–trihydroxychromone, alstilbin, aromadendrin, methyl gallate, 3,4-dihydro-2-(3′,4′,5′-trihydroxyphenyl)-2Hchromene-4,5,7-triol, arbutin, 2- (3,4-dihydroxyphenyl)ethyl-O-β-D-glucopyranoside, gallic acid và 3′,5′,5,7- tetrahydroxyflavanone [146]. Năm 2019, Nhi và cộng sự đã phân lập được hai hợp chất mới ampechromonol A và ampechromonol B từ phân đoạn EtOAc của các bộ phận trên không của cây chè dây [111].
Ở Việt Nam đã có một số công trình nghiên cứu về cây chè dây. Năm 1995, Phùng Thị Vinh đã phân lập và định lượng 2 flavonoid tinh khiết của lá chè dây bao gồm: myricetin chiếm 5,32%và dihydromyricetin chiếm 52,83% [23]. Năm 2004, Phạm Thanh Kỳ và cộng sự đã xác định hàm lượng flavonoid toàn phần trong lá chè dây mọc ở Cao Bằng là 19,56%, hàm lượng tanin là 11,85%, lá chè dây mọc ở Sa Pa có hàm lượng flavonoid là 20,39% và tanin là 8,02% [13].
Myricetin Phloretin Dihydromyricetin
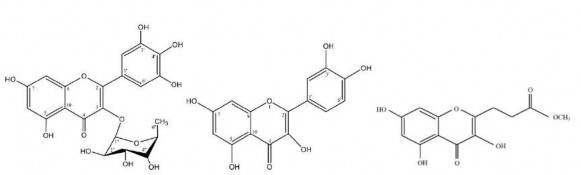
Myricitrin Quercetin Ampechromonol B
Hình 1.3. Cấu trúc của một số hợp chất phân lập được từ cây chè dây [146]
b. Hoạt tính sinh học
Năm 2004, Tan và cộng sự đã nghiên cứu cảm ứng quá trình apoptosis trong tế






