4.1.2. Tuổi và giới
Từ bảng 3.1 kết quả cho thấy bệnh lý u tuyến thượng thận thường gặp ở lứa tuổi từ 21 đến 40 với tỷ lệ 56%, gặp ở nữ nhiều hơn nam; 66/29 (biểu
đồ 3.1). Kết quả của chúng tôi phù hợp với các nghiên cứu của tác giả trong và ngoài nước [2],[7],[8],[14],[20],[24],[61],[67],[79],[143],[147]. Theo Lê
Ngọc Từ tuổi thường gặp 21-40 tuổi [25], tỷ lệ nữ/nam là 30/22. Nghiên cứu của gockel. I và cộng sự tỷ lệ nữ/nam 160/85 hay gặp ở lứa tuổi 30-40 tuổi
[72] . Tuổi trung bình theo tác giả trong nước là 38.6 tuổi [7] và theo tác giả nước ngoài là 47,7 tuổi [96], Kết quả của nhóm nghiên cứu là 35,6 tuổi.
4.2. Đặc điểm lâm sμng vμ cận lâm sμng các u tuyến thượng thận
Bệnh lý do u tuyến thượng thận gây ra giữa hai vùng vỏ và tuỷ rất khác nhau, chẩn đoán lâm sàng chủ yếu dựa vào các tiêu chuẩn kinh điển [58].
Về sinh hoá, trong lịch sử đã có nhiều nghiên cứu đưa ra các phương pháp xét nghiệm sinh hoá máu, nước tiểu và gần đây là xét nghiệm sinh hoá trong nước bọt để định lượng các hormon TTT (cortisol, aldosteron, catecholamin...) và các dẫn xuất của chúng (adrenalin, noradrenalin, dopamin...). Mỗi phương pháp có độ nhạy và
đặc hiệu riêng. Năm 1960 Lidlle đưa ra nghiệm pháp ức chế dexaméthason qua
đêm kết hợp định lượng cortisol tự do trong nước tiểu để chẩn đoán phân biệt bệnh Cushing và hội chứng Cushing [39]. Năm 1963 Smaznov. N. A cải tiến phương pháp so màu định lượng catecholamine trong máu và nước tiểu cho phép chẩn đoán chính xác 90% [17]. Ngày nay định lượng các dẫn xuất catécholamine trong máu và nước tiểu với độ nhạy cao (84-95%) là phương pháp được lựa chọn. Các xét nghiệm sinh hoá có đặc điểm chung: sự phức tạp về phương tiện, máy móc, việc chuẩn bị bệnh nhân và đặc biệt sự khan hiếm hoá chất đã gây khó khăn trong thực hiện chẩn đoán. Với
điều kiện Việt Nam hiện nay, các xét nghịêm sinh hoá nội tiết còn thiếu bộ hoá chất (KIT), máy móc còn thiếu vì thế cần phải lựa chọn các xét nghiệm với tiêu chí dễ thực hiện, không đắt và có độ tin cậy.
Chẩn đoán sinh hoá chưa đồng bộ nhưng thế mạnh của chẩn đoán hình
ảnh đã cho phép phát hiện khá thuận lợi và chính xác u tuyến thượng thận. Đã có nhiều phương pháp kinh điển (chụp niệu đồ, bơm hơi sau phúc mạc, chụp động mạch- tĩnh mạch thượng thận chọn lọc) để chẩn
đoán bệnh lý tuyến thượng thận. Tuy nhiên các phương pháp này mới chỉ cho thấy được những hình ảnh gián tiếp (cực trên thận bị đẩy thấp xa cột sống) hoặc trực tiếp (giầu mạch máu, hình ảnh tĩnh mạch bao quanh khối u). Ngày nay với các phương pháp hiện đại như chụp CLVT, chụp
đồng vị phóng xạ Iode131 -19 Iodocholesterol hay Iode 131 meta-iodo- benzylguanidine và cộng hưởng từ hạt nhân đã cho phép xác định vị trí, kích thước và liên quan của u tuyến thượng thận với các tạng lân cận, ngoài ra chúng còn cho thấy các dấu hiệu hướng tới bản chất của khối u lành hay ác tính, di căn các tạng, hạch gần xa và những pheochromocytome lạc chỗ. Thực tế hoàn cảnh Việt Nam hiện nay SA và CLVT là 2 phương pháp có giá trị trong chẩn đoán xác định u tuyến thượng thận.
4.2.1. Hội chứng Cushing
4.2.1. 1. Lâm sàng
- Biểu hiện hình thể: Kết quả bảng 3.4 cho thấy tăng cân có 93%, tăng ít nhất 1 kg (bệnh nhân số 25), nhiều nhất 10 kg (bệnh nhân số 44) trung bình 3 kg. Aron và cộng sự gặp 85% trường hợp có tăng cân [39], Boggan gặp 97% [41]. Biểu hiện béo mặt, mặt tròn đỏ (hình 3. 2) chúng tôi gặp 100% trường hợp. Các dấu hiệu béo cục bộ gây ra do tác dụng cường cortisol. Kết quả nghiên cứu bảng 3. 4 phù hợp nghiên cứu của Orth có 100% trường hợp mặt tròn, 86% u mỡ gáy, 96% tăng cân [121]; Ross [145] và Lynnette [111] có 100% trường hợp thay đổi hình dạng; Đỗ Trung Quân gặp 91,5% tăng cân, 100% trường hợp béo cục bộ và mặt tròn đỏ [20]. Sự thay đổi hình thể là dấu hiệu đặc trưng của hội chứng Cushing, đó là dấu hiệu lâm sàng đặc thù hướng tới chẩn đoán bệnh.
- Biểu hiện ở da: đỏ da (hình 3.26) là hiện tượng thoái hóa tổ chức dưới da và giãn các mao mạch [54][66] tập trung nhiều ở mặt, cổ và ngực,
chúng tôi gặp 93% phù hợp nghiên cứu của Aron [41] là 80%, William là 84%, Lynnette [111] là 85%, Đỗ Trung Quân là 96,6% [20]. Những vết tím do sang chấn gây ra chủ yếu vùng hay va chạm (chân, tay), kết quả nghiên cứu là 33%, Đỗ Trung Quân là 46%, Mai Thế Trạch và Nguyễn Thy Khuê
[30] là 45%. Các dấu hiệu này là hậu quả tăng bài tiết cortisol ảnh hưởng tới các quá trình viêm và miễn dịch, nó giải thích tình trạng nhiễm khuẩn hay gặp ở bệnh nhân hội chứng Cushing. Rạn da chúng tôi gặp 80% trường hợp (hình 3.1 và 3.2), nó liên quan tới thời gian mắc bệnh, gặp chủ yếu vùng bụng dưới và mặt trong đùi, kích thước thay đổi từ vài mm đến vài cm, nó là hiện tượng mất tổ chức liên kết, đứt hoặc sắp xếp lại sợi chun và tạo keo, vết rạn có màu đỏ sẫm do giãn mao mạch và thoát hồng cầu [140], Ross gặp 52%, William 67%, Lynnette 90%, Đỗ Trung Quân gặp 71,2%, Mai Thế Trạch và Nguyễn Thy Khuê 50-70%. Rậm lông, chứng cá (hình 3.3) có tính chất khu trú (mép, tay, ngực, bụng), chúng tôi gặp 80-86%, kết quả nghiên cứu phù hợp với Đỗ Trung Quân là 78-94,5%, Mai Thế Trạch và Nguyễn Thy Khuê là 80%. Biểu hiện lâm sàng ở da cũng là nhóm triệu chứng thường gặp trong hội chứng Cushing.
- Cao huyết áp: cao huyết áp là do cường chức năng vỏ thượng thận gây tăng tiết Steroids, nhóm nghiên cứu gặp 47%, phù hợp với Đỗ Trung Quân 50,2%, Mai Thế Trạch và Nguyễn Thy Khuê là 50%. Kết quả của chúng tôi thấp hơn theo nghiên cứu của tác giả nước ngoài: Ross [159] là 72%, Gordon
[117] là 82% và Boscaro [58] là 80%. Sự khác biệt này giải thích do đặc điểm người Việt Nam và phù hợp tỷ lệ cao huyết áp nói chung của người Việt Nam.
- Các biểu hiện lâm sàng khác: Biểu hiện thần kinh và tâm thần được nhiều tác giả coi đây là triệu chứng có giá trị chẩn đoán và tiên lượng bệnh [39],[58],[111] với biểu hiện ở mức độ khác nhau: nhẹ thì giảm trí nhớ, nặng thì rối loạn tâm thần, cơ chế do tác dụng của steroid lên thần kinh trung
ương. Kết quả nghiên cứu chúng tôi có 2 trường hợp đặc biệt nặng; 1 bệnh nhân lú lẫn, sau mổ ổn định. 1 bệnh nhân rối loạn tâm thần nặng, luôn có hoang tưởng tự sát, bệnh nhân đã nhảy lầu chết sau mổ 2 tháng (H 3.1 và 3. 3). Mệt mỏi, yếu và teo cơ có liên quan đến sự tổng hợp protein tế bào [57],
chúng xuất hiện sớm nhưng dễ bỏ qua. Rối loạn kinh nguyệt, mất kinh, giảm tình dục, nam tính hóa là biểu hiện sớm của cường cortisol [88],[117]. Đỏi thỏo đường, chúng tôi gặp 13%, kết quả thấp hơn so với tác giả châu ©u nhưng phù hợp nghiên cứu của Tam tại Thái lan là 12,1%. Kết quả nghiên
cứu của đề tài có một số triệu chứng thấp hơn so các tác giả nước ngoài, điều này có thể do đặc điểm dịch tễ học.
* Biểu hiện hình thể và da là dấu hiệu lâm sàng rất có giá trị trong chẩn đoán hội chứng Cushing, cao huyết áp không phải dấu hiệu thường gặp ở người Việt Nam.
Bảng 4.1: Lâm sàng hội chứng Cushing so với các tác giả khác
Tỷ lệ % | |||
Nhóm nghiên cứu | Đỗ Trung Quân | Lynnette | |
Giảm trí nhớ | 93 | 96,6 | 73 |
Trầm cảm | 46 | 62,7 | 25 |
Đau đầu | 40 | 47,5 | 50 |
MƯt mái | 100 | 100 | 100 |
Teo cơ | 40 | 74,6 | 68 |
Đau xương | 33 | 50,8 | 80 |
Rối loạn kinh nguyệt | 80 | 100 | 100 |
©m vật to | 13 | 12,5 | R* |
Đái tháo đường | 13 | 6,8 | 18 |
Có thể bạn quan tâm!
-
 Biểu Hiện Lâm Sàng Ở 40 Bệnh Nhân Pheochromocytome
Biểu Hiện Lâm Sàng Ở 40 Bệnh Nhân Pheochromocytome -
 Đặc Điểm Hoại Tử, Chảy Máu, Vôi Hoá, Đè Đẩy Và Xâm Lấn
Đặc Điểm Hoại Tử, Chảy Máu, Vôi Hoá, Đè Đẩy Và Xâm Lấn -
 Đại Thể U Vỏ (Hội Chứng Conn); Bệnh Nhân Số 85
Đại Thể U Vỏ (Hội Chứng Conn); Bệnh Nhân Số 85 -
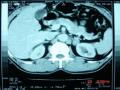
 Đặc Điểm Của Siêu Âm Vμ Chụp Cắt Lớp Vi Tính Trong Chẩn
Đặc Điểm Của Siêu Âm Vμ Chụp Cắt Lớp Vi Tính Trong Chẩn -
 Bμn Luận Về Ứng Dụng Của Phẫu Thuật Nội Soi Đường Qua Phúc Mạc Trong Điều Trị Các U Tuyến Thượng Thận
Bμn Luận Về Ứng Dụng Của Phẫu Thuật Nội Soi Đường Qua Phúc Mạc Trong Điều Trị Các U Tuyến Thượng Thận -
 Kỹ Thuật Mổ Nội Soi Trong Phúc Mạc Cắt U Tuyến Thượng Thận:
Kỹ Thuật Mổ Nội Soi Trong Phúc Mạc Cắt U Tuyến Thượng Thận:
Xem toàn bộ 169 trang tài liệu này.

R* Không thông báo
4.2.1.2. Xét nghiệm sinh hóa đặc hiệu
Định lượng nồng độ cortisol toàn phần trong huyết thanh theo nhịp ngày
đêm bằng phương pháp ELISA là xét nghiệm rất có giá trị trong chẩn đoán xác định hội chứng Cushing [70],[128]. Kết quả định lượng cortisol từ bảng
3.6 của nhóm nghiên cứu ở 15/15 bệnh nhân cho thấy có 15/15 bệnh nhân cao hơn mức bình thường và có rối loạn nhịp tiết ngày đêm phù hợp với nghiên cứu của Đỗ Trung Quân [20], Boggan [41], Christine [59], Lynnette
[111] và Hau Liu [88] là 100%.
4.2.1.3. Xét nghiệm sinh hóa, cận lâm sàng không đặc hiệu
Đường máu kiểm tra lúc đói có 2/15 trường hợp đường máu cao (13%) phù hợp nghiên cứu của Đỗ Trung Quân là 4/59 [20] và Aron [39] là 20%. Theo bảng 3. 6 điện giải máu và các thăm khám cận lâm sàng khác trong nhóm nghiên cứu cho kết quả bình thường. Một số tác giả có đề cập tới sự giảm kali và tăng canxi máu do hiện tượng đái nhiều và huy động canxi do loãng xương hay gặp trong hội chứng Cushing ác tính [57],[58]. Các xét nghiệm không đặc hiệu này thay đổi không đáng kể và không có giá trị chẩn
đoán bệnh.
4.2.2. Hội chứng tăng tiết aldosteron nguyên phát:
4.2.2.1. Lâm sàng:
- Cao huyết áp: theo nhiều tác giả cao huyết áp là dấu hiệu thường gặp dẫn bệnh nhân tới khám thầy thuốc [83],[181],[79],[161],[165]. Cơ chế gây ra do tăng aldosteron chất mạnh nhất trong nhóm mineralo-corticoides, nó
điều hoà thăng băng nước và điện giải thông qua hệ thống renine-angiotensine. Nghiên cứu của chúng tôi gặp 100% bệnh nhân có cao huyết áp phù hợp kết quả nghiên cứu của Nguyễn Trinh Cơ [5], Lê Ngọc Từ [28], Nguyễn Bửu Triều [27], Wheeler [165] và Young [161] là 100%.
- Các dấu hiệu lâm sàng khác: Kết quả theo bảng 3. 7 cho thấy các biểu hiện: co rút cơ, kèm theo liệt nhẹ từng đợt, suy nhược cơ thể là nhóm triệu chứng không gặp thường xuyên. Các dấu hiệu: đái nhiều, uống nhiều về
đêm là dấu hiệu của hạ kali máu, gặp tỷ lệ không cao, mặc dù xét nghiệm sinh hóa kali máu giảm trong 80-100%, điều này có thể sự xuất hiện nhóm triệu chứng trên còn phụ thuộc mức độ giảm K+ trong huyết thanh. Kết quả của chúng tôi phù hợp với nghiên cứu của Gocke. I tại bảng 4.2.
Bảng 4.2: Kết quả lâm sàng hội chứng cường aldosteron nguyên phát của nhóm nghiên cứu so với Gockel. I [72]
Nhóm nghiên cứu (n=17) (%) | Gockel. I (n=40) (%) | |
Cao huyết áp | 100 | 100 |
Co rút cơ | 29,4 | 21,2 |
Đái nhiều | 11,7 | 7,9 |
Khát nhiều | 11,7 | 5,3 |
Suy nhược cơ thể | 23,5 | 15,8 |
Rối loạn nhịp tim | 17,6 | 13,2 |
4.2.2.2. Xét nghiệm sinh hóa:
- Kali máu giảm: là biểu hiện thường gặp trong hội chứng Conn. Cơ chế gây ra do aldosteron làm tăng tái hấp thu N+ ở ống thận vào dịch ngoại bào, tăng thể tích dịch ngoài tế bào và lượng Na+ trong cơ thể. K+ được thải ra ngoài để hấp thụ Na+, H+ đi vào nội bào gây tình trạng kiềm chuyển hóa. K+ giảm gây ra tình trạng giảm dung nạp với glucoza và đề kháng với vasoprepsine [161],[165]. Mai Thế Trạch và Nguyễn Thy Khuê [30] cho rằng trong hội chứng Conn có 20% K+ máu có thể ở mức bình thường. Kết quả nghiên cứu của chúng tôi K+ máu giảm trong 88% với trị số trung bình 2,6 mmol/l thay đổi từ 5-3,6mmol/l (bảng 3. 8), nghiên cứu của Nguyễn Trinh Cơ [5], Nguyễn Như Bằng [1] K+ máu giảm 100% (2mEq/l), của Harris
[91] K+ giảm 90%, với trị số trung bình 2,8mmol/l (1,4-3,6 mmol/l).
- Định lượng aldosteron máu: đây là xét nghiệm có giá trị trong chẩn
đoán bệnh, rất tiếc do điều kiện phương tiện và hóa chất, nhóm nghiên cứu của chúng tôi mặc dù đã cố gắng nhưng không thể thực hiện được xét nghiệm này. Định lượng aldostreron trong huyết tương vào 8h sáng tư thế nằm sau ít nhất 4h, bệnh nhân được ăn chế độ đủ muối trước đó mấy ngày vì nếu thiếu muối cơ thể sẽ tăng tiết aldosteron. Nếu nồng độ aldosteron huyết thanh lớn hơn
25ng/dl thì thường là do adenom TTT gây tăng tiết aldosteron. Khi nồng độ aldosteron quá lớn sẽ ức chế hệ thống renin-angiotensin. Theo Weinberger
[161] nồng độ aldosteron huyết tương (PCA) trên hoạt tính renin huyết tương (PRA) lớn hơn 30 và PCA> 20ng/dl có thể chẩn đoán cường aldosteron nguyên phát với độ nhạy 90%.
- Thăm khám cận lâm sàng khác: điện tâm đồ và siêu âm tim có ý nghĩa
đánh giá hậu quả cao huyết áp. Trong nhóm nghiên cứu kết quả bảng 3.9 cho thấy tỷ lệ dày thất trái trên điện tâm đồ là 64% và trên SA tim là 71%.
Siêu âm động mạch thận nhằm loại trừ chẩn đoán nguyên nhân cao huyết áp bệnh lý tại thận, kết quả của nhóm nghiên cứu siêu âm động mạch thận bình thường là 100%.
4.2.3. Hội chứng Apert-Gallais
Trong nhóm nghiên cứu chỉ có 1 trường hợp nam tính hoá ở một bệnh nhi nữ 10 tuổi, lâm sàng rất điển hình đặc trưng bởi sự thay đổi của hình dáng bộ phận sinh dục ngoài: Âm vật phì đại giống như dương vật, hai bên sát môi lớn phì đại to giống như vùng bìu ở trẻ nam (hình 3.4). Xét nghiệm hormon hướng sinh dục được làm oestradiol 257 Pg/ml, testosterone 12.8 nmol/L, LH: 4 UI/L, FSH: 5 UI.
Siêu âm, chụp CLVT phát hiện u thượng thận trái. Kích thước u là 45mm. Trong lúc mổ kiểm tra tử cung và hai phần phụ phát triển bình thường. Kết quả giải phẫu bệnh trả lời u vỏ thượng thận. Phù hợp kết quả nghiên cứu của Lê Ngọc Từ, Nguyễn Thị Xiêm [23] và Peix[186].
4.2.4. Pheochromocytome:
4.2.4.1 Lâm sàng:
- Cao huyết áp: cao huyết áp là dấu hiệu lâm sàng chủ yếu và thường gặp [3],[21],[30],[94],[151],[169]. Cơ chế do sự tăng cao catecholamine trong máu. Cao huyết áp biểu hiện các hình thái khác nhau:
Cơn cao huyết áp kịch phát: có đặc tính thường bất thình lình hoặc sau vận động gắng sức hoặc tác động kích thích cơ học vào vùng hố thắt lưng.
Với triệu chứng cảm giác nghẹt thở, khó chịu vì cảm giác kiến bò đầu ngón tay, chuột rút đau bắp chân tay, đau bụng, lưng và vùng trước tim. Đặc biệt trội lên 3 dấu hiệu đau đầu, nhịp tim nhanh và ra nhiều mồ hôi. Huyết áp trong cơn thường rất cao, theo Mai Thế Trạch và Nguyễn Thy Khuê là 280/120mmHg [30], Lê Ngọc Từ là 260-270/120-140mmHg [29] và của nhóm nghiên cứu là 280-300/140-160mmHg. Cơn kéo dài từ vài phút đến vài chục phút. Cơn qua đi để lại cảm giác mệt mỏi và đi tiểu nhiều. Cơn tái phát khoảng cách không nhất định và mật độ tăng lên theo thời gian mắc bệnh.
Cao huyết áp thường xuyên: cao huyết áp cả tối đa và tối thiểu nhưng mức độ khác nhau, kèm theo các hậu quả trên dây thần kinh thị giác: nhức
đầu dữ dội, tổn thương đáy mắt.
Cao huyết áp thường xuyên xen lẫn cơn kịch phát: Trên nền cao huyết áp thường xuyên xảy ra những thay đổi có tính kịch phát nhưng biểu hiện cơn không còn điển hình nữa.
Kết quả trong nhóm nghiên cứu cơn cao huyết áp kịch phát chiếm 38%, cao huyết áp thường xuyên là 62% phù hợp kết quả của Mai Thế Trạch và Nguyễn Thy Khuê là 30% và 64%, của Hume DM là 30% và 65% [55]. theo Pannier [188] cao huyết áp thường xuyên chiếm 50%, Orchard cao huyết áp phối hợp cơn kịch phát chiếm 72%. Thống kê của Proye [184] qua 282 bệnh nhân tỷ lệ cao huyết áp là 77,6%, trong đó cơn kịch phát chiếm 27,7%, cao thường xuyên là 18,4% và cao huyết áp thường xuyên kết hợp cơn kịch phát là 31,5%. Sự khác biệt này có thể do bệnh nhân của nhóm nghiên cứu thường đến bệnh viện muộn hơn.
- Các triệu chứng lâm sàng không điển hình: nhiều tác giả cho rằng một số triệu chứng lâm sàng không điển hình là do ảnh hưởng của catecholamine trong máu [46],[122],[151],[188]. Theo Peix đau bụng khu trú là 10%, phối hợp sỏi mật 20% [186]. Kết quả nghiên cứu của chúng tôi bảng
3.11 phù hợp với các tác giả trên.
Bảng 4.3 cho thấy nghiên cứu của chúng tôi phù hợp với nghiên cứu của Hume. DM về các dấu hiệu lâm sàng của pheochromocytome.