huyết thanh kháng Ig người. Đây là một xét nghiệm rất nhậy; khoảng 90% bệnh nhân nhược cơ nặng cho kết quả dương tính khi làm xét nghiệm, đồng thời có rất ít trường hợp dương tính giả.
12.4.1.4. Điện di miễn dịch ngược dòng (countercurrent electro-phoresis)
Phương pháp này có thể được dùng để phát hiện kháng thể đối với nhiều loại kháng nguyên nhân chiết xuất được bằng nước muối và kháng nguyên bào tương mà ta gọi chung là “kháng nguyên nhân chiết xuất (ENA). Tuyến ức của bê hoặc thỏ được dùng làm nguồn cung cấp phần lớn kháng nguyên nhân, còn kháng nguyên Ro/SSA là kháng nguyên bào tương và được tách chiết từ lách người. Huyết thanh của mỗi cá thể thường chứa kháng thể chống lại nhiều kháng nguyên; nhưng mỗi tính đặc hiệu kháng thể thường chỉ thấy trên một nhóm nhỏ bệnh nhân mắc bệnh mô liên kết và vì thế mà kháng thể này có tính chẩn đoán đối với bệnh đó (Bảng 12.2).Tuy nhiên, vì kháng nguyên tinh khiết không phải đủ rẻ để có thể xét nghiệm thường xuyên nên người ta đang cố gắng sử dụng công nghệ DNA tái tổ hợp để sản xuất. Riêng huyết thanh chứng có chứa kháng thể đã biết thì hiện đã có bán sẵn.
Bảng 12.2. Đọc kết quả về kháng thể chống các thành phần ENA
LIÊN QUAN LÂM SÀNG | ||
Kháng nguyên | Nguồn kháng nguyên | |
K/nguyên Smith | RTE | Một mình hoặc kèm với K/thể U1- |
(Sm) | RNP: tiểu nhóm của SLE (20%) | |
Ribonucleoprotein | RTE | Hiệu giá cao: bệnh mô liên kết hỗn |
(U1- RNP) | hợp (100%) | |
Ro/SSA | HSE | SLE không có kháng thể |
kháng nhân | ||
Lupus sơ sinh và block tim | ||
bẩm sinh | ||
La/SSB | RTE | Lupus da bán cấp |
Scl 70 | RTE | Hội chứng Sjogren tiên phát |
Jo -1 | CTE | Xơ hóa hệ thống (20%) |
Viêm cơ – thường kèm xơ hóa phổi |
Có thể bạn quan tâm!
-
 Mất Hấp Thu Vitamin B12 Trong Bệnh Thiếu Máu Ác Tính Bình Thường Vitamin B12 Được Hấp Thu Qua Niêm
Mất Hấp Thu Vitamin B12 Trong Bệnh Thiếu Máu Ác Tính Bình Thường Vitamin B12 Được Hấp Thu Qua Niêm -
 Định Lượng Immunoglobulin Và Các Protein Đặc Hiệu Khác
Định Lượng Immunoglobulin Và Các Protein Đặc Hiệu Khác -
 Các Thử Nghiệm Bì. (A) Thử Nghiệm Lẩy; (B) Thử Nghiệm Nội Bì.
Các Thử Nghiệm Bì. (A) Thử Nghiệm Lẩy; (B) Thử Nghiệm Nội Bì. -
 Miễn dịch học Phần 2 - 15
Miễn dịch học Phần 2 - 15
Xem toàn bộ 129 trang tài liệu này.
RTE = Tinh chất tuyến ức thỏ; HSE = Tinh chất lách người; CTE =Tinh chất tuyến
ức bê.
Điện di miễn dịch ngược dòng tức là cho điện di kháng nguyên và kháng thể chạy ngược chiều về phía nhau. Với pH thích hợp, những kháng nguyên hơi có tính axít sẽ di chuyển nhanh chóng về phía anode còn kháng thể thì chạy về phía cathode; trong khi đó, nồng độ của chúng không thay đổi. Nếu huyết thanh bệnh nhân có chứa kháng thể thích hợp một đường tủa sẽ hình thành giữa các lỗ chứa kháng nguyên và kháng thể (Hình 12.12).
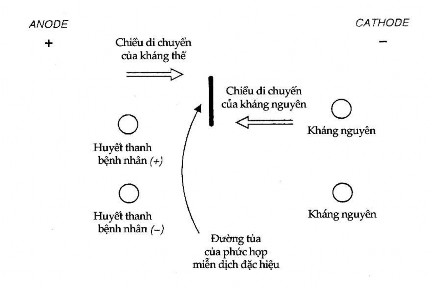
Hình 12.12. Điện di miễn dịch ngược dòng.
Điện di miễn dịch ngược dòng thường được dùng tốt nhất là để sàng lọc huyết thanh. Sau đó, tính đặc hiệu kháng nguyên của huyết thanh dương tính được xác định bằng kỹ thuật Ouchterlony (xem Hình 12.10). Chất chiết xuất kháng nguyên được đặt ở lỗ giữa, xung quanh là huyết thanh đã thử thấy dương tính và huyết thanh chứng đã biết tính đặc hiệu. Huyết thanh chứng và huyết thanh thử được đặt cạnh nhau: một đường tủa tương tự sẽ chứng tỏ rằng huyết thanh có tính đặc hiệu kháng nguyên tương tự.
12.4.2. Trong bệnh phẩm sinh thiết
Khảo sát bằng phương pháp hóa mô miễn dịch (immunohistochemical) trên các mẫu sinh thiết lấy từ mô bình thường và bệnh lý có thể cho thấy có lắng đọng immunoglobulin, bổ thể, và đôi khi có cả kháng nguyên. Immunoglobulin thấy ở đây có thể là kháng thể đến phản ứng với kháng nguyên đặc hiệu mô hay đặc hiệu cơ quan, hoặc có thể là trong phức hợp miễn dịch hình thành từ trước đến lắng đọng ở mô, một số phức hợp có chứa kháng nguyên ngoại sinh.
Các mẫu sinh thiết để dùng cho xét nghiệm bằng kỹ thuật miễn dịch huỳnh quang không được cố định, và phải được chuyển ngay cho phòng thí nghiệm trong nhiệt độ lạnh. Sau đó, chúng sẽ được làm đông lạnh đột ngột và cắt mỏng; các lát cắt được rửa bằng nước muối để giảm độ nhuộm bẩn của nền trước khi cho ủ với kháng huyết thanh có cộng hợp (conjugate) thích hợp. Một mẫu song song được nhuộm với hematoxylin và eosin để xem hình
ảnh hình thái học. Kỹ thuật này thường được dùng cho các mẫu sinh thiết thận, da và tủy xương và nó tỏ ra rất có ích cho chẩn đoán. Chỉ định sử dụng kỹ thuật này đã được đề cập ở các chương lâm sàng.
12.5. Khảo sát bổ thể
Các phương pháp dùng để khảo sát bổ thể huyết thanh được chia làm hai; kỹ thuật đo hoạt tính chức năng như gây tan máu, và kỹ thuật nhận diện bản chất kháng nguyên của mỗi thành phần bổ thể.
12.5.1. Đánh giá chức năng
Kỹ thuật gây tan máu là kỹ thuật được dùng phổ biến nhất trong các phòng thí nghiệm thường quy. Chỉ số thường được đánh giá là CH50 (bổ thể gây tan máu toàn phần). Kỹ thuật này tính lượng huyết thanh cần thiết (tức lượng bổ thể cần thiết) để gây ly giải 50% số lượng hồng cầu mẫn cảm. Huyết thanh bệnh nhân luôn được định hiệu giá dựa theo một huyết thanh chuẩn. Giả sử rằng các mẫu huyết thanh được đưa đến phòng thí nghiệm ngay lập tức, thì kỹ thuật này cho kết quả rất nhạy và đáng tin cậy. Đây là một xét nghiệm cần thiết nếu chúng ta nghi ngờ bệnh nhân bị thiếu hụt di truyền một thành phần bổ thể nào đó, tức là bệnh nhân thường bị nhiễm trùng lặp đi lặp lại hoặc bệnh nhân là thành viên của một gia đình bị SLE hay hội chứng giống SLE (SLE – like).
12.5.2. Xét nghiệm từng thành phần bổ thể
Định lượng C3 và C4 bằng phương pháp hóa miễn dịch là các xét nghiệm có ích nhất. Trên thế giới hiện nay đã sẵn có các huyết thanh chứng quốc tế. Định lượng các thành phần bổ thể khác có thể thực hiện được nhưng hiếm khi cần đến, trừ phi có trường hợp nghi ngờ bị thiếu các thành phần đó do di truyền thể hiện qua trị số CH50 giảm sút. Chúng ta cần phải định lượng chất ức chế C1q (C1qINH) nếu nghi ngờ bệnh nhân bị phù mạch (angioedema). Tuy nhiên, có điều chúng ta cần nhớ là tất cả các trị số đo được nói trên chỉ là những con số mang tính thời điểm, trong khi đó các thành phần này lại tác động như những protein pha cấp cho nên sự tổng hợp chúng gia tăng đáng kể trong viêm; hậu quả của sự tăng tổng hợp làm cho chúng ta không thấy khả năng tiêu thụ bổ thể và có thể chúng ta lại cho rằng lượng bổ thể vẫn bình thường. Điều này gợi ý với chúng ta rằng lúc đó cần phải định lượng thêm các protein pha cấp khác để xác định phản ứng pha cấp đang diễn ra vào thời điểm định lượng bổ thể.
Để có thể hiểu được vai trò của sự biến đổi lượng bổ thể trong các quá trình bệnh lý, chúng ta có thể xem xét các thành phần bổ thể theo 3 nhóm:
(1) các thành phần sớm của con đường cổ điển (C1, C4 và C2 ); (2) các thành
phần sớm của con đường không cổ điển (Yếu tố B, D và P); và (3) các thành phần muộn chung cho cả hai con đường (C3 đến C9 ). Trong thực hành (Bảng 18.9), khi lượng C3 và C4 thấp nhưng yếu tố B bình thường thì sự hoạt hóa chỉ xảy ra theo con đường cổ điển; còn nếu cả C3, C4 và yếu tố B đều thấp thì có lẽ con đường không cổ điển đang được hoạt hóa theo lối vòng cung phản hồi (feedback loop) (xem lại chương 1) hoặc do hoạt hóa đồng thời. Nếu lượng C4 bình thường còn C3 và yếu tố B thấp thì có nghĩa là đang có sự hoạt hóa của chỉ con đường không cổ điển.
Như vậy, chúng ta có thể thấy rằng việc đo C3 và C4 nhiều lần có thể giúp ích cho việc theo dòi các bệnh nhân bị mắc một số dạng bệnh viêm cầu thận, SLE và viêm mạch. Nếu chúng thấp khi mắc bệnh, thì có thể trở lại bình thường khi hồi phục, do đó, C3 và C4 cũng giúp ích cho việc theo dòi điều trị. Xét nghiệm bổ thể thường quy rất ít giá trị đối với đa số các bệnh viêm cấp và mạn tính (Bảng 12.3).
Bảng 12.3. Phân tích các biến đổi bổ thể trong bệnh lý
THỂ | CON ĐƯỜNG HOẠT HÓA | VÍ DỤ | |||
CH50 | C4 | C3 | Y/tố B | ||
| | | Bt | Cổ điển | SLE; viêm mạch |
| | | | Cả hai đường Giảm tổng hợp các thành phần | Một số ca SLE Nhiễm khuẩn máu gram âm Hoại tử gan cấp |
| Bt | Bt | Bt | Không cổ điển Cổ điển đối với chỉ C4 và C2 | Tự kháng thể C3NeF Phù mạch di truyền (thiếu hụt C1IHN) |
Cryoglobulin máu | |||||
| | | | Tăng tổng hợp các thành phần | Viêm cấp và mạn |
(Bt= Bình thường)
12.5.3. Phát hiện các sản phẩm phân cắt của C3
Xét nghiệm này rất có ích trong trường hợp bệnh nhân bị sốc nội độc tố, tức là khi trong cơ thể có khả năng hoạt hóa C3 theo đường không cổ điển. Độ di chuyển trên điện di của C3 và các sản phẩm phân cắt của nó (ví dụ C3dg) khác nhau. Đối với các mẫu huyết tương lấy từ bệnh nhân đã có phân cắt C3 in vivo thì các sản phẩm phân cắt có thể phát hiện được trong huyết tương chống đông bằng EDTA, trong khi đó trong các mẫu huyết tương bình thường chỉ có thể phát hiện C3 còn nguyên vẹn. Sự hiện diện của EDTA ngăn chặn được sự phân cắt xảy ra in vitro sau khi lấy máu tĩnh mạch.
12.5.4. Yếu tố viêm thận C3 (C3NeF)
Yếu tố viêm thận C3 là một tự kháng thể chống C3 hoạt hóa. Tự kháng thể này làm bền vững enzym C3 convertase của con đường không cổ điển và cho phép sự phân cắt C3 tiếp tục xảy ra. Người ta nghi ngờ có C3 NeF trên những bệnh nhân có mức C3 thấp không giải thích được; đây thường là những người mắc bệnh thận hoặc nhiễm trùng tái đi tái lại. Yếu tố này được phát hiện bằng cách cho huyết thanh bệnh nhân ủ với huyết thanh bình thường; cách này làm cho yếu tố viêm thận C3 của bệnh nhân phân cắt C3 trong huyết thanh bình thường. Và chúng ta đem hỗn hợp này cho định lượng C3c.
12.6. Khảo sát phức hợp miễn dịch
Rất nhiều bằng chứng đã cho thấy rằng phức hợp miễn dịch đã tham gia vào cơ chế bệnh sinh của tổn thương mô trong nhiều bệnh của người. Việc tham gia gây triệu chứng lâm sàng của phức hợp miễn dịch thường được đánh giá bằng hai cách: cách thứ nhất là phân tích các hình ảnh tổn thương mô để tìm bằng chứng của sự lắng đọng phức hợp miễn dịch, và cách kia là tìm phức hợp miễn dịch trong huyết thanh và các dịch cơ thể.
Trong một số bối cảnh lâm sàng việc phát hiện phức hợp miễn dịch tỏ ra không cần thiết và sự hiện diện của phức hợp miễn dịch lưu động không đặc hiệu cho bất cứ bệnh phức hợp miễn dịch nào. Các tổn thương do phức hợp miễn dịch gây ra có thể xuất hiện mà không thấy có phức hợp miễn dịch lưu động; và ngược lại chúng ta lại thường có thể tìm thấy phức hợp trong huyết thanh người bình thường. Phát hiện phức hợp lưu động có thể có ích cho việc đánh giá hiệu quả của thay huyết tương. Đối với tất cả những trường hợp nghi ngờ có vai trò bệnh sinh của phức hợp miễn dịch, chúng ta nên tiến hành khảo sát trực tiếp sinh thiết mô nếu được, và nhớ rằng khảo sát này không thể thay thế bằng thử nghiệm tìm phức hợp lưu động được.
Việc xét nghiệm phức hợp miễn dịch huyết thanh không phải bệnh viện nào cũng thực hiện. Hơn nữa, giữa các bệnh viện luôn có sự khác nhau rất lớn về kết quả đạt được vì thế mà việc chuẩn hóa là một điều kiện quan trọng trước khi đưa xét nghiệm vào thường quy xét nghiệm. Hiện nay, trên thế giới ta đã có bán những sản phẩm chuẩn cho những phòng thí nghiệm miễn dịch đặc biệt chuyên khoa. Nhưng dù sao, khi làm xét nghiệm này, các kết qủa phải được đánh giá trong phối hợp giữa la-bô và bác sĩ lâm sàng.
Có nhiều phương pháp phát hiện phức hợp miễn dịch lưu động, mỗi phương pháp điều có ưu điểm riêng. Nguyên lý của những phương pháp này là phát hiện immunoglobulin có trong phức hợp mà không cần chú ý bản chất của kháng nguyên là gì. Cơ sở của kỹ thuật kết tủa lạnh (cryo-precipitation) chưa được hiểu hoàn toàn và phương pháp này chỉ phát hiện được một số phức hợp nào đó. Những xét nghiệm phụ thuộc vào thụ thể bổ thể không phát hiện được phức hợp có mang kháng thể thuộc loại không cố định và hoạt hóa bổ thể. Những thử nghiệm đối với thụ thể Fc không phát hiện được những phức hợp chứa những immunoglobulin không phải là IgG. Ngoài ra,
tất cả các phương pháp đều dễ bị gây trở ngại bởi những chất không phải là phức hợp miễn dịch. Và, hiện nay, chưa có cách nào để phân biệt những immunoglobulin kết tủa không đặc hiệu với phức hợp miễn dịch thật sự. Việc bảo quản huyết thanh không đúng cách, việc làm tan rồi làm đông huyết thanh nhiều lần có thể làm cho immunoglonulin kết tủa. Tuy vậy, qua nhiều báo cáo của các công trình hợp tác của Tổ chức Y tế thế giới, người ta thấy rò rằng có một số xét nghiệm (đặc biệt là xét nghiệm liên kết C1q, thử nghiệm conglutinin, thử nghiệm ức chế yếu tố thấp đơn clôn, xét nghiệm dùng tế bào Raji) giúp phân biệt được huyết thanh bình thường. Kết quả dương tính của những xét nghiệm này chứng tỏ có sự hiện diện của phức hợp miễn dịch lưu động trong máu bệnh nhân.
12.7. Khảo sát lymphô bào
Có ba kiểu xét nghiệm dùng để đánh giá tế bào: (1) đếm số lượng các loại tế bào; (2) thử nghiệm in vivo; và (3) đánh giá chức năng của từng loại tế bào.
12.7.1. Đếm số lượng tế bào lymphô
Chúng ta bắt đầu khảo sát được các tiểu quần thể tế bào lympho từ khi biết rằng chúng có mang các dấu ấn bề mặt khác nhau. Đếm số lượng tế bào lympho trong các tiểu quần thể T và B rất có ý nghĩa đối với các bệnh thiếu hụt miễn dịch và tăng sinh lymphô. Xét nghiệm này ngày càng được áp dụng cho bệnh nhân nhiễm HIV để đánh giá mức độ suy giảm miễn dịch và tiên lượng cũng như để theo dòi các liệu pháp chống virus thực nghiệm. Người ta đã đưa ra một sơ đồ đảm bảo chất lượng để chuẩn hóa dần xét nghiệm này.
Tất cả mọi đánh giá đối với tế bào lympho đều phải tiến hành với máu chống đông mới lấy và chỉ sau khi có ý kiến tham vấn của la-bô miễn dịch. Trong xét nghiệm này, chúng ta có thể dùng máu toàn phần hoặc tế bào lympho đã tách. Việc tách tế bào lympho từ máu toàn phần được thực hiện bằng cách đặt máu đã chống đông bằng heparin lên chất Ficoll có tỉ trọng thích hợp. Sau khi ly tâm, hồng cầu và bạch cầu múi và chìm vào lớp Ficoll để lại toàn bộ tế bào lympho và một vài monocyte trên bề mặt của lớp Ficoll. Lớp tế bào này có thể hút ra dễ dàng bằng ống hút và đem rửa sạch để dùng (Hình 12.13).
Tất cả đã sản xuất kháng thể đơn clôn để nhận diện các tiểu quần thể tế bào lympho T trong máu ngoại biên. Máu toàn phần hay tế bào lympho thuần khiết được ủ với kháng huyết thanh chuột đặc hiệu tương ứng và sau đó đem nhuộm với kháng thể cấp 2 chống Ig chuột đã được đánh dấu. Các tế bào dương tính có thể đếm được dưới kính hiển vi. Một cách khác là người ta cho lympho bào đã nhuộm đi qua một chùm tia laser và các tia sáng phát ra từ các chất đánh dấu trên tế bào sẽ được một cảm biến tiếp nhận. Các tín hiệu điện tử thu được sẽ giúp để phân tích các tiểu quần thể tế bào. Đó là nguyên lý của phương pháp gọi là phép đếm tế bào bằng máy (cytometry). Hiện nay trên thế giới đã có sẵn nhiều kháng huyết thanh đơn clôn dùng để nhận diện và đếm các loại kháng nguyên CD xuất hiện đặc trưng trên các loại tế bào khác nhau như T giúp đỡ/khởi động (CD4), T ức chế/gây độc
(CD8). Có điều chúng ta cần lưu ý là khi kết quả được thể hiện bằng tỉ lệ CD4:CD8 thì kết quả này không có ý nghĩa lắm; vì tỉ lệ CD4:CD8 thấp có thể gặp trong hai trường hợp bệnh lý khác nhau xa, đó là suy giảm tế bào giúp đỡ và gia tăng tế bào ức chế. Do đó, kết quả nên được trình bày dưới dạng các con số tuyệt đối dựa vào số lượng lymphô toàn phần.
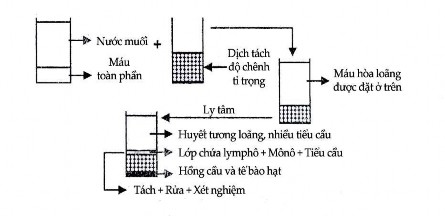
Hình 12.13. Quy trình tách tế bào lymphô ra khỏi máu toàn phần
Lymphô bào B hầu như chủ yếu được nhận diện qua sự hiện diện của immunoglobulin bề mặt là các phân tử được tổng hợp trong các tế bào này. Phương pháp phát hiện là kỹ thuật miễn dịch huỳnh quang trực tiếp dùng kháng huyết thanh chống immunoglobulin người cộng hợp (conjugate) với chất huỳnh quang (fluorescein). Tế bào lympho được ủ với chất cộng hợp này, sau đó đem rửa và đọc vào kính hiển vi huỳnh quang hoặc máy đếm tế bào. Immunoglobulin bề mặt được nhìn thấy như một vòng nhẫn phát quang xung quanh tế bào. Với phương pháp này, số tế bào lympho B đếm được chiếm 4 – 12% tổng số tế bào lympho trong máu ngoại biên. Ngoài ra, người ta cũng đã bán sẵn các kháng thể đơn clôn khác đặc hiệu tế bào B để chúng ta dùng khi cần.
12.7.2. Phản ứng da quá mẫn muộn ( in vivo)
Có hai loại phản ứng da in vivo được dùng để phát hiện lympho bào T mẫn cảm đặc hiệu, đó là: thử nghiệm nội bì, dùng kháng nguyên tiêm vào lớp nội bì (xem Hình 12.8), và thử nghiệm áp: áp kháng nguyên lên da để cho hấp thụ qua da.
Thử nghiệm nội bì đã được nhiều người biết là phản ứng tuberculin (Mantoux). Dẫn xuất protein tinh khiết (PPD) của tuberculin là một chất chiết xuất từ Mycobacterium hominis. Phản ứng dương tính của thử nghiệm da quá mẫn muộn xuất hiện sau 48 giờ: chỗ tiêm đỏ và cứng nhưng không ngứa hay đau. Phản ứng có cường độ tối đa sau 72 giờ và nhạt dần sau nhiều ngày. Hình ảnh này có thể phân biệt dễ dàng với phản ứng Arthus, là phản ứng xuất hiện sau khi tiêm 12 – 24 giờ, có phù và đôi khi ngứa. Trên 75% quần thể người lớn cho kết quả dương tính đối với phản ứng tuberculin. Nếu phản ứng xảy ra mạnh thì có nghĩa là đang có nhiễm trùng mycobacterium