(Nguồn: Viện Dinh dưỡng Quốc gia/Bộ Y tế)
N hư vậy, đến năm 2015, Sơn La vẫn là 1 trong 22/63 tỉnh, thành phố có tỉ lệ SDD thấp còi cao nhất trong cả nước. Chính vì thế, để góp phần nâng cao tầm vóc, thể lực cho người dân khu vực miền núi phía Bắc nói chung và người dân Sơn La nói riêng, cần thực hiện kết hợp nhiều chính sách, biện pháp can thiệp tích cực, kịp thời nhằm giảm tỷ lệ SDD thấp còi của trẻ em nơi đây.
1.1.6. Các nghiên cứu can thiệp bổ sung vi chất dinh dưỡng cho trẻ em
1.6.1.1. Các nghiên cứu can thiệp bổ sung vi chất dinh dưỡng cho trẻ em trên thế giới
VCDD gồm các vitamin và khoáng chất là thành phần thiết yếu của chế độ ăn và cần thiết cho chức năng tế bào và phân tử bình thường trong cơ thể sống. Trong khi VCDD chỉ được cung cấp một lượng rất nhỏ (vi lượng), nhưng sự thiếu hụt của chúng có thể dẫn đến những tác động tiêu cực đối với sức khỏe. Thiếu VCDD đặc biệt là mối quan tâm ở các nước có thu nhập thấp và trung bình, do tiêu thụ không đủ thực phNm, chế độ ăn thiếu đa dạng và hấp thu kém các chất dinh dưỡng do nhiễm trùng, viêm và bệnh mạn tính [70]. Thiếu VCDD gây hậu quả ở các mức độ khác nhau tới tất cả các đối tượng, lứa tuổi trong xã hội và có nguy cơ tạo thành chu trình lặp lại giữa các thế hệ: trẻ sơ sinh thiếu VCDD có thể chất và trí tuệ phát triển kém khi trưởng thành dễ rơi vào tình trạng kinh tế xã hội thấp và sinh con đẻ cái dễ rơi vào tình trạng SDD. Thiếu hụt vi chất trong thời kỳ mang thai có thể ảnh hưởng đến sức khỏe của bà mẹ và lại những hậu quả nặng nề như sảy thai, sinh non, thai chết lưu, dị tật, SDD bào thai, trẻ nhỏ SDD, giảm sút trí tuệ, suy yếu miễn dịch và lâu dài để lại ảnh hưởng đến sự phát triển trí tuệ và thể chất của trẻ trong những năm đầu đời và gây gánh nặng lên hệ thống chăm sóc sức khỏe và để lại hậu quả lâu dài trên nguồn nhân lực, kinh tế xã hội của mỗi quốc gia [71]. Đặc biệt, trẻ em dưới 36- 59 tháng tuổi là đối tượng dễ bị tổn thương, vì tốc độ tăng trưởng và phát triển nhanh đòi hỏi nhu cầu cao hơn về VCDD [72]. Vì thế đây là đối tượng được ưu tiên thực hiện các chính sách can thiệp bổ sung VCDD cải thiện tăng trưởng và sức khỏe.
Một số nghiên cứu đã được thực hiện để đánh giá hiệu quả của từng VCDD trên đối tượng trẻ dưới 5 tuổi:
Phân tích tổng hợp sớm hơn và được biết đến rộng rãi là phân tích của Brown và CS (2002) [49] đã đánh giá các nghiên cứu về việc bổ sung kẽm và sự tăng trưởng
của trẻ em. Phân tích này bao gồm trẻ em ở mọi nhóm tuổi (<18 tuổi) và tìm thấy bằng chứng về tác dụng của việc bổ sung kẽm trong việc cải thiện chiều cao ở trẻ em, đặc biệt là ở những trẻ nhỏ hơn và thấp còi ở thời điểm ban đầu.
Có thể bạn quan tâm!
-
 Hiệu quả bổ sung đa vi chất dinh dưỡng và bột lá Riềng ấm lên tình trạng dinh dưỡng và miễn dịch của trẻ em 36-59 tháng tuổi dân tộc Thái tại thành phố Sơn La, tỉnh Sơn La - 2
Hiệu quả bổ sung đa vi chất dinh dưỡng và bột lá Riềng ấm lên tình trạng dinh dưỡng và miễn dịch của trẻ em 36-59 tháng tuổi dân tộc Thái tại thành phố Sơn La, tỉnh Sơn La - 2 -
 Đánh Giá Tình Trạng Dinh Dưỡng Trẻ Em Theo Chỉ Số Z-Score
Đánh Giá Tình Trạng Dinh Dưỡng Trẻ Em Theo Chỉ Số Z-Score -
 Sự Thay Đổi Tỷ Lệ Và Số Lượng Trẻ Em Suy Dinh Dưỡng Và Thừa Cân Giai
Sự Thay Đổi Tỷ Lệ Và Số Lượng Trẻ Em Suy Dinh Dưỡng Và Thừa Cân Giai -
 Các Nghiên Cứu Về Bổ Sung Dinh Dưỡng Cải Thiện Tình Trạng Nhiễm Khuẩn Của Trẻ Em
Các Nghiên Cứu Về Bổ Sung Dinh Dưỡng Cải Thiện Tình Trạng Nhiễm Khuẩn Của Trẻ Em -
 Bản Đồ Hành Chính Thành Phố Sơn La, Tỉnh Sơn La
Bản Đồ Hành Chính Thành Phố Sơn La, Tỉnh Sơn La -
 Phương Pháp Thu Thập Số Liệu Và Đánh Giá Các Chỉ Số/biến Số Nghiên Cứu
Phương Pháp Thu Thập Số Liệu Và Đánh Giá Các Chỉ Số/biến Số Nghiên Cứu
Xem toàn bộ 202 trang tài liệu này.
Các nghiên cứu của Mayo-Wilson và CS (2009) và Brown KH và CS (2014) về bổ sung kẽm cho thấy giúp cải thiện cả chiều cao theo tuổi và cân nặng theo chiều cao [73], [74]. Tuy nhiên, hiệu ứng này đã biến mất khi kẽm được bổ sung cùng với sắt [74]. Một phân tích tổng hợp được thực hiện năm 2011 [75], tác giả Imdad và CS đánh giá 36 nghiên cứu can thiệp bổ sung kẽm đối với tăng trưởng tuyến tính ở trẻ em <5 tuổi từ các nước đang phát triển. Trong số đó có 11 nghiên cứu, kẽm được cung cấp kết hợp với các VCDD khác (sắt, vitamin A). Phân tích cuối cùng sau khi tổng hợp tất cả các bộ dữ liệu (kẽm ± sắt,…) cho thấy tác động tích cực đáng kể của việc bổ sung kẽm đối với tăng trưởng tuyến tính ở các nước đang phát triển. Một phân tích nhóm nhỏ về kẽm được bổ sung kết hợp với sắt cho thấy tác dụng rõ rệt đối với tăng trưởng tuyến tính. Một phân tích nhóm nhỏ khác báo cáo sự gia tăng thực tế về chiều dài (cm) cho thấy rằng liều 10 mg kẽm/ngày trong thời gian 24 tuần dẫn đến mức tăng 0,37 (± 0,25) cm ở nhóm bổ sung kẽm so với giả dược.
Việc bổ sung và tăng cường sắt đối với tình trạng VCDD và tăng trưởng của trẻ em dưới 5 tuổi cũng được nhiều nhà nghiên cứu tiến hành.
Phân tích dữ liệu từ 60 thử nghiệm của Gera và CS (2012) [76] cho thấy việc bổ sung sắt vào thực phNm làm tăng đáng kể huyết sắc tố (0,42 g/dL; KTC 95%: 0,28, 0,56; p<0,001) và ferritin huyết thanh (1,36 μg/L; KTC 95%: 1,23, 1,52; p <0,001), giảm nguy cơ thiếu máu (RR: 0,59; KTC 95%: 0,48, 0,71; p<0,001) và thiếu sắt (RR: 0,48; KTC 95%: 0,38, 0,62; p<0,001), cải thiện các chỉ số khác của bổ sung sắt, và không ảnh hưởng đến nồng độ kẽm trong huyết thanh, nhiễm trùng, tăng trưởng thể chất, phát triển trí não và vận động. Tuy nhiên, tác giả cũng nhận thấy có sự không đồng nhất đáng kể đối với hầu hết các kết quả được đánh giá. Điều này tương tự với nghiên cứu Ramesh Athe và CS 2014 khi nghiên cứu tổng hợp các bổ sung sắt ở trẻ em dưới 10 tuổi [77], JS Huo và CS (2015) [78] khi nghiên cứu ảnh hưởng của nước tương tăng cường N aFeEDTA ở Trung Quốc. Đánh giá có hệ thống của N icholai N euberger và CS (2016) cho rằng hiệu quả tốt nhất đối với tình trạng sắt ở vùng lưu hành bệnh sốt rét đạt được khi bổ sung sắt kết hợp với điều trị chống sốt rét [79].
N ghiên cứu can thiệp có đối chứng, mù ba đánh giá hiệu quả bổ sung VCDD vào kẹo để cải thiện tình trạng sắt và vitamin A ở trẻ em từ 3 đến 6 tuổi ở một vùng nông thôn Ấn Độ [80] trong13 tuần. Sự gia tăng Hb ít nhất ở nhóm giả dược (0,3 g/dL) so với hai nhóm dùng liều đầy đủ (1,15-1,18 g/dL, p<0,001). Ở trẻ thiếu máu, sự gia tăng Hb khoảng 2 g/dL ở nhóm dùng đủ liều và 0,7g/dL ở nhóm dùng giả dược (p<0,001). N ồng độ ferritin chỉ tăng đáng kể ở nhóm dùng đủ liều hàng ngày (p<0,05). Tỷ lệ thiếu máu giảm từ khoảng 50% lúc ban đầu xuống 9,6% ở nhóm dùng đủ liều hàng ngày (p <0,01).
Tăng cường bổ sung vào thực phNm là một chiến lược quan trọng để kiểm soát tình trạng thiếu VCDD và có những ưu điểm như tỷ lệ bao phủ dân số cao và duy trì thói quen ăn uống. Della Lucie và CS (2017) đã nghiên cứu đánh giá mức độ chấp nhận và tác động của việc sử dụng gạo bổ sung VCDD (kẽm, thiamine, axit folic) đối với tình trạng dinh dưỡng của trẻ mẫu giáo [81]. 99 trẻ em theo học tại hai trường mầm non đã tham gia vào nghiên cứu trong 4 tháng. N hóm thử nghiệm được cung cấp VCDD trộn với gạo đánh bóng, như một phần của bữa ăn tại trường và nhóm đối chứng được cung cấp gạo đánh bóng nguyên chất. Gạo bổ sung dinh dưỡng cải thiện nồng độ kẽm (p<0,001), thiamine (p<0,001), axit folic (p=0,003), nồng độ Hb trung bình (p<0,001). N ghiên cứu này đã chứng minh hiệu quả của việc sử dụng gạo bổ sung sắt, kẽm, thiamine và folate đối với tình trạng dinh dưỡng của những trẻ này.
Bên cạnh việc bổ sung đơn lẻ VCDD, nhiều nghiên cứu đã thực hiện bổ sung nhiều loại VCDD (đa VCDD) khác nhau:
Varma và CS năm 2007 đã bổ sung Premix (sắt, vitamin A và axit folic) được thêm vào thức ăn bổ sung ở cấp cộng đồng, cho thấy hiệu quả trong việc tăng dự trữ sắt và giảm tỷ lệ thiếu sắt và thiếu máu [82]. Can nghiệm ngẫu nhiên, mù đôi, có đối chứng này được bắt đầu tại 30 trung tâm Anganwadi ở bang Tây Bengal, Ấn Độ. Trẻ em trong độ tuổi 36-66 tháng (n = 516) được chỉ định ngẫu nhiên để nhận hỗn hợp trộn Premix trong 24 tuần. Máu được lấy ở 0 và 24 tuần bằng cách chọc dò tĩnh mạch. Kết quả thấy rằng: Sự thay đổi nồng độ Hb của trẻ thiếu máu có sự khác biệt có ý nghĩa giữa hai nhóm (p<0,001). Tỷ lệ thiếu máu, thiếu sắt và thiếu máu do thiếu sắt sau 24
tuần ở nhóm không tăng cường thấp hơn đáng kể so với nhóm tăng cường.
Một nghiên cứu năm 2019 tổng hợp từ 13 công trình với 5810 người tham gia từ Châu Mỹ Latinh, Châu Phi và Châu Á [82]. Không có thử nghiệm nào so sánh tác dụng của bổ sung đa VCDD so với các chất bổ sung có chứa sắt (dạng giọt, viên nén hoặc xi-rô). Cỡ mẫu trong các thử nghiệm bao gồm dao động từ 90 đến 2193 người tham gia. 6 thử nghiệm gồm trẻ dưới 59 tháng tuổi và 3 thử nghiệm gồm cả trẻ em nhỏ hơn và lớn hơn 59 tháng tuổi. Đa VCDD chứa từ hai đến 18 loại vitamin và khoáng chất. Liều sắt thay đổi từ 2,5 mg đến 30 mg sắt nguyên tố. Tăng cường sử dụng thực phNm có tỷ lệ nguy cơ thiếu máu thấp hơn (PR) 0,66, khoảng tin cậy 95% (CI) 0,49 đến 0,88 và có Hb cao hơn (chênh lệch trung bình (MD) 3,37 g/L, KTC 95% 0,94 đến 5,80. Không có tác dụng trên tiêu chảy (tỷ lệ nguy cơ (RR) 0,97, KTC 95% 0,53 đến 1,78) [83].
1.1.6.2. Các nghiên cứu can thiệp bổ sung vi chất dinh dưỡng cho trẻ em Việt Nam
Ở Việt N am đã có một số công trình đánh giá can thiệp bổ sung VCDD tới hàm lượng VCDD, tình trạng dinh dưỡng của trẻ dưới 5 tuổi.
Tác giả Lê Thị Hợp và CS (2005) [84] đã tiến hành một thử nghiệm ngẫu nhiên, mù đôi, có đối chứng với giả dược đã được thực hiện để đánh giá hiệu quả của các chế độ bổ sung VCDD khác nhau. Một mẫu dựa trên dân số gồm 306 trẻ từ 6-12 tháng, được chia thành 4 nhóm điều trị, được bổ sung đa VCDD hàng ngày (DMM), giả dược hàng ngày (P), đa VCDD hàng tuần (WMM) hoặc bổ sung sắt (DI) hàng ngày cho 6 tháng. Z-score chiều dài theo tuổi và cân nặng theo tuổi giảm đáng kể ở tất cả các nhóm, nhưng Z-score CC/T giảm ít hơn ở nhóm DMM (-0,32±0, p= 0,001). N ồng độ huyết sắc tố tăng nhiều hơn đáng kể ở nhóm DMM [trung bình (95% CI): 16,4 g/L (12,4-20,4)] so với nhóm P [8,6g/L (5,0-12,2), p=0,04), với mức trung bình tăng không đáng kể ở nhóm WMM [15,0 g/L (11,5-18,5)] và DI [12,9 g/L (8,4- 17,3)]. Sự thay đổi Ferritin ở nhóm DMM (12,1 μg/L) và DI (9,5 μg/L) lớn hơn đáng kể so với nhóm P (-14,7 μg/L) và WMM (-9,7 μg/L). Trong số các VCDD khác, chỉ có tocopherol cho thấy mức độ cao hơn đáng kể ở nhóm DMM so với nhóm P.
Tác giả Vũ Thanh Hương (2011) [85] đã kết hợp protein và các VCDD trong
sản phNm bổ sung Davin kid cho trẻ. Sau 18 tháng can thiệp, chiều cao và cân nặng của những trẻ được bổ sung sản phNm Davin kid được cải thiện tõ rệt so với nhóm không được can thiệp (p<0,05)có ảnh hưởng rõ rệt đến chiều cao và cân nặng trung bình của trẻ. Davin kid có hiệu quả tích cực đến giảm tỷ lệ SDD, tác dụng sớm và rõ rệt trên tỷ lệ SDD thấp còi. Kết quả nghiên cứu này tương tự với nghiên cứu bổ sung lyzin và VCDD của tác giả N guyễn Thị Hải Hà (2012) [86]. Với nghiên cứu bổ sung cho trẻ 6-12 tháng tuổi, lyzin-đa vi chất có ưu thế rõ rệt làm tăng nồng độ kẽm huyết thanh so với nhóm chứng. Lyzin-đa vi chất không chỉ có hiệu quả tích cực đến cải thiện tình trạng bệnh tiêu chảy mà còn làm giảm 22,9% số lần bị nhiễm khuNn hô hấp cấp tính, 19,47% nguy cơ số ngày mắc trung bình/trẻ, giảm 24,8% trẻ mắc từ trên 2 lần bệnh so với nhóm chứng.
Tác giả Trần Thị Lan (2013) kết hợp bổ sung đa VCDD và tNy giun ở trẻ cũng cho thấy hiệu quả tốt đến tình trạng dinh dưỡng cũng như nhiễm khuNn ở trẻ [62]. Qua nghiên cứu, tác giả Trần Thị Lan nhận thấy, khi can thiệp phối hợp tNy giun và bổ sung đa VCDD tạo nên tác dụng hiệp đồng làm tăng tốt hơn cân nặng, chiều cao của trẻ và giảm SDD nhẹ cân, thấp còi. Sau can thiệp phối hợp các biện pháp trên trong thời gian 6 tháng ở trẻ thấy hiệu quả tốt hơn khi tNy giun hoặc bổ sung đa VCDD đơn lẻ, làm tăng rõ rệt hàm lượng hemoglobin, retinol, kẽm, IGF-I. Biện pháp phối hợp tNy giun và bổ sung đa vi chất đồng thời cũng có tác dụng hiệp đồng tăng hiệu quả can thiệp lên tình trạng bệnh tiêu chảy và viêm hô hấp ở trẻ SDD thấp còi, giúp giảm số đợt, số ngày mắc bệnh, số ngày mắc bệnh trong mỗi đợt cũng như số đợt tiêu chảy và viêm hô hấp.
Tác giả N guyễn Lân (2012) nghiên cứu việc bổ sung sữa có prebiotic hoặc synbiotic cho trẻ 2-12 tháng tuổi huyện Phổ Yên, tỉnh Thái N guyên [87]. Sữa bổ sung ngoài thành phần prebiotic và probiotic còn chứa các hợp chất có giá trị dinh dưỡng cao gồm chất đạm, chất béo, carbohydrates và các VCDD. Sau 6 tháng can thiệp, kết quả nghiên cứu cho thấy sự tăng trưởng, nhiễm khuNn đường tiêu hóa và hô hấp của trẻ được can thiệp tốt hơn so với nhóm chứng. Tương tự, tác giả Vũ Thị Kim Hoa (2017) [88] cũng nghiên cứu bổ sung sản phNm có prebiotic và probiotic cho trẻ em
25-36 tháng tuổi. Hai loại sản phNm thử nghiệm có giá trị dinh dưỡng tương đương nhau như protein, lipid, glucid, năng lượng cùng 30 vitamin và khoáng chất. Sau 5 tháng can thiệp, ngoài hiệu quả rõ rệt đến tăng trưởng, nồng độ VCDD, tác giả còn nhận thấy sự tăng cao hơn rõ rệt nồng độ IgA huyết thanh của nhóm được bổ sung và chênh lêch nồng độ IgA trong phân giữa hai thời điểm T0 và T5. Điều đó chứng tỏ, bổ sung dinh dưỡng có hiệu quả tích cực bảo trì khả năng miễn dịch của ruột thông qua chỉ số IgA trong phân. Điều này đã góp phần làm số ngày nhiễm/đợt tiêu chảy và giảm số ngày mắc, số ngày nhiễm/ đợt nhiễm khuNn hô hấp ở trẻ em nhóm can thiệp.
N ăm 2020, Phạm Thị Dung và CS [89] đã nghiên cứu đánh giá sự cải thiện sự tăng trưởng của trẻ thấp còi từ 24-48 tháng tuổi thông qua việc sử dụng sữa tăng cường PediaSure tỉnh Thái Bình. 140 trẻ, mỗi ngày được uống 2 ly PediaSure liên tục trong 6 tháng. Kết quả: Sau 6 tháng, tỷ lệ thiếu máu giảm từ 29,2% xuống 10,4%. Tỷ lệ thiếu albumin cũng được cải thiện đáng kể từ 82,1% lên 20,8%. Tình trạng thiếu kẽm giảm từ 66,0% xuống 29,2%.
N hư vậy, các can thiệp VCDD đã cho thấy hiệu quả cải thiện cả trước mắt và lâu dài đối với sức khỏe của tình trạng thiếu VCDD của trẻ em dưới 5 tuổi. Tuy nhiên, vẫn chưa rõ cách nào hiệu quả nhất trong việc cải thiện tình trạng VCDD và cách thức cung cấp VCDD, ví dụ như thông qua bổ sung, tăng cường thực phNm hoặc điều trị các bệnh nhiễm trùng cơ bản. Mặc dù vậy, các can thiệp VCDD vẫn là một trong những can thiệp cấp bách nhất và là những can thiệp tiết kiệm chi phí nhất để cải thiện sức khỏe toàn cầu ở các nước thu nhập thấp và thu nhập trung bình [90].
1.2. Dinh dưỡng và nhiễm khuẩn ở trẻ em
Hàng năm, trên thế giới có khoảng 5,6 triệu trẻ em dưới 5 tuổi tử vong, với 80% số ca tử vong này xảy ra ở châu Phi và châu Á cận Sahara [91]. SDD là một trong những nguyên nhân cơ bản quan trọng nhất gây tử vong ở trẻ em ở các nước đang phát triển đó [92]. N guyên nhân chính dẫn đến tử vong ở trẻ em là do đói nghèo, xung đột thế giới, thiếu giáo dục, thiên tai và kém tiếp cận với dịch vụ chăm sóc sức khỏe, chế độ ăn ít protein và nhiễm khuNn nặng hoặc thường xuyên [93]. Trong đó, tiêu chảy cấp và nhiễm khuNn đường hô hấp là những nguyên nhân hàng đầu gây ra bệnh tật và tử vong ở trẻ em.
1.2.1. Tiêu chảy và nhiễm khuẩn hô hấp ở trẻ em
Tiêu chảy
Bệnh tiêu chảy là nguyên nhân gây tử vong đứng hàng thứ hai ở trẻ em dưới 5 tuổi và gây tử vong cho khoảng 525 000 trẻ em mỗi năm [94]. Tiêu chảy có thể kéo dài vài ngày và có thể khiến cơ thể thiếu nước và muối cần thiết để tồn tại. Trước đây, đối với hầu hết mọi người, mất nước nghiêm trọng và mất nước là nguyên nhân chính dẫn đến tử vong do tiêu chảy. Hiện nay, các nguyên nhân khác như nhiễm khuNn do vi khuNn tự hoại có thể chiếm tỷ lệ ngày càng tăng trong tất cả các trường hợp tử vong do tiêu chảy. Trẻ em bị SDD hoặc suy giảm khả năng miễn dịch cũng như những người nhiễm HIV có nguy cơ bị tiêu chảy đe dọa tính mạng cao nhất.
Tiêu chảy là tình trạng trẻ đi ngoài phân lỏng bất thường từ 3 lần trở lên trong 24 giờ, kèm theo trẻ có thể xuất hiện các triệu chứng như sốt, nôn, đau bụng. Tiêu chảy cấp là tiêu chảy dưới 14 ngày, tiêu chảy trên 14 ngày là tiêu chảy kéo dài [95].
Tiêu chảy thường là một triệu chứng của nhiễm khuNn trong đường ruột, có thể do nhiều loại vi khuNn, vi rút và ký sinh trùng gây ra. N hiễm khuNn lây lan qua thức ăn hoặc nước uống bị ô nhiễm, hoặc từ người sang người do vệ sinh kém.
Nhiễm khuẩn hô hấp
N hiễm khuNn hô hấp cấp tính bao gồm các nhiễm trùng ở bất kỳ vị trí nào trên đường hô hấp, bao gồm mũi, tai, họng, thanh quản, khí quản, phế quản, tiểu phế quản, phổi. Thời gian bị bệnh không quá 30 ngày, ngoại trừ viêm tai giữa cấp là 14 ngày. N hiễm khuNn hô hấp được phân loại thành nhiễm khuNn đường hô hấp trên và nhiễm khuNn đường hô hấp dưới. Viêm phổi là loại nhiễm khuNn đường hô hấp dưới phổ biến nhất và là nguyên nhân gây tử vong hàng đầu ở trẻ em dưới 5 tuổi [96].
Bệnh viêm phổi đã gây tử cong cho 740180 trẻ em dưới 5 tuổi vào năm 2019, chiếm 14% tổng số trẻ em dưới 5 tuổi tử vong nhưng 22% tổng số ca tử vong ở trẻ em từ 1 đến 5 tuổi. Viêm phổi ảnh hưởng đến trẻ em và gia đình ở khắp mọi nơi, nhưng tử vong cao nhất ở N am Á và châu Phi cận Sahara [97]. Trẻ em có thể được bảo vệ khỏi bệnh viêm phổi, bệnh có thể được ngăn ngừa bằng các biện pháp can thiệp đơn giản, được điều trị bằng thuốc và chăm sóc công nghệ thấp, chi phí thấp.
1.2.2. Mối quan hệ giữa SDD và nhiễm khuẩn
Các nghiên cứu đã chứng minh rằng trẻ em SDD (cả thiếu và thừa dinh dưỡng)
dễ mắc bệnh truyền nhiễm hơn, đặc biệt là thiếu dinh dưỡng. Do đó, SDD được coi là một yếu tố nguy cơ làm tăng tỷ lệ mắc bệnh và tỷ lệ tử vong cao hơn trong bệnh truyền nhiễm [98].
Từ năm 1968, nhà khoa học Scrimshaw đã đề xuất ra một vòng luNn quNn giữa dinh dưỡng và nhiễm khuNn [99]. Ông cho rằng SDD dẫn đến nhiễm khuNn, nhiễm khuNn dẫn đến SDD do biếng ăn, kém hấp thu và ngược lại, gây mất và tăng nhu cầu chất dinh dưỡng. Hiện nay, các nhà khoa học đang tìm hiểu rõ hơn về vai trò của môi trường, gánh nặng tiếp xúc với mầm bệnh do đông đúc hoặc do nước và vệ sinh kém, hệ vi sinh vật đường ruột, viêm ruột mãn tính, mất hàng rào niêm mạc và chức năng miễn dịch. Một số nghiên cứu đã được tiến hành để phân tích ảnh hưởng của SDD đến miễn dịch [100], [101]. N hiều bất thường của hệ thống miễn dịch, bao gồm teo cơ quan lympho, thiếu hụt tế bào T, thay đổi của các tập hợp con tế bào T, giảm hoạt động của tế bào diệt tự nhiên (N K) và cytokine đã được mô tả ở những người SDD protein-năng lượng. Ở những trẻ SDD nặng, cả khả năng miễn dịch có được cũng như cơ chế bảo vệ vật chủ bNm sinh đều bị ảnh hưởng.
Tổ hợp SDD - nhiễm khuNn có thể được xem xét dưới hai khía cạnh, SDD làm ảnh hưởng đến khả năng bảo vệ của vật chủ, hoặc nhiễm khuNn hoặc làm trầm trọng thêm tình trạng thiếu dinh dưỡng đã có trước đây hoặc gây ra SDD thông qua cơ chế bệnh sinh [102].
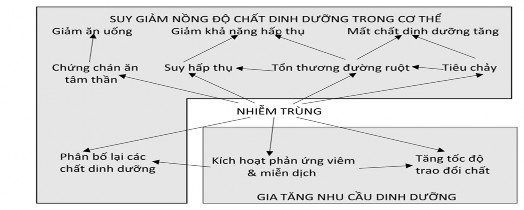
Hình 1.16. Những ảnh hưởng đối lập của nhiễm khuẩn đến nồng độ
chất dinh dưỡng và nhu cầu dinh dưỡng của cơ thể
SDD tạo điều kiện cho mầm bệnh xâm nhập và lan truyền; hơn nữa, nó có thể làm tăng xác suất xảy ra nhiễm khuNn thứ phát, do đó điều chỉnh cơ chế sinh bệnh và tiên lượng. Một số bệnh truyền nhiễm cũng gây ra SDD. Dường như có một vòng