DANH MỤC CÁC BẢNG
Bảng 3.1: Phân bố bệnh nhân theo giới tính 28
Bảng 3.2: Phân bố bệnh nhân theo tuổi 29
Bảng 3.3: Phân bố bệnh nhân theo địa dư 30
Bảng 3.4: Đặc điểm tiền sử bệnh nhân 31
Bảng 3.5: Tiền sử dùng kháng sinh trước vào viện 31
Bảng 3.6: Thời gian đau bụng đến khi vào viện 32
Bảng 3.7: Triệu chứng cơ năng 33
Bảng 3.8: Nhiệt độ vào viện 34
Có thể bạn quan tâm!
-
 Đánh giá kết quả điều trị áp xe ruột thừa tại Bệnh viện Hữu nghị Việt Đức - 1
Đánh giá kết quả điều trị áp xe ruột thừa tại Bệnh viện Hữu nghị Việt Đức - 1 -
 Chẩn Đoán Hình Ảnh Viêm Ruột Thừa
Chẩn Đoán Hình Ảnh Viêm Ruột Thừa -
 Nghiên Cứu Một Số Đặc Điểm Lâm Sàng, Cận Lâm Sàng Của Áp Xe Ruột Thừa
Nghiên Cứu Một Số Đặc Điểm Lâm Sàng, Cận Lâm Sàng Của Áp Xe Ruột Thừa -
 Nghiên Cứu Kết Quả Điều Trị Áp Xe Ruột Thừa Không Phẫu Thuật
Nghiên Cứu Kết Quả Điều Trị Áp Xe Ruột Thừa Không Phẫu Thuật
Xem toàn bộ 81 trang tài liệu này.
Bảng 3.9: Triệu chứng thực thể 34
Bảng 3.10: Xét nghiệm công thức máu vào viện 35
Bảng 3.11: Kích thước ổ áp xe lúc vào viện 36
Bảng 3.12: Số ngày nằm viện 37
Bảng 3.13: Theo dõi nhiệt độ 38
Bảng 3.14: Công thức máu theo dõi 38
Bảng 3.15: Khám lâm sàng và siêu âm theo dõi 39
Bảng 3.16: Kết quả điều trị kháng sinh đơn thuần 40
Bảng 3.17: Kết quả phân lập 6 mẫu mủ áp xe ruột thừa 41
Bảng 3.18: Kết quả điều trị sớm nội khoa 42
Bảng 3.19: Thời gian trung tiện trở lại sau phẫu thuật 42
Bảng 3.20: Thời gian ăn lỏng lại sau phẫu thuật 43
Bảng 3.21: Biến chứng sau mổ 43
Bảng 3.22: Thời gian nằm viện sau phẫu thuật 44
Bảng 3.23: Kết quả sớm điều trị điều trị ngoại khoa 44
Bảng 3.24: Tỷ lệ giữa các phương pháp điều trị 45
DANH MỤC HÌNH
Hình 1.1: Các vị trí của ruột thừa 5
Hình 1.2: Giải phẫu manh tràng và ruột thừa 6
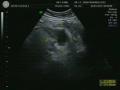
Hình 1.3: Áp xe ruột thừa trên SÂ 9
Hình 1.4: Áp xe ruột thừa trên CLVT 10
ĐẶT VẤN ĐỀ
Áp xe ruột thừa là một hình thái tiến triển của VRT do không được chẩn đoán sớm hoặc do diễn biến nhanh của VRT dẫn đến thủng và được khu trú lại bởi các tạng chung quanh để tạo thành ổ mủ với lớp vỏ khá vững chắc. Theo Bradley và Isaas thì tỷ lệ gặp AXRT rất thấp chỉ khoảng chừng 2% trong các thể của VRT, Kozar R.A, và cs từ 2 – 6%, các tác giả khác gặp tỷ lệ thay đổi từ 4 – 7,51% [1] [2] [3] Thời gian hình thành áp xe cũng khác nhau, đi từ sau vài ngày kể từ khởi phát cho đến vài tuần. Triệu chứng thực thể và cơ năng cũng thay đổi theo vị trí ổ áp xe. Về vị trí ổ áp xe, có thể thay đổi tuỳ theo vị trí giải phẫu của RT, thường huy gặp nhất ở HCP kế đến là sau MT, các vị trí khác của áp-xe như ở tiểu khung, giữa bụng, sau phúc mạc rất hiếm gặp.
Về mặt diễn tiến, cho dù ổ áp – xe ở bất cứ vị trí nào nếu không được tháo mũ thủ mủ sẽ tìm đường thoát ra ngoài. Các áp xe đã thành hoá có thể vỡ ra sau vào khối cơ thắt lưng chậu hoặc vỡ vào xoang bụng gây VPM, hoặc vỡ ra da thành bụng, hiếm hơn là vỡ vào khoang sau phúc mục. Áp xe trong xoang bụng chỉ có cách vỡ vào xoang bụng gây VPM, có khi vỡ vào các tạng lân cận như ĐT, ruột non, bàng quang, hoặc vỡ vào vòi trứng.
Điều trị AXRT theo kinh điển là phẫu thuật dẫn lưu ổ mủ và cắt RT nguội sau 3 – 6 tháng để tránh bị viêm tái phát trở lại. Chỉ định này đã được các phẫu thuật viên áp dụng gần như một nguyên tắc. Kết quả dẫn lưu mủ bằng phẩu thuật rất tốt nhưng tỷ lệ biến chứng nhiễm trùng rất cao, thời gian nằm viện lâu, chi phí điều trị tốn kém nhiều.
Điều trị AXRT hiện nay còn nhiều bàn cãi, trong đó có cả phương pháp phẫu thuật và không phẫu thuật. Tại Việt nam, hiện nay điều trị theo hướng chọc hút dưới hướng dẫn của siêu âm và có thể chọc hút nhiều lần hoặc đặt dẫn lưu ổ áp xe dưới siêu âm cùng với điều trị kháng sinh phù hợp. Tuy nhiên, đối
với những AXRT nằm ở những vị trí không thể chọc hút hoặc đặt dẫn lưu dưới siêu âm hoặc chụp CT Scaner thì phẫu thuật làm sạch và dẫn lưu ổ áp xe qua mổ mở hoặc phẫu thuật nội soi.
Tại bệnh viện Hữu nghị Việt Đức hàng năm vẫn điều trị nhiều lượt bệnh nhân AXRT với phương pháp điều chọc hút hoặc dẫn lưu dưới hướng dẫn siêu âm hoặc phẫu thuật. Chính vì thế tôi thực hiện đề tài: “Đánh giá kết quả điều trị áp xe ruột thừa tại Bệnh viện hữu nghị Việt Đức” với các mục đích:
1. Mô tả đặc điểm lâm sàng, cận lâm sàng của áp xe ruột thừa được điều trị tại bệnh viện Việt Đức
2.. Đánh giá kết quả sớm điều trị áp xe ruột thừa tại bệnh viện Việt Đức
CHƯƠNG I: TỔNG QUAN TÀI LIỆU
1.1 LỊCH SỬ NGHIÊN CỨU VIÊM RUỘT THỪA VÀ ÁP XE RUỘT THỪA
Ruột thừa được mô tả lần đầu tiên vào năm 1522 bởi nhà giải phẫu học Berengarius Carpus ở Bologna. Ông đã mô tả ruột thừa là “phần thêm vào” ở cuối manh tràng, trong lòng rỗng, có đường kính nhỏ hơn ngón tay út [4].
Năm 1759, Mestivies báo cáo một trong những trường hợp viêm ruột thừa đầu tiên, báo cáo này được xem là sự mô tả có căn cứ về bệnh lý viêm ruột thừa.
Năm 1827, Melier F. đã cho rằng viêm ruột thừa thủng là nguyên nhân phổ biến nhất của viêm phúc mạc và gây tử vong ở người trẻ tuổi, nhưng giá trị của quan sát này đã bị phủ nhận bởi các nhận xét sai lầm của Duputren B.G. (1833), người đã gán cho bệnh lý viêm quanh manh tràng hơn là của ruột thừa.
Năm 1886 Reginald H. Fitz quan sát thấy triệu chứng của 209 trường hợp viêm phúc mạc tương tự triệu chứng của 257 trường hợp quan sát thấy ruột thừa thủng, và khuyến cáo rằng cắt ruột thừa là phương pháp điều trị cho kết quả tốt nhất và phải được thực hiện trong giai đoạn sớm của bệnh. Ông đã đề nghị dùng từ “viêm ruột thừa” thay thế cho thuật ngữ “viêm quanh manh tràng”.
Năm 1889 Charles Mac Burney đưa ra các triệu chứng lâm sàng kinh điển của viêm ruột thừa cấp, các mốc bệnh lý, đường mổ và cách thức phẫu thuật mà đến nay vẫn được áp dụng [4]
Trải qua hơn 100 năm, bệnh lý này đã được hiểu một cách tương đối đầy đủ, nhiều tiến bộ khoa học kỹ thuật được ứng dụng vào giúp chẩn đoán sớm, nâng cao hiệu quả điều trị viêm ruột thừa cấp. Tuy nhiên vẫn còn những trường hợp nặng do biến chứng của viêm ruột thừa như: Áp xe ruột thừa, ....
Bệnh VRT được Fernel (Pháp) mô tả năm 1554. Năm 1759 Mestivier (Pháp) đã mô tả trường hợp AXRT đầu tiên, nhưng bệnh tử vong, tiến hành mỗ tử thi phát hiện VRT vỡ gây AXRT.
Ngày 19/4/1886“ Homans báo cáo điều trị thành công AXRT cho bé trai 11 tuổi. Năm 1902 Treves đã điều trị AXRT thành công cho Vua Edward VII.
1.2 GIẢI PHẪU VÀ SINH LÝ RUỘT THỪA
1.2.1 Phôi thai học
RT phát triển từ túi thừa manh tràng (MT) ở bào thai. Khi bào thai được 6 tuần, nguyên thuỷ MT bắt đầu từ một chóp hình nón dọc theo bờ mạc treo ruột của phần cuối vòng ruột giữa. Đầu hình nón ở phía dưới của MT tạo ra một đoạn hình lồi là RT.
1.2.2 Giải phẫu ruột thừa
Ruột thừa là đoạn cuối của manh tràng, lúc đầu có hình chóp nón lộn ngược ở đầu và phía trong của manh tràng, nhưng do quá trình phát triển không đồng đều của manh tràng chủ yếu ở bên phải phía trước làm ruột thừa xoắn dần vào phía trong sau và lên trên. Ở người trưởng thành ba dải dọc cơ của manh tràng gặp nhau tại chỗ nối manh tràng và ruột thừa cách góc hồi manh tràng khoảng 2 – 2,5cm.
Ở người Việt Nam, theo Đỗ Xuân Hợp, ruột thừa dài từ 5 - 20cm đường kính từ 5 - 7mm [5]. Theo Nguyễn Quang Quyền ruột thừa có chiều dài 3 - 13cm, trung bình dài 8cm, lòng ruột thừa có đường kính 5 - 7mm [6]
Gốc ruột thừa cố định nhưng đầu ruột thừa lại nằm ở nhiều vị trí khác nhau so với vị trí của manh tràng [7] [8] [9]. Chiều dài của ruột thừa và sự bao phủ của phúc mạc với ruột thừa sẽ tạo các vị trí khác nhau của nó.
Theo tác giả Wakeley qua thống kê 1000 trường hợp mổ tử thi thấy: ruột thừa ở sau manh tràng hay gặp nhất (65,28%), ruột thừa hố chậu phải (31.01%),
ruột thừa cạnh manh tràng (2,26%), trước hồi tràng (1%), cạnh đại tràng và sau hồi tràng 0,45%, dưới gan 0,1%.
Ở Việt Nam theo Nguyễn Quang Quyền (2008): ruột thừa ở hố chậu phải chiếm 53,3%, ruột thừa sau manh tràng 30%, các vị trí khác chiếm tỷ lệ ít hơn [6]. Theo Nguyễn Văn Khoa và cộng sự (1996) thấy 83,4% ruột thừa ở hố chậu phải, 14,89% ruột thừa ở sau manh tràng, ruột thừa trong chậu hông chiếm 0,6%, dưới gan 0,41%, giữa các quai ruột 0,7% [10]
Trong y văn, một số dạng đặc biệt của ruột thừa được mô tả như sau:
- Ruột thừa sau phúc mạc.
- Ruột thừa ở hố chậu trái trong những trường hợp đảo lộn phủ tạng.
- Ruột thừa quá dài ngọn ruột thừa kéo sang trái ổ bụng, khi viêm gây đau hố chậu trái.
- Trong những trường hợp ruột xoay không hết, manh tràng ở vị trí bất thường, có thể thấy ruột thừa ở thượng vị, cạnh dạ dày hoặc dưới gan phải.
- Không có ruột thừa.
- Có hai ruột thừa.
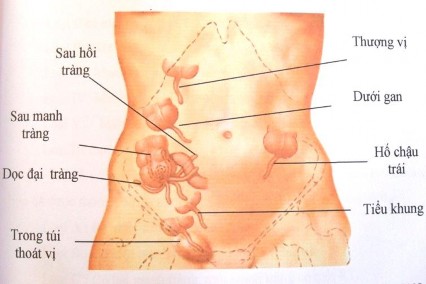
Hình 1.1: Các vị trí của ruột thừa
* Nguồn: theo Nguyễn Quang Quyền (2001) [11]
Mạc treo ruột thừa là phần tiếp tục của lá dưới mạc treo tiểu tràng, đi qua phía sau đoạn cuối hồi tràng. Nếu mạc treo ruột thừa dài thì ruột thừa thẳng, dễ tách; nếu mạc treo ruột thừa ngắn hoặc dính vào thành bụng sau thì tách rất khó. Động mạch ruột thừa chạy từ bờ tự do của mạc treo ruột thừa, là nhánh của động mạch hồi - kết tràng.
Ruột thừa không có hệ tuần hoàn bên nên trong viêm ruột thừa cấp, khi động mạch này bị tắc sẽ dẫn đến hoại tử và cuối cùng là thủng ruột thừa [12] [13]. Ở nhiều bệnh nhân còn có thêm động mạch ruột thừa phụ xuất phát từ động mạch manh tràng sau, cung cấp máu cho gốc ruột thừa tại chỗ nối của nó với manh tràng [9]. Tĩnh mạch của ruột thừa đổ và tĩnh mạch hồi manh tràng, sau đó đổ vào tĩnh mạch mạc treo tràng trên. Các đường bạch mạch từ mạc treo ruột thừa đổ vào các mạch hồi manh tràng.
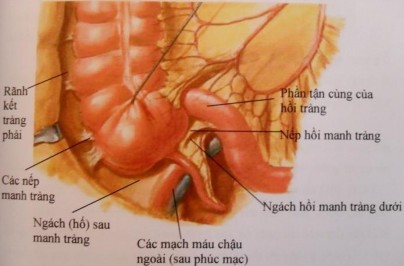
Hình 1.2: Giải phẫu manh tràng và ruột thừa
* Nguồn: theo Nguyễn Quang Quyền (2001) [11]
1.2.3 Sinh lý ruột thừa
- Các nghiên cứu cho thấy ruột thừa có 3 chức năng chính:
+ Chức năng miễn dịch: Gorgollon cho rằng ruột thừa là tổ chức lympho phát triển với chức năng miễn dịch. Fichtelius xem ruột thừa như là cơ quan bạch huyết trung tâm, liên quan đến quá trình trưởng thành của tế bào lympho B.