Biến chứng sau mổ .................................................................... | 74 | |
Bảng 3.28 | Yếu tố liên quan kết quả phẫu thuật với kích thước và vị trí u | 76 |
Bảng 3.29 | Đối chiếu chẩn đoán trước mổ và giải phẫu bệnh...................... | 77 |
Bảng 3.30 | Tỷ lệ bệnh nhân các u tuyến thượng thận kiểm tra sau mổ ...... | 79 |
Bảng 3.31 | Kết quả lâm sàng sau mổ hội chứng Cushing............................ | 79 |
Bảng 3.32 | Kết quả lâm sàng sau mổ hội chứng Conn................................. | 81 |
Bảng 3.33 | Kết quả lâm sàng sau mổ pheochromocytome ......................... | 82 |
Bảng 3.34 | Xét nghiệm Cortisol máu kiểm tra sau mổ ................................ | 83 |
Bảng 3.35 | Kết quả catécholamin và kali máu sau mổ ................................ | 83 |
Bảng 3.36 | Kết quả SA và chụp CLVT kiểm tra sau mổ ............................. | 84 |
Bảng 4.1 | Lâm sàng hội chứng Cushing so với các tác giả khác ............... | 89 |
Bảng 4.2 | Kết quả lâm sàng hội chứng cường aldosteron nguyên phát | |
của nhóm nghiên cứu so với I.Gockel ....................................... | 91 | |
Bảng 4.3 | Lâm sàng của nhóm nghiên cứu so với Hume D.M. ................ | 94 |
Bảng 4.4 | So sánh mổ mở và mổ nội soi u TTT của Imai T. ..................... | 104 |
Bảng 4.5 | So sánh mổ mở và mổ nội soi u TTT của Hallffeldt ................. | 104 |
Bảng 4.6 | So sánh mổ mở và mổ nội soi của các tác giả trong nước ......... | 105 |
Bảng 4.7 | Nghiên cứu của Gockel. I so sánh hai đường mổ ..................... | 106 |
Bảng 4.8 | Chỉ định phẫu thuật nội soi u tuyến thượng thận ...................... | 107 |
Bảng 4.9 | So sánh thời gian mổ với các tác giả khác ................................ | 117 |
Bảng 4.10 | So sánh thời gian mổ nội soi u tuyến thượng thận có kích thước ≤ 50mm và >50mm-100mm............................................ | 118 |
Bảng 4.11 | Số lượng máu mất trong mổ của các tác giả ............................. | 119 |
Có thể bạn quan tâm!
-
 Nghiên cứu chẩn đoán và điều trị phẫu thuật nội soi các u tuyến thượng thận lành tính tại bệnh viện Việt Đức giai đoạn 1998 - 2005 - 1
Nghiên cứu chẩn đoán và điều trị phẫu thuật nội soi các u tuyến thượng thận lành tính tại bệnh viện Việt Đức giai đoạn 1998 - 2005 - 1 -
 Nhóm Hormon Chuyển Hoá Hữu Cơ Glucocorticoides.
Nhóm Hormon Chuyển Hoá Hữu Cơ Glucocorticoides. -
 Hội Chứng Tăng Tiết Aldosteron Nguyên Phát (Hội Chứng Conn):
Hội Chứng Tăng Tiết Aldosteron Nguyên Phát (Hội Chứng Conn): -
 Các Phương Pháp Phẫu Thuật U Tuyến Thượng Thận:
Các Phương Pháp Phẫu Thuật U Tuyến Thượng Thận:
Xem toàn bộ 169 trang tài liệu này.
Trang | ||
Biểu đồ 3.1 | Phân bố về giới .......................................................... | 55 |
Biểu đồ 3.2 | Lượng máu mất trong mổ .................................................... | 72 |
Biểu đồ 3.3 | Số ngày nằm điều trị ............................................................ | 75 |
Biểu đồ 3.4 | Giải phẫu bệnh u tuyến thượng thận ......................... | 77 |
Danh mục các hình trong luận án | Trang | |
Hình 1.1 | Liên quan giải phẫu tuyến thượng thận............................. | 5 |
Hình 1.2 | Động mạch thượng thận bên phải .............................................. | 8 |
Hình 1.3 | Động mạch thượng thận bên trái ............................................... | 8 |
Hình 1.4 | Tĩnh mạch thượng thận chính phải ............................................ | 10 |
Hình 1.5 | Tĩnh mạch thượng thận chính trái .............................................. | 10 |
Hình 1.6 | Đường ngang ............................................................................. | 29 |
Hình 1.7 | Đường giữa ................................................................................ | 29 |
Hình 1.8 | Đường dưới sườn hai bên .................................................................... | 29 |
Hình 1.9 | Đường ngực – bụng ................................................................... | 30 |
Hình 1.10 | Hand port ................................................................................... | 32 |
Hình 2.1 | Dàn máy mổ nội soi .................................................................. | 39 |
Hình 2.2 | Dụng cụ mổ nội soi ................................................................... | 40 |
Hình 2.3 | Tư thế bệnh nhân ....................................................................... | 46 |
Hình 2.4 | Vị trí đặt trocart bên phải .......................................................... | 46 |
Hình 2.5 | Kẹp TMTTC bên phải ............................................................... | 47 |
Hình 2.6 | Kẹp ĐMTT – trên và giữa bên phải ........................................... | 48 |
Hình 2.7 | Kẹp ĐMTT – dưới bên phải ...................................................... | 48 |
Hình 2.8 | Lấy bỏ u ..................................................................................... | 49 |
Hình 2.9 | Vị trí đặt trocat bên trái ............................................................. | 49 |
Hình 2.10 | Mở phúc mạc sau bên trái ......................................................... | 50 |
Hình 2.11 | Kẹp TMTTC bên trái ................................................................. | 50 |
Hình 2.12 | Kẹp ĐMTT giữa ........................................................................ | 51 |
Hình 2.13 | Kẹp ĐMTT trên ......................................................................... | 51 |
Hình 2.14 | Kẹp ĐMTT dưới ........................................................................ | 51 |
Hình 3.1 | Hội chứng Cushing ................................................................... | 58 |
Hình 3.2 | Hội chứng Cushing ................................................................... | 58 |
Hội chứng Cushing ................................................................... | 58 | |
Hình 3.4 | Hội chứng Cushing ................................................................... | 58 |
Hình 3.5 | U vỏ không chế tiết ................................................................... | 65 |
Hình 3.6 | Pheochromocytome đè đẩy tạng ............................................... | 65 |
Hình 3.7 | U tủy không chế tiết .................................................................. | 65 |
Hình 3.8 | U tđy cã kÝch th−íc lín ............................................................. | 66 |
Hình 3.9 | U vỏ chế tiết kích thước nhỏ....................................................... | 66 |
Hình 3.10 | Pheochromocytome ................................................................... | 68 |
Hình 3.11 | U vá cã kÝch th−íc nhá .............................................................. | 68 |
Hình 3.12 | U không chế tiết có đè đẩy ........................................................ | 68 |
Hình 3.13 | Nang tuyến thượng thận ........................................................... | 68 |
Hình 3.14 | U vỏ không chế tiết có nang trong u ......................................... | 69 |
Hình 3.15 | Pheochromocytome kÝch th−íc nhá .......................................... | 69 |
Hình 3.16 | Đại thể u vỏ (Hội chứng Conn) ............................................... | 78 |
Hình 3.17 | Vi thể u vỏ (Hội chứng Conn) ............................................... | 78 |
Hình 3.18 | Đại thể u vỏ (Hội chứng Cushing) ............................................... | 78 |
Hình 3.19 | Đại thể pheochromocytome .................................................... | 78 |
Hình 3.20 | Đại thể nang tuyến thượng thận ............................................... | 78 |
Hình 3.21 | Vi thể u vỏ (Hội chứng Cushing) ................................................. | 78 |
Hình 3.22 | Vi thÓ pheochromocytome ...................................................... | 78 |
Hình 3.23 | Vi thÓ nang ................................................................................. | 78 |
Hình 3.24 | Cushing (tr−íc mæ) .................................................................. | 80 |
Hình 3.25 | Cushing (sau mæ) ....................................................................... | 80 |
Hình 3.26 | Cushing (tr−íc mæ) .................................................................. | 80 |
Hình 3.27 | Cushing (sau mæ) ....................................................................... | 80 |
Danh mục các sơ đồ trong luận án
Sơ đồ 1.1 Sơ đồ tổng hợp các hormon tủy thượng thận 14
đặt vấn đề
Tuyến thượng thận (TTT) là tuyến nội tiết, nằm sâu sau phúc mạc, nó có vai trò quan trọng đối với hoạt động sống của cơ thể. Hormon của tuyến thượng thận tham gia các quá trình chuyển hoá phức tạp, đặc biệt các catécholamine của tuỷ thượng thận có tác dụng điều hoà huyết áp động mạch. Sự tăng tiết các nội tiết tố do u tuyến thượng thận đã gây nên nhiều hội chứng bệnh lí khó có thể điều trị triệt để bằng nội khoa.
Năm 1886, Frankel. F đã mô tả dấu hiệu lâm sàng của một trường hợp u tủy thượng thận. Năm 1912, Cushing. H thông báo hội chứng lâm sàng bệnh Cushing. Năm 1954, Conn. J. W mô tả hội chứng cường aldosteron. Apert (1910) và Gallais (1912) đã phát hiện dấu hiệu nam tính ở bệnh nhân nữ, khi mổ tử thi có u vỏ TTT. Trước đây, việc chẩn đoán bệnh chủ yếu dựa vào các dấu hiệu lâm sàng và các xét nghiệm sinh học,
điều đó chỉ cho ta có được các dấu hiệu gián tiếp để chẩn đoán mà chưa có các biện pháp cho phép xác định chính xác vị trí và bản chất của khối u TTT. Từ khoảng những năm 70 của thế kỉ 20, chẩn đoán hình ảnh (CĐHA)
đã có nhiều tiến bộ, cho phép có được chẩn đoán xác định u TTT với độ nhạy và độ chính xác khá cao (90-95%) [9], [18], [133], [134].
Năm 1926, Roux. S và Mayo. C thực hiện thành công phẫu thuật cắt bỏ u tuyến thượng thận. Tuy nhiên, do vị trí và chức năng sinh lý phức tạp, phẫu thuật kinh điển vẫn còn là một thách thức: đường tiếp cận u TTT khó, rối loạn huyết động cao trong mổ, hậu phẫu phức tạp, thời gian nằm viện kéo dài (12-16 ngày), nhất là tỷ lệ tử vong rất cao (10-20%) [12], [96], vì thế cho đến nay, phẫu thuật u tuyến thượng thận vẫn luôn là phẫu thuật nặng nề. Năm 1992 Gagner
[73] thực hiện thành công phẫu thuật cắt bỏ u TTT qua nội soi, nó đã khắc phục
được những nhược điểm của phẫu thuật kinh điển, mở ra trang mới trong lịch sử
điều trị ngoại khoa u tuyến thượng thận.
Trên thế giới, bệnh lý u tuyến thượng thận đã được nhiều tác giả nghiên cứu. Tại Việt Nam đã có những báo cáo ban đầu về chẩn đoán [9], [11], [13], [15], phẫu thuật mổ mở [5], [12], [16], [20], [23], [24], [27] và một số báo cáo
kinh nghiệm phẫu thuật nội soi u TTT [6], [7], [8], [28], [156] được thông báo có tính chất lẻ tẻ. Tại Bệnh viện Việt Đức, đã có một số nghiên cứu về bệnh lý và các phương pháp điều trị ngoại khoa u TTT được thực hiện: Năm 1977 Nguyễn Bửu Triều, Lê Ngọc Từ [27] công bố điều trị phẫu thuật thành công cho 19 trường hợp u TTT. Năm 2000 Trần Bình Giang thông báo 30 trường hợp cắt bỏ u tuyến thượng thận qua nội soi tại Hội nghị ngoại khoa toàn quốc. Với sự phát triển của phương tiện chẩn đoán hình ảnh và phẫu thuật nội soi trong bệnh lý u TTT, việc đánh giá một cách có hệ thống vai trò của các yếu tố chẩn đoán, đặc biệt là siêu âm, cắt lớp vi tính và vai trò của phẫu thuật nội soi với loại bệnh này là rất cần thiết. Vì vậy đề tài “Nghiên cứu chẩn
đoán và điều trị phẫu thuật nội soi các u tuyến thượng thận lành tính tại Bệnh viện Việt Đức giai đoạn 1998-2005” được thực hiện với hai mục tiêu sau:
1. Nghiên cứu chẩn đoán một số bệnh u tuyến thượng thận lành tính thường gặp (pheochromocytome, hội chứng Cushing, hội chứng Conn, hội chứng Apert- Gallais và u lành không chế tiết).
2. ứng dụng kỹ thuật mổ nội soi đường qua phúc mạc và đánh giá kết quả điều trị các bệnh trên.
Chương 1
tỉng quan
Tuyến thượng thận được Eustachius. B mô tả năm 1563 gồm hai tuyến hình chữ V ngược, nằm sát cực trên thận. Năm 1805 Georges. C đã phân biệt được hai cấu trúc mô tạo nên TTT. Từ đó các thuật ngữ vỏ và tuỷ thượng thận được Emile. H sử dụng vào năm 1845 [55].
1.1. Phôi thai vμ giải phẫu học tuyến thượng thận:
1.1.1. Phôi thai học
Trong thời kỳ phát triển phôi thai vỏ và tuỷ thượng thận có nguồn gốc khác nhau. Từ tuần lễ thứ 4, vỏ thượng thận sinh ra từ lá thai giữa rồi tập trung thành một đám tế bào nhỏ ưa acid, cấu trúc này trở thành vỏ thượng thận phôi. Tuần lễ thứ 10, những tế bào ưa bazơ bé hơn từ biểu mô lá thai giữa đến bao bọc những tế bào vỏ nguyên phát tạo nên lớp cầu. Ngay tuần thứ 7, tế bào lá giữa nguyên phát bị xâm lấn bởi những tế bào mào thần kinh ngoại bì tách ra từ đoạn ngực, cấu trúc trung tâm này hình thành tuỷ thượng thận [90].
Trước khi hai bờ của máng thần kinh chập lại thành ống thần kinh, từ hai bờ máng dọc theo đường lưng xuất hiện những đám mô thần kinh được gọi là mào hạch [10]. Hệ tế bào ưa chrome khởi sinh từ nhóm mô có nguồn gốc mào hạch. Mào hạch có nguồn gốc từ những tế bào của hạch giao cảm thuộc hệ thần kinh thực vật và của phó hạch, trong số đó có cơ quan Zuckerkandl [22]. ë giai đoạn sớm nhất, những tế bào gốc của hệ giao cảm
được gọi là tế bào tiền giao cảm, một bộ phận của tế bào tiền giao cảm di cư ra khỏi hệ giao cảm và hình thành một hệ mang tính chất tuyến được gọi hệ phó giao cảm. Mô của hệ phó giao cảm hoặc phân tán hoặc tập trung [98],[193]. Hệ phó giao cảm khi phân tán sẽ thoái tiêu dần chỉ còn 4 vị trí:
(1) Cận hạch thượng thận hay hạch cạnh động mạch chủ. (2) Cận hạch bụng hay hạch Zuckerkandl. (3) Cận hạch cùng hay tuyến Luschka. (4) Cận hạch cảnh hay cuộn cảnh. Khi ra đời, tủy thượng thận có kích thước nhỏ, trong khi
đó những đám cận hạch dọc động mạch chủ có kích thước lớn và có nhiều vai trò hơn trong sự bài tiết catecholamine. Sau khi sinh, hình thái này đổi ngược lại cùng với sự suy giảm của mô ưa chrom ngoài TTT trừ bốn vị trí nêu trên, nên tuỷ thượng thận là tuyến nội tiết chính chế tiết catecholamine.
1.1.2. Giải phẫu:
1.1.2.1. Cấu tạo: Tuyến thượng thận được cấu tạo bởi hai phần:
1. Vỏ thượng thận bao quanh tủy thượng thận, chiếm 85% thể tích tuyến, gồm những tế bào biểu mô lớn, chứa đầy mỡ gọi là những tế bào xốp, xếp thành dải không đều nhau xung quanh những xoang. Vỏ thượng thận
được chia làm ba vùng từ ngoài vào trong:
Vùng cầu chiếm 15% thể tích vỏ thượng thận, là lớp mỏng, nằm ở nông nhất, tạo bởi những vòng tròn nhỏ chứa các tế bào xếp thành đám không đều nhau, có dạng hình cầu bài tiết các hormon chuyển hóa muối và nước. Hormon chính của vùng cầu là aldosteron.
Vùng bó chiếm 78% thể tích vỏ thượng thận, dày nhất chứa nhiều lipid, gồm những dải tế bào sắp xếp hình tia, bài tiết cortisol và androgènes.
Vùng lưới chiếm 7% thể tích vỏ thượng thận, nằm ở sâu nhất, là những dải tế bào xếp hình lưới, bao bọc quanh tủy thượng thận, bài tiết androgènes.
Ba vùng của vỏ thượng thận chịu ảnh hưởng của các yếu tố hoàn toàn khác nhau. Những yếu tố làm tăng sinh lớp cầu và tăng bài tiết aldosteron thì hoàn toàn không có tác dụng với hai lớp kia. Ngược lại những yếu tố làm tăng bài tiết cortisol và androgenes thì không làm ảnh hưởng tới lớp cầu. Vùng bó và lưới chịu ảnh hưởng của Adreno-Cortico-Trophine-Hormone (ACTH), nếu thiếu ACTH hai vùng này sẽ teo lại.
2. Tuỷ thượng thận nằm trung tâm tuyến ở dạng keo, có màu hồng chiếm 15% thể tích tuyến. Tuỷ thượng thận cấu tạo bởi những tế bào đa diện lớn, điểm những hạt rất mảnh ưa chrome, giàu mạch máu và thần kinh, chế tiết catecholamime.
1.1.2.2. Hình thể ngoài, vị trí và liên quan
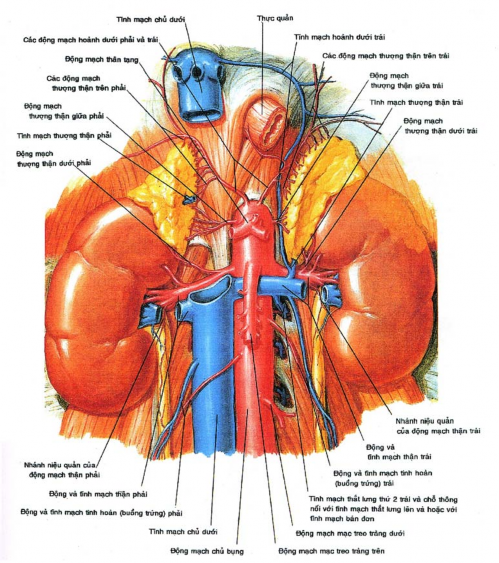
Hình 1.1: Liên quan giải phẫu tuyến thượng thận
(Atlas giải phẫu học của Netle, người dịch Nguyễn Quang Quyền, nhà xuất bản Y học; 1995, tr 341)




