2.4. Các bước tiến hành nghiên cứu 20
2.5. Biến số và chỉ số nghiên cứu 21
2.6. Xử lý số liệu 23
2.7. Đạo đức trong nghiên cứu 23
CHƯƠNG 3:KẾT QUẢ NGHIÊN CỨU 25
3.1. Một số đặc điểm chung của đối tượng nghiên cứu 25
3.1.1. Đặc điểm lâm sàng của đối tượng nghiên cứu 25
3.1.2. Đặc điểm cận lâm sàng của đối tượng nghiên cứu 27
3.2. Đặc điểm lâm sàng của đối tượng nghiên cứu theo tổn thương VMĐTĐ 28
3.3. Đặc điểm cận lâm sàng của đối tượng nghiên cứu theo tổn thương VMĐTĐ 30
Có thể bạn quan tâm!
-
 Khảo sát một số yếu tố liên quan bệnh võng mạc đái tháo đường type 2 tại Bệnh viện E năm 2020 – 2021 - 1
Khảo sát một số yếu tố liên quan bệnh võng mạc đái tháo đường type 2 tại Bệnh viện E năm 2020 – 2021 - 1 -
![Biến Chứng Phù Hoàng Điểm Đái Tháo Đường [19]](data:image/svg+xml,%3Csvg%20xmlns=%22http://www.w3.org/2000/svg%22%20viewBox=%220%200%2075%2075%22%3E%3C/svg%3E) Biến Chứng Phù Hoàng Điểm Đái Tháo Đường [19]
Biến Chứng Phù Hoàng Điểm Đái Tháo Đường [19] -
 Phân Loại Quốc Tế Bệnh Vmđtđ Và Phù Hoàng Điểm Đtđ
Phân Loại Quốc Tế Bệnh Vmđtđ Và Phù Hoàng Điểm Đtđ -
 Một Số Đặc Điểm Chung Của Đối Tượng Nghiên Cứu
Một Số Đặc Điểm Chung Của Đối Tượng Nghiên Cứu
Xem toàn bộ 71 trang tài liệu này.
3.4. Mối liên quan giữa các yếu tố nguy cơ bệnh VMĐTĐ 30
CHƯƠNG 4:BÀN LUẬN 32
4.1. Đặc điểm chung của đối tượng nghiên cứu 32
4.2. Đặc điểm chung đối tượng nghiên cứu theo tổn thương VMĐTĐ..33
4.3. Mối liên quan giữa các yếu tố nguy cơ bệnh VMĐTĐ 36
KẾT LUẬN 39
KIẾN NGHỊ 40
TÀI LIỆU THAM KHẢO PHỤ LỤC 1
PHỤ LỤC 2
ĐẶT VẤN ĐỀ
Tỷ lệ mắc bệnh ngày một gia tăng nhanh chóng khiến đái tháo đường (ĐTĐ) đang trở thành một trong những vấn đề y tế được quan tâm hàng đầu ở nhiều quốc gia trên thế giới. Theo thống kê của Liên đoàn Đái tháo đường thế giới (International Diabetes Federation – IDF) năm 2021, có 537 triệu người mắc đái tháo đường, và dự kiến tới năm 2045, con số này sẽ tăng lên 46% tương đương 784 triệu người mắc bệnh. Tại khu vực Tây Thái Bình Dương, năm 2021 có 206 triệu người mắc ĐTĐ và dự đoán vào năm 2045 là 260 triệu người, tăng thêm 27% số người phải sống chung với căn bệnh này [1].
Ở Việt Nam, tỷ lệ gia tăng đái tháo đường lên đến 200%, ước tính trên cả nước đến nay có khoảng 7 triệu người mắc bệnh, 50% trong số đó chưa được chẩn đoán và điều trị [2]. Bệnh ĐTĐ type 2 thường không có biểu hiện triệu chứng rõ ràng cho đến khi chuyển biến nặng. Nếu không phát hiện và xử trí kịp thời, người bệnh sẽ dễ mắc những biến chứng nguy hiểm, như nhiễm trùng, tim mạch, thận, thần kinh, và trong đó có biến chứng tại mắt. Các biến chứng tại mắt của bệnh ĐTĐ cũng rất thường gặp và nguy hiểm nhất là biến chứng tại võng mạc. Theo một số nghiên cứu được tiến hành trong thời gian gần đây, tỷ lệ bệnh nhân mắc bệnh võng mạc đái tháo đường từ khoảng 20% đến 35% [3]. Bệnh võng mạc đái tháo đường (VMĐTĐ) đang dần trở thành nguyên nhân gây mù lòa chính ở các nước đang phát triển, trong đó có Việt Nam [4, 5]. Bệnh lý này là gánh nặng cộng thêm của bệnh ĐTĐ về mặt kinh tế - xã hội [6].
Để kiểm soát bệnh VMĐTĐ giúp cho việc phòng ngừa, điều trị và giảm tỷ lệ mù lòa ở người bệnh nên chúng tôi tiến hành thực hiện đề tài nhằm bước đầu đánh giá tổn thương võng mạc trên bệnh nhân ĐTĐ type 2 đang được quản lý, điều trị và theo dõi tại bệnh viện E với mục tiêu:
1. Mô tả đặc điểm chung theo tổn thương võng mạc đái tháo đường trên bệnh nhân đái tháo đường type 2.
2. Khảo sát một số yếu tố liên quan bệnh võng mạc đái tháo đường trên bệnh nhân đái tháo đường type 2.
1.1. Đái tháo đường Type 2
CHƯƠNG 1: TỔNG QUAN
1.1.1. Định nghĩa bệnh đái tháo đường
Theo Tổ chức Y tế Thế giới (World Health Organization – WHO), bệnh đái tháo đường (ĐTĐ) là một bệnh chuyển hóa mạn tính, đặc trưng bởi lượng glucose trong máu (hoặc lượng đường trong máu) tăng cao theo thời gian, dẫn đến tổn thương nghiêm trọng cho tim, mạch máu, mắt, thận và thần kinh. Phổ biến nhất là bệnh ĐTĐ type 2, thường ở người lớn, xảy ra khi cơ thể kháng insulin hoặc không tạo đủ insulin. Trong ba thập kỷ qua, tỷ lệ mắc ĐTĐ type 2 đã tăng đáng kể ở các quốc gia có các mức thu nhập khác nhau [7].
Theo thống kê của WHO năm 2014, 8,5% người lớn từ 18 tuổi trở lên mắc bệnh ĐTĐ. Năm 2019, ĐTĐ là nguyên nhân trực tiếp của 1,5 triệu ca tử vong và 48% tổng số ca tử vong do bệnh ĐTĐ xảy ra trước 70 tuổi. Xác suất tử vong do bất kỳ một trong bốn bệnh không lây nhiễm chính (ĐTĐ, bệnh tim mạch, bệnh hô hấp mãn tính hoặc ung thư) ở độ tuổi từ 30 đến 70 giảm 18% toàn cầu từ năm 2000 đến năm 2016, nhưng riêng ĐTĐ thì theo thống kê tỷ lệ tử vong sớm (trước 70 tuổi) đã tăng 5%. Ở các nước có thu nhập cao, tỷ lệ tử vong sớm do ĐTĐ giảm từ năm 2000 đến năm 2010 nhưng sau đó tăng lên trong các năm 2010 - 2016. Tuy nghiên, ở các nước có thu nhập trung bình thấp, tỷ lệ này tăng lên trong cả hai thời kỳ trên [8].
1.1.2. Phân loại bệnh đái tháo đường
Theo Hiệp hội Đái tháo đường Hoa Kỳ (American Diabetes Association
– ADA), bệnh ĐTĐ có thể được phân thành các loại sau: [9]
- Bệnh ĐTĐ type 1: do phá hủy tế bào β tự miễn, thường dẫn đến thiếu insulin tuyệt đối [9]. Trong đó, loại ĐTĐ qua trung gian miễn dịch chỉ chiếm 5
- 10% những người mắc ĐTĐ, có tốc độ phá hủy tế bào β nhanh chóng ở trẻ sơ
sinh, trẻ em và chậm hơn ở người lớn. Một số trẻ em và thanh thiếu niên, có thể
bị nhiễm toan ceton là biểu hiện đầu tiên của bệnh. Những người khác có mức tăng đường huyết lúc đói, có thể nhanh chóng chuyển thành tăng đường huyết nghiêm trọng và / hoặc nhiễm toan ceton khi có nhiễm trùng hoặc căng thẳng khác. Chức năng còn sót lại của tế bào β ở người lớn có thể đủ để ngăn ngừa nhiễm toan ceton trong nhiều năm và cuối cùng các bệnh nhân này trở nên phụ thuộc vào insulin để tồn tại và có nguy cơ cao nhiễm toan ceton. Ở giai đoạn sau của bệnh, có rất ít hoặc không tiết insulin, được biểu hiện bằng nồng độ C- peptide trong huyết tương thấp hoặc không thể phát hiện được [10].
- Bệnh ĐTĐ type 2: do mất dần sự bài tiết insulin của tế bào β trên nền kháng insulin [9]. Dạng bệnh ĐTĐ này chiếm xấp xỉ 90 - 95% những người mắc bệnh ĐTĐ, bao gồm những người bị kháng insulin và thường thiếu hụt insulin tương đối (chứ không phải là tuyệt đối). Hầu hết bệnh nhân mắc bệnh ĐTĐ dạng này đều bị béo phì, và bản thân béo phì gây ra tình trạng kháng insulin ở một mức độ nào đó. Những bệnh nhân không béo phì theo tiêu chí cân nặng truyền thống có thể có tỷ lệ phần trăm mỡ cơ thể phân bổ chủ yếu ở vùng bụng tăng lên. Nhiễm toan ceton hiếm khi xảy ra một cách tự phát ở loại bệnh ĐTĐ này, khi được nhìn thấy, nó thường phát sinh cùng với sự căng thẳng của một căn bệnh khác như nhiễm trùng. Dạng bệnh ĐTĐ này thường không được chẩn đoán trong nhiều năm vì tình trạng tăng đường huyết phát triển dần dần và ở các giai đoạn sớm hơn thường không đủ nghiêm trọng để bệnh nhân nhận thấy bất kỳ triệu chứng cổ điển nào của bệnh ĐTĐ. Tuy nhiên, những bệnh nhân như vậy có nhiều nguy cơ phát triển các biến chứng mạch máu lớn và vi mạch [10].
- ĐTĐ thai kỳ: bệnh ĐTĐ được chẩn đoán trong ba tháng giữa hoặc ba tháng cuối của thai kỳ mà không có bằng chứng là bệnh ĐTĐ trước khi mang thai [9].
- Các thể đặc hiệu do các nguyên nhân khác: hội chứng ĐTĐ đơn gen
(chẳng hạn như bệnh ĐTĐ ở trẻ sơ sinh và ở tuổi trưởng thành), các bệnh của tuyến tụy ngoại tiết (như xơ nang và viêm tụy), bệnh ĐTĐ do thuốc hoặc hóa
chất (như khi sử dụng glucocorticoid, trong điều trị HIV/AIDS, hoặc sau khi cấy ghép nội tạng) [9].
1.1.3. Các biến chứng của bệnh đái tháo đường
Biến chứng của bệnh ĐTĐ thường được chia ra theo thời gian xuất hiện và mức độ của các biến chứng: [11]
1.1.3.1. Biến chứng cấp tính
Bao gồm các biến chứng nhiễm toan hoặc hôn mê ceton, hạ đường máu, tăng áp lực thẩm thấu không nhiễm toan ceton, nhiễm khuẩn cấp (viêm phổi, lao kê…)
1.1.3.2. Biến chứng mạn tính
- Biến chứng mạch máu lớn:
+ Bệnh động mạch vành: Dựa vào đặc điểm lâm sàng và cận lâm sàng để chẩn đoán xác định như tính chất cơn đau thắt ngực, điện tâm đồ hay chụp mạch vành. Để phòng bệnh, hàng năm đánh giá các yếu tố nguy cơ về tim mạch, điện tâm đồ nên được kiểm tra định kỳ.
+ Tai biến mạch máu não: ĐTĐ làm gia tăng tỷ lệ mắc, tử vong, thường để lại di chứng nặng nề đối với các trường hợp bị tai biến mạch máu não. Nhồi máu não thường gặp hơn so với xuất huyết não.
+ Biến chứng thần kinh: Có biến chứng thần kinh tự động, bệnh thần kinh vận mạch và biến chứng thần kinh ngoại vi
- Biến chứng mạch máu nhỏ:
+ Biến chứng mắt thường gặp là bệnh võng mạc đái tháo đường (VMĐTĐ), đục thể thủy tinh và glôcôm. Để điều trị bệnh VMĐTĐ có hiệu quả phải có kế hoạch quản lý và giám sát tốt bệnh ĐTĐ cũng như bệnh VMĐTĐ. Đây cũng là mục tiêu dự phòng và hạn chế sự tiến triển xấu của bệnh ĐTĐ nói chung và bệnh VMĐTĐ nói riêng.
+ Biến chứng thận do đái tháo đường là nguyên nhân thường gặp nhất
gây suy thận giai đoạn cuối. Để làm giảm bệnh lý thận do ĐTĐ yếu tố quan
trọng có tính quyết định là quản lý tốt nồng độ glucose máu và duy trì tốt số đo huyết áp ở người bệnh.
1.2. Đặc điểm bệnh võng mạc đái tháo đường
1.2.1. Định nghĩa
Bệnh võng mạc đái tháo đường là bệnh mạch máu võng mạc hay gặp nhất và là nguyên nhân hàng đầu gây mù vào tuổi 30 - 64 ở nước công nghiệp. Bệnh võng mạc đái tháo đường xảy ra ở hầu hết các trường hợp ĐTĐ tiến triển sau 10-15 năm.
Nguy cơ mắc bệnh VMĐTĐ phụ thuộc vào nhiều yếu tố khác nhau: thời gian kể từ khi phát hiện mắc ĐTĐ, hiệu quả kiếm soát đường máu, tuổi và giới, hút thuốc lá, tăng huyết áp, tăng lipid và lipoprotein huyết thanh, bệnh thận, phụ nữ mang thai. Ngoài ra, các phẫu thuật điều trị trong nhãn cầu cũng có thể làm tăng nguy cơ của bệnh VMĐTĐ [12].
1.2.2. Cơ chế bệnh sinh
Tình trạng tăng đường huyết kéo dài dẫn đến việc kích hoạt một số con đường sinh hóa liên kết với nhau, đóng góp vào cơ chế bệnh lý VMĐTĐ.
Các con đường quan trọng liên quan đến sinh bệnh học VMĐTĐ gồm tăng lượng glucose thông qua các con đường polyol (orbitol-aldose reductase) và hexosamine, kích hoạt protein kinase C (PKC), hoạt động quá mức con đường plasma kallikrein-kinin (PKK) và tích lũy các sản phẩm glycat hóa bền vững (AGEs) [13].
Stress oxy hóa hay mất cân bằng oxi hóa xảy ra là kết quả của việc quá sản ty thể tăng glucose máu của superoxide và được coi là tác nhân gây mất cân bằng liên kết với tất cả các con đường này [14], [15].
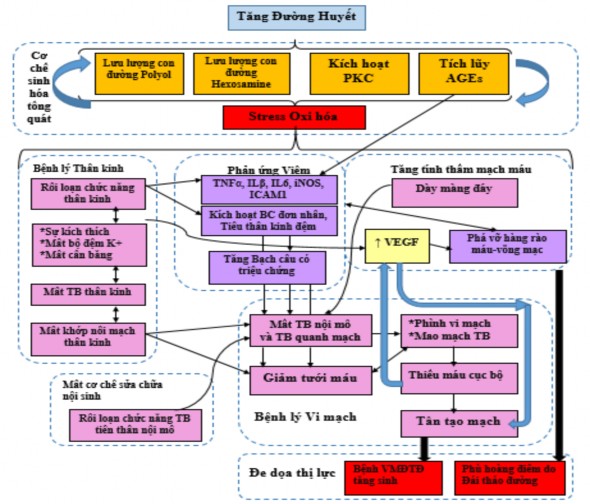
Hình 1.1. Sơ đồ tổng quan về các cơ chế bệnh sinh dẫn đến đe dọa thi lực của bệnh nhân [16].
Bệnh VMĐTĐ phát sinh thông qua một tương tác phức tạp giữa tổn thương thần kinh và mạch máu từ việc mất cân bằng chuyển hóa do tăng đường máu. Từ góc độ vi mạch, giảm tưới máu sớm do mất các tế bào tạo nên nội mạc, cuối cùng dẫn đến sự tăng trưởng bù của các mạch máu mới mỏng và bị rò rỉ. Tổn thương toàn bộ hàng rào máu – võng mạc dẫn đến sự tràn dịch và các chất trung gian gây viêm, tạo phù nề đe dọa thị lực và làm trầm trọng thêm các tình trạng viêm. Rối loạn chức năng thần kinh đồng thời hoặc trước đó gây tổn thương lâu dài [16].
1.3. Chẩn đoán bệnh võng mạc đái tháo đường
Các tổn thương võng mạc kinh điển của bệnh VMĐTĐ bao gồm vi phình mạch, xuất huyết, chuỗi phình tĩnh mạch (thay đổi kích thước tĩnh mạch các khu vực xen kẽ giữa sự giãn nở và co thắt tĩnh mạch), bất thường vi mạch nội võng mạc, xuất tiết cứng (lắng đọng lipid), xuất tiết dạng bông (tổn thương do thiếu máu võng mạc với các chất hoại tử sợi trục của tế bào hạch ở giữa các sợi trục của các tế bào hạch còn lại), và tân mạch võng mạc. Những dấu hiệu này có thể được sử dụng để phân loại giai đoạn bệnh lý VMĐTĐ [17].
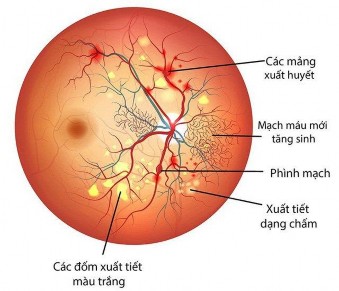
Hình 1.2. Tổn thương võng mạc đái tháo đường [18]
1.3.1. Bệnh võng mạc đái tháo đường chưa tăng sinh
Trên mắt bị bệnh VMĐTĐ chưa tăng sinh chưa có tân mạch nhưng có thể có bất kỳ dấu hiệu kinh điển nào khác của bệnh VMĐTĐ. Các tổn thương mắt tiến triển từ đáy mắt bình thường đến các mức độ nặng khác nhau là VMĐTĐ chưa tăng sinh nhẹ, vừa và nặng. Việc xác định đúng mức độ nặng của bệnh giúp tiên lượng nguy cơ tiến triển bệnh, tổn hại thị lực và đưa ra các chỉ định điều trị đúng cũng như tần suất tái khám phù hợp [17].


![Biến Chứng Phù Hoàng Điểm Đái Tháo Đường [19]](https://tailieuthamkhao.com/uploads/2024/09/20/khao-sat-mot-so-yeu-to-lien-quan-benh-vong-mac-dai-thao-duong-type-2-tai-3-1-120x90.jpg)

