Giai đoạn
Bảng phân loại giai đoạn theo AJCC 8th, 2017
PHỤ LỤC 2
CA LÂM SÀNG
Bệnh cảnh lâm sàng
Bệnh nhân Hoàng Xuân Đ., nam 67 tuổi, địa chỉ: Phường Phan Chu Trinh, quận Hoàn Kiếm, Hà Nội, vào viện tháng 8 năm 2015 với lí do tiểu máu.
Bệnh sử
Tháng 8 năm 2015 bệnh nhân xuất hiện tiếu máu. Bệnh nhân đi khám tại Bệnh viện Hữu Nghị được khám và làm sinh thiết tuyến tiền liệt.
Tiền sử
- Bản thân: Tăng huyết áp điều trị Amlordipin.
- Gia đình: Chưa phát hiện bất thường
Khám lúc vào viện:
Bệnh nhân tỉnh, tiếp xúc tốt Thể trạng trung bình.
Da, niêm mạc hồng.
Không phù, không xuất huyết dưới da. Hạch bẹn kích thước 1,5cm, di dộng.
Tim mạch: Nhịp tim đều. T1 T2 rõ, không có tiếng thổi bệnh lý. Hô hấp: Rì rào phế nang rõ, phổi không có ran.
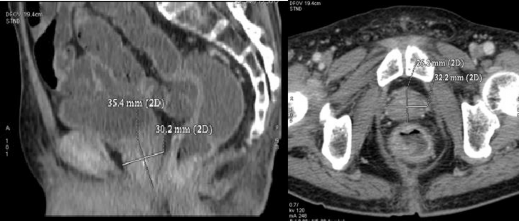
Chụp cộng hưởng từ:
- Tiền liệt tuyến phì đại, phần phì đại nằm ở thùy trung tâm và ngoại biên kích thước 53 x 47 x 46 mm bờ không đều tín hiệu không đồng nhất có nhiều nốt tăng tín hiệu trên xung DWI ở ngoại biên và ngấm mạnh và không đồng nhất thuốc đối quang từ sau tiêm tổn
thương đã phá vỡ vỏ và xâm lấn vào túi tinh bên phải và lớp mỡ quanh tuyến .
- Bàng quang thùy ngoại biên bên trái phát triển lồi vào thành bàng quang
- Nhiều hạch quanh bó mạch chậu, hạch lớn nhất 12 x 20 mm
Kết luận: Theo dõi ung thư tiền liệt tuyến có xâm lấn túi tinh phải và nhiều hạch bẹn và hạch chậu
điểm
Hình A. Hình ảnh chụp cộng hưởng từ khi vào viện
Sinh thiết tuyến tiền liệt: Carcinome tiền liệt tuyến Gleason 4 + 5 = 9
Xét nghiệm sinh hoá máu:
Glucose: 5,11 nmol/L
Ure: 6,39 mmol/mL Creatinin: 83,5 mol/L
AST: 27 U/L ALT: 30 U/L
PSA toàn phần: 633,8 ng/mL fPSA: 96,8 ng/mL
Tổng phân tích tế bào máu ngoại vi:
WBC: 5,41 G/L NEUT: 2,3 G/L
RBC: 4,36 G/L HGB: 128 G/L
PLT: 229,5 G/L
Bệnh nhân được chẩn đoán Ung thư tuyến tiền liệt giai đoạn IV. Điều trị: Phẫu thuật cắt một phần tuyến tiền liệt. Cắt tinh hoàn nội khoa bằng Goserelin acetate (đồng vận GnRH).
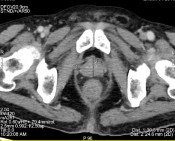
Sau 6 tháng điều trị, bệnh nhân không còn triệu chứng tiểu máu, ho khan, xét nghiệm nồng độ PSA 34,48 ng/mL, fPSA 7,16 ng/mL, được đánh giá đáp ứng điều trị một phần.
lưng.
Hình B. Hình ảnh chụp CT sau điều trị 6 tháng
Sau 36 tháng điều trị, bệnh nhân xuất hiện tiểu máu, đau cột sống thắt
Bệnh nhân được xét nghiệm nồng độ PSA 631,3 ng/mL, fPSA 95,75
ng/mL, Testosterone 0 ng/dL.
Bệnh nhân được chụp cắt lớp vi tính toàn thân, kết quả:
- Tuyến tiền liệt không to, không thấy tổn thương xâm lấn ra phía
ngoài.
- Nhiều tổn thương di căn lan toả nhu mô 2 phổi kèm theo lớp dịch
mỏng màng phổi 2 bên.
- Di căn hạch trung thất, hạch sau phúc mạc.
- Nhiều ổ đặc xương thứ phát ở xương sườn 4 phải, xương sườn 8 trái và nhiều đốt sống (thấy rõ ở D12, L2, L5).
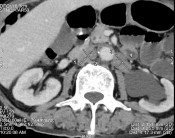
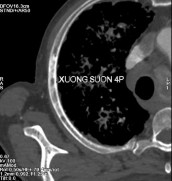
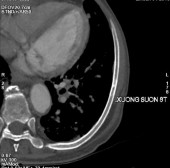
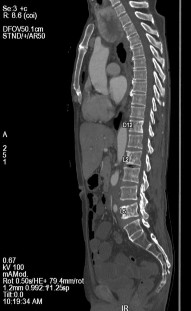
Hình C. Hình ảnh chụp CT tại thời điểm kháng cắt tinh hoàn
Bệnh nhân được chẩn đoán Ung thư tuyến tiền liệt kháng cắt tinh hoàn, điều trị Dipherelin và Docetaxel/Prenisolone.
Tuy nhiên, 3 tháng sau khi được chẩn đoán Ung thư tuyến tiền liệt kháng cắt tinh hoàn, bệnh nhân đã tử vong.
Kết luận: Bệnh nhân nam 67 tuổi được chẩn đoán Ung thư tuyến tiền liệt, điều trị cắt tinh hoàn nội khoa bằng Goserelin acetate (đồng vận GnRH), đáp ứng một phần điều trị. Sau 12 tháng, bệnh nhân được chẩn đoán Ung thư tuyến tiền liệt kháng cắt tinh hoàn và điều trị với Dipherelin và Docetaxel/Prenisolone, sau đó 3 tháng bệnh nhân tử vong. Phần lớn bệnh nhân ung thư tuyến tiền liệt được điều trị cắt tinh hoàn sẽ chuyển thành tình trạng kháng cắt tinh hoàn, đây là một thách thức trong điều trị. Tuy nhiên, hiện nay có rất nhiều nghiên cứu về cơ chế và phương pháp điều trị ung thư tuyến tiền liệt kháng cắt tinh hoàn mở ra hi vọng kéo dài thời gian sống cho bệnh nhân.
PHỤ LỤC 3
Mã bệnh án:...............
STT:............
BỆNH ÁN NGHIÊN CỨU
I – HÀNH CHÍNH
1. Họ và tên:........................................................................
2. Tuổi: .............
3. Địa chỉ: ........................................................................
4. Nghề nghiệp:.........
5. Ngày vào viện: ........................................................................
6. Ngày ra viện: ........................................................................
II - TRIỆU CHỨNG LÂM SÀNG: ..............................................
Triệu chứng | ||
1 | Tiểu máu | |
2 | Tắc nghẽn đường tiểu | |
3 | Kích thích đường tiểu | |
4 | Xuất tinh máu | |
5 | Hạch vùng | |
6 | Hạch ở xa | |
7 | Đau xương: CSTL, khớp háng,... | |
8 | Gãy xương bệnh lý | |
9 | Chèn ép tủy |
Có thể bạn quan tâm!
-
 Sự Khác Biệt Thời Gian Từ Thời Điểm Cắt Tinh Hoàn Tới Thời Điểm Kháng Cắt Tinh Hoàn Giữa Các Nhóm Bệnh Nhân
Sự Khác Biệt Thời Gian Từ Thời Điểm Cắt Tinh Hoàn Tới Thời Điểm Kháng Cắt Tinh Hoàn Giữa Các Nhóm Bệnh Nhân -
 Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 7
Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 7 -
 Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 8
Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 8 -
 Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 10
Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến tiền liệt kháng cắt tinh hoàn - 10
Xem toàn bộ 86 trang tài liệu này.
Vàng da, gan to, đau hạ sườn phải | ||
11 | Gầy sút cân | |
12 | Thiếu máu | |
13 | Khác |
10
Điểm hoạt động cơ thể: PS ….. (0 – 4)
III - TRIỆU CHỨNG CẬN LÂM SÀNG
a. Điểm Gleason:...........
b. Vị trí di căn trên CT:...............
- 0: Không di căn
- 1: Di căn hạch
- 2: Di căn xương
- 3: Di căn não
- 4: Di căn phổi
- 5: Di căn vị trí khác
c. Vị trí xương di căn trên CT: ...............
- Cột sống: 1
- Xương sườn: 2
- Xương chậu: 3
- Vị trí khác: 4
d. Vị trí hạch di căn trên CT: ...............
- Hạch chậu: 1
- Hạch bẹn: 2
- Hạch bụng: 3
- Hạch vị trí khác: 4
e. Nồng độ PSA
- Khi chẩn đoán: ............... (ng/mL)
- Nadir: ............... (ng/mL)
- Thời gian đạt PSA nadir: ............... (tháng)
- Khi kháng: ............... (ng/mL)
f. Nồng độ fPSA
- Khi chẩn đoán: ............... (ng/mL)
- Tại thời điểm đạt PSA nadir: ............... (ng/mL)
- Khi kháng cắt tinh hoàn: ............... (ng/mL)
g. Nồng độ Testosteron: ............... (ng/mL)
h. Tổng phân tích tế bào máu ngoại vi
RBC: …… (G/L) HGB: ….. (g/L)
WBC: …... (G/L) PLT: …... (G/L)
i. Sinh hoá máu
Ure: ….. (mmol/L) Creatinin: ….. (mmol/L)
AST: …. (U/L) ALT: …. (U/L)




